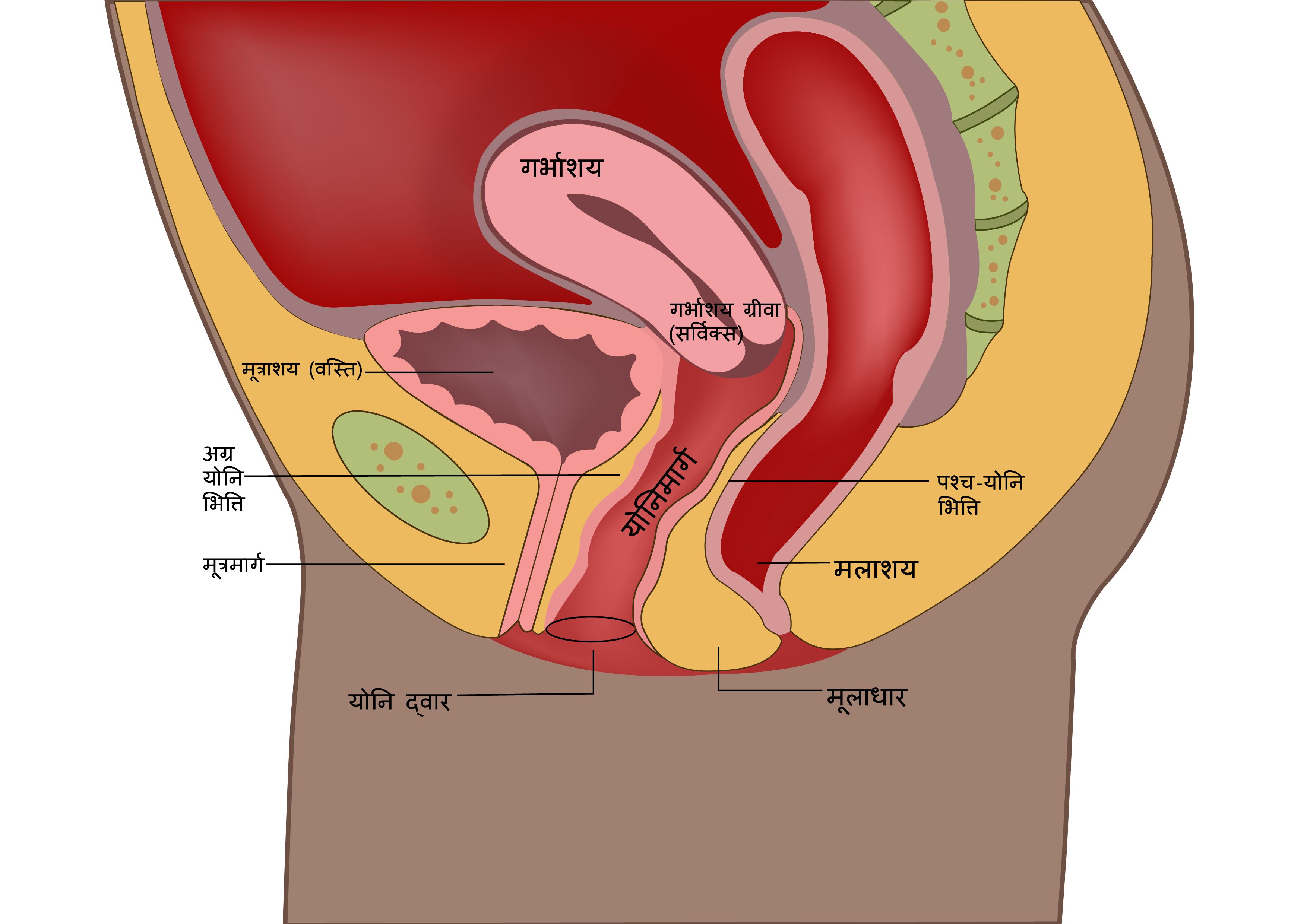
सर्विक्स क्या है?
सर्विक्स गर्भाशय का निचला भाग है। गर्भाशय के साथ योनि, डिंबाशय और फैलोपियन ट्यूब मिलकर स्त्री के प्रजनन तंत्र का निर्माण करते हैं।
सर्विक्स को इक्टोसर्विक्स और इंडोसर्विक्स में विभाजित किया जा सकता है और इन दोनों भागों को ट्रान्स्फ़ोर्मेशन जोन द्वारा अलग किया जाता है। यह ज़ोन वह है जहां ज़्यादातर सर्वाइकल कैंसर होने की संभावना होती है।
सर्वाइकल कैंसर क्या होता है?
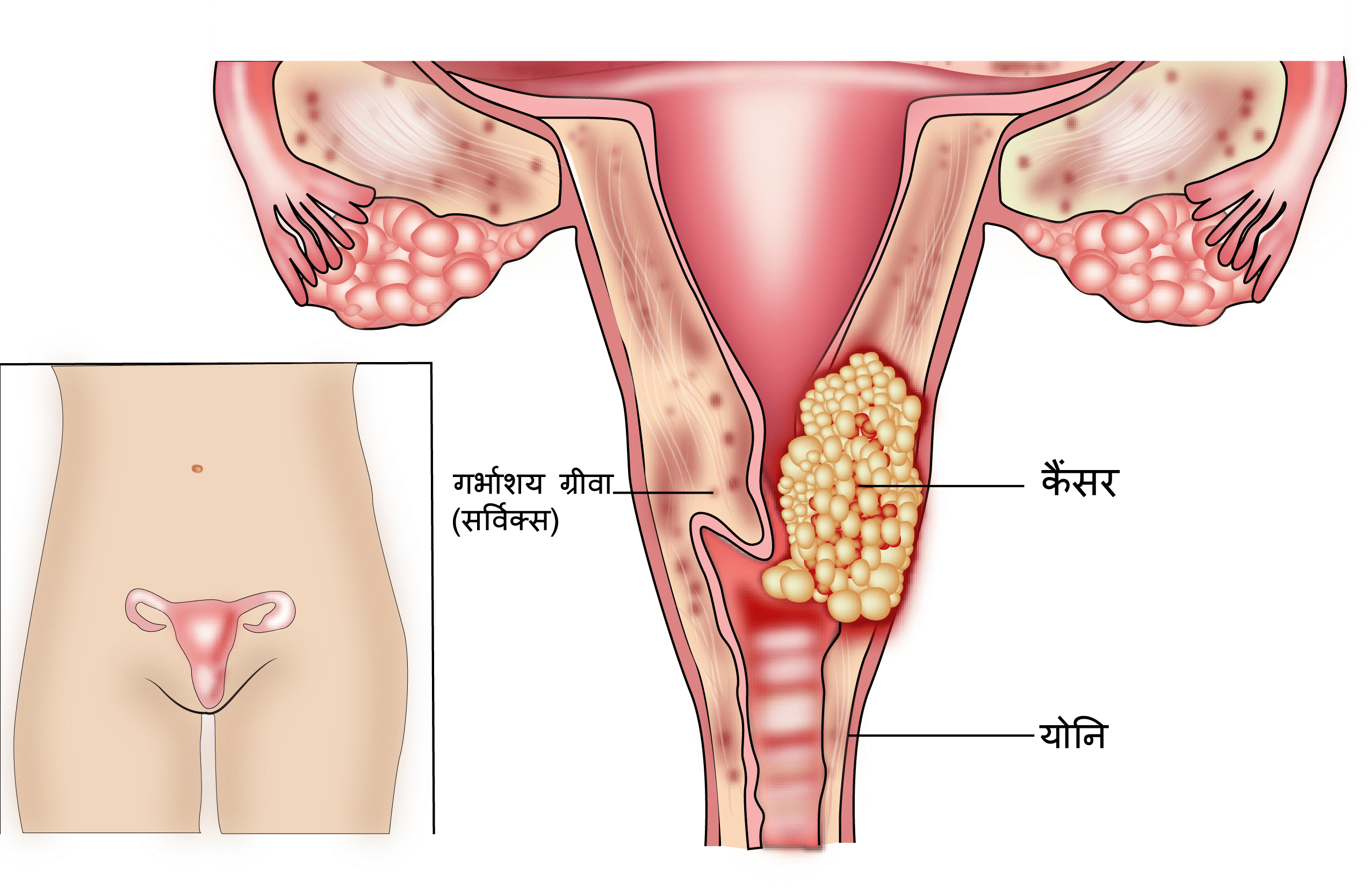
जो कैंसर सर्विक्स में होता है उसे सर्विक्स कैंसर कहा जाता है। ग्लोबोकन डाटा के अनुसार भारत में 2018 में सर्वाइकल कैंसर के लगभग 96,922 मामलों का निदान किया गया और उस वर्ष में भारत में सर्वाइकल कैंसर के कारण 60,078 मौतें हुई।
सर्वाइकल कैंसर के कितने प्रकार होते हैं?
सर्वाइकल कैंसर कई प्रकार के होते हैं। इसका एक सामान्य प्रकार स्क्वेमस सेल कार्सिनोमा है जो इक्टोसर्विस और एडेनोकार्सिनोमा की लाइनिंग कोशिकाओं में से प्रारम्भ होता है जो इंडो सर्विक्स की लाइनिंग कोशिकाओं में घटित होता है। अन्य असामान्य प्रकारों में एडेनो-स्क्वेमस कार्सिनोमा, न्यूरोएंडोक्राइन कार्सिनोमा और क्लियर कोशिका कार्सिनोमा होते हैं।
एचपीवी संक्रमण (इन्फेक्शन)
एचपीवी मानव पपीलोमा वायरस है जो यौन सम्बन्धों से प्राप्त होता है और यही सर्वाइकल कैंसर का मूल कारण है।
एचपीवी के 100 से भी अधिक विभिन्न प्रकार हैं लेकिन जो सबसे ज्यादा सर्वाइकल कैंसर से संबंध रखते हैं वे हैं एचपीवी 16 और 18। यह एचपीवी वायरस किसी के साथ संभोग करने से फैलता है। इसके संक्रामण के अन्य तरीके भी हो सकते हैं लेकिन इनकी निश्चित रूप से पहचान नहीं की गई है।
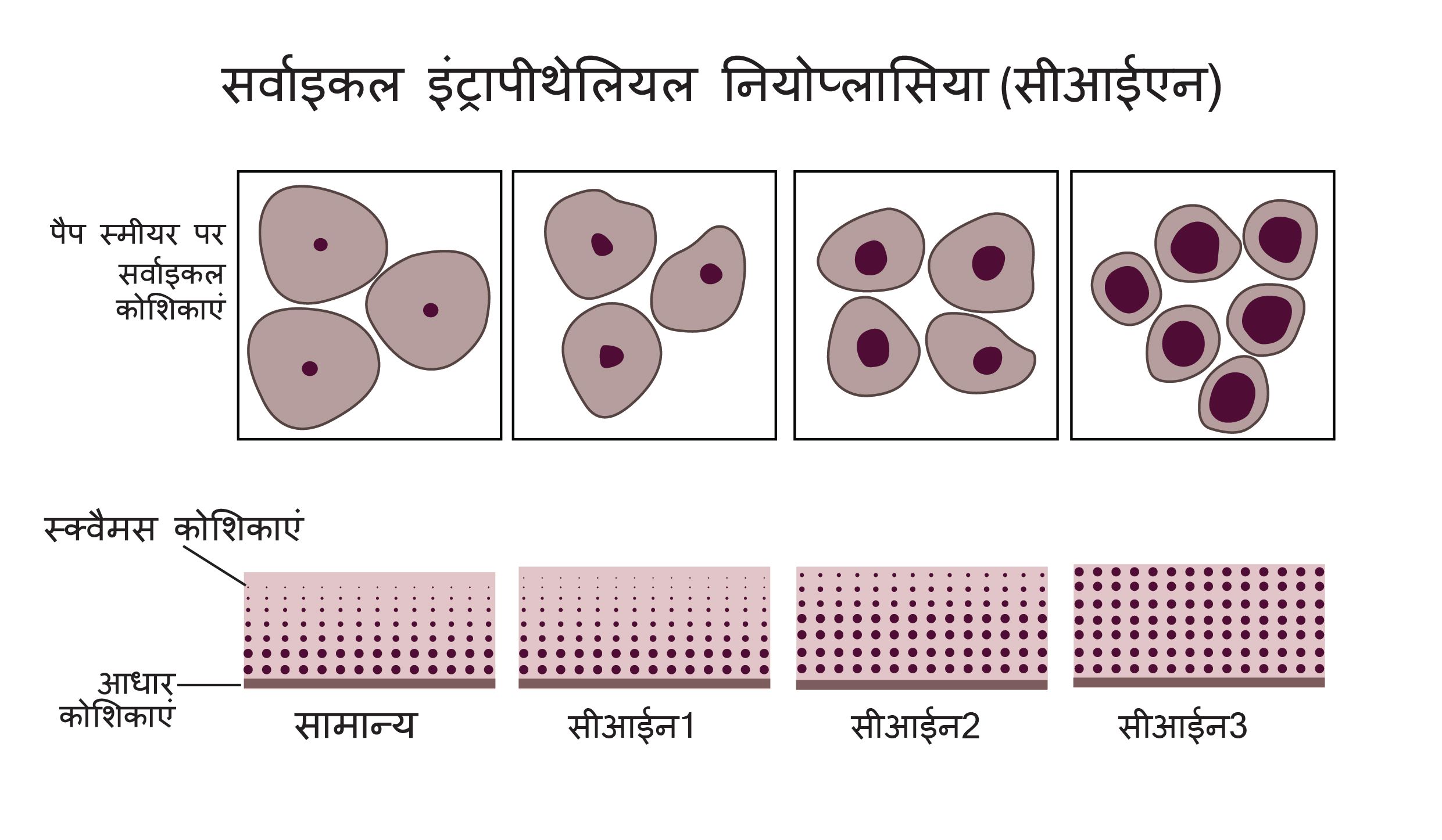
एचपीवी से सीआईएन या सर्वाइकल इंट्राएपिथेलियल नियोप्लासीया विकसित होता है जो कैंसर होने के पहले की स्थिति होती है और यदि समय पर इसका इलाज नहीं किया गया तो यह कैंसर का रूप ले लेती है। सर्वाइकल कैंसर के लिए स्क्रीनिंग करवाने से इस स्थिति का पता लग सकता है और इसे कैंसर का रूप लेने के खतरे को कम करने के लिए इलाज किया जा सकता है।
धूम्रपान
धूम्रपान सीआईएन और सर्वाइकल कैंसर होने के खतरे को बढ़ाता है।
एकाधिक व्यक्तियों से यौन संबंध बनाना
एकाधिक व्यक्तियों से यौन संबंध बनाने और छोटी उम्र से ही यौन संबंध बनाने से संक्रमण के आदान-प्रदान की हिस्टरी सीआईएन और सर्वाइकल कैंसर होने के खतरे को बढ़ाती है।
कमजोर प्रतिरक्षण सिस्टम
जिन लोगों में एचआईवी/एड्स जैसे संक्रमण या ऐसी दवाइयाँ जिनसे प्रतिरक्षण सिस्टम कमजोर हो जाता है, ऐसे लोगों में सर्वाइकल कैंसर होने का खतरा बढ़ जाता है।
सर्वाइकल कैंसर के लक्षण नीचे दिये गए हैं। यह जानना महत्वपूर्ण है कि सर्वाइकल कैंसर जब तक अपनी प्रारम्भिक अवस्था में होता है तब इसका कोई लक्षण नहीं दिखाई देता।
रक्त स्राव होना
सर्वाइकल कैंसर का सामान्य लक्षण योनि मार्ग से रक्त स्राव होना है। रक्तस्राव स्त्रियों के मासिक धर्म की अवधियों के बीच अथवा मैथुन क्रिया के बाद (सहवास के बाद) अथवा रजोनिवृत्ति के बाद (पोस्ट-मेनोपौजल) होता है। यह रक्तस्राव अनियमित अथवा अत्यधिक हो सकता है।
योनि से द्रव का प्रवाह
योनि से बदबू देने वाले द्रव का प्रवाहित होना अथवा इसमें खून निकलना सर्वाइकल कैंसर के लक्षण हो सकते हैं। स्त्री की योनि से द्रव प्रवाहित होना एक आम लक्षण होता है लेकिन यदि यह लगातार हो रहा है तो डॉक्टर को दिखाया जाना चाहिए।
दर्द होना
पेट के नीचले भाग (पेल्विस) में दर्द अथवा मैथुन के दौरान दर्द या कष्ट होना भी सर्वाइकल कैंसर के लक्षण हैं।
अन्य
वजन घटते रहना, भोजन में अरुचि, पेशाब अथवा दस्त के साथ खून आना अथवा सामान्य रूप से अस्वस्थ महसूस करना आदि भी एडवांस स्टेज में सर्वाइकल कैंसर होने के लक्षण हैं।
पीएपी(PAP) स्मियर
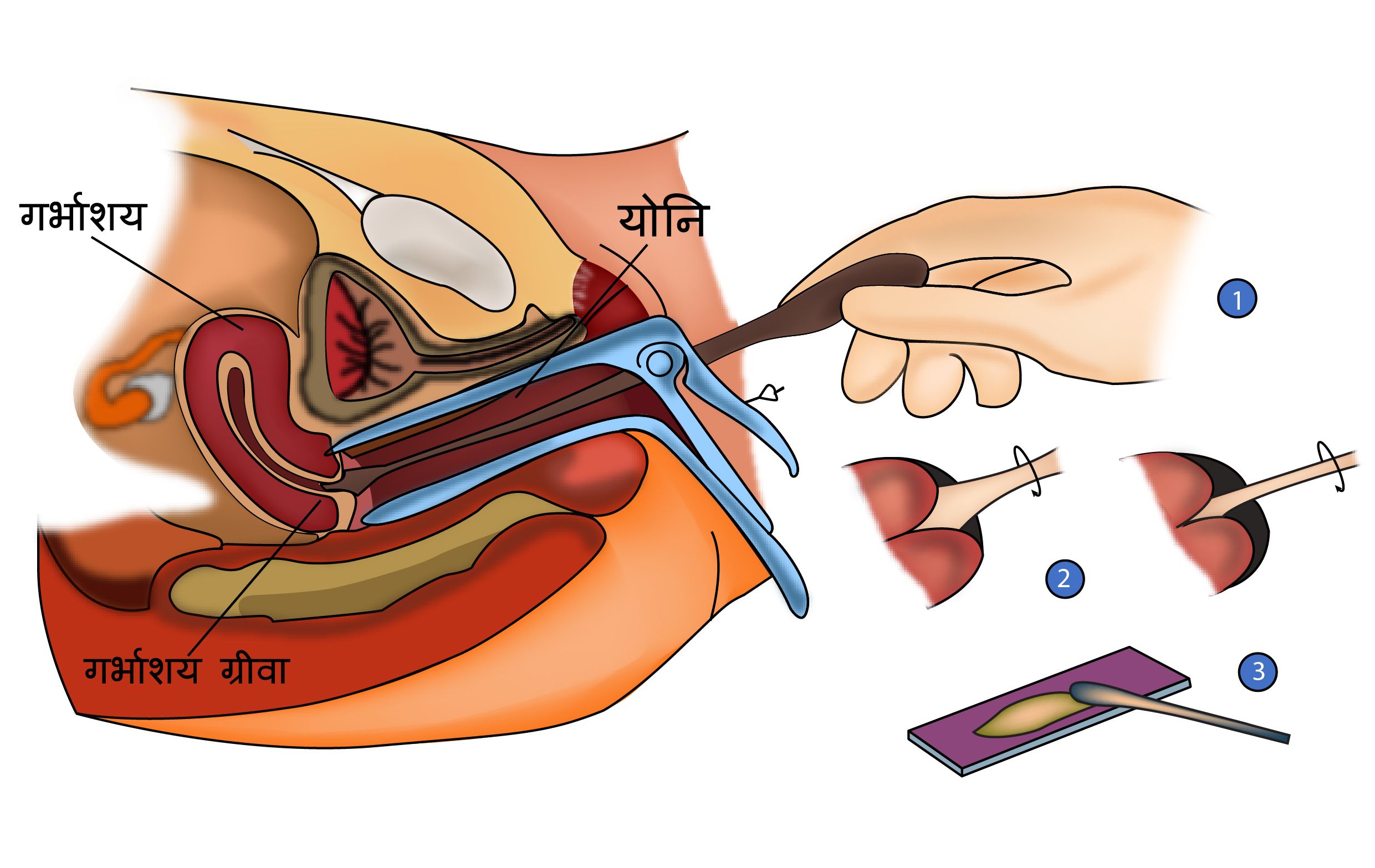
पीएपी (PAP) स्मियर एक टेस्ट है जो डॉक्टर द्वारा सरविक्स में कैंसर होने या जो कैंसर होने वाला है उसकी जांच के लिए किया जाता है। डॉक्टर एक छोटे से यंत्र का प्रयोग करके सरविक्स में से कुछ कोशिकाएं निकालते हैं। इन कोशिकाओं में आ रहे परिवर्तन की जांच के लिए इन्हें मायक्रोस्कोप से परखा जाता है। इस टेस्ट में थोड़ा कष्ट तो होता है लेकिन यह दर्दनाक नहीं होता।
30 वर्ष की आयु के बाद एचपीवी टेस्ट के साथ साथ पैप स्मियर टेस्ट किया जाता है। एचपीवी टेस्ट से तात्पर्य है ह्यूमन पेपिलोमा वायरस और यदि यह मौजूद पाया जाता है तो सर्वाइकल कैंसर का खतरा बढ़ सकता है। यह आम वायरस है जो अधिकतर महिलाएं अपने जीवन काल में कभी न कभी प्राप्त करती हैं। पैप स्मियर के लिए ली गई कोशिकाओं की जांच एचपीवी के लिए भी की जा सकती है।
जब सरविक्स में कोई असामान्यता दिखाई देती है तब निम्नलिखित टेस्ट या प्रक्रियाएं की जाती हैं।
कोल्पोस्कोपी
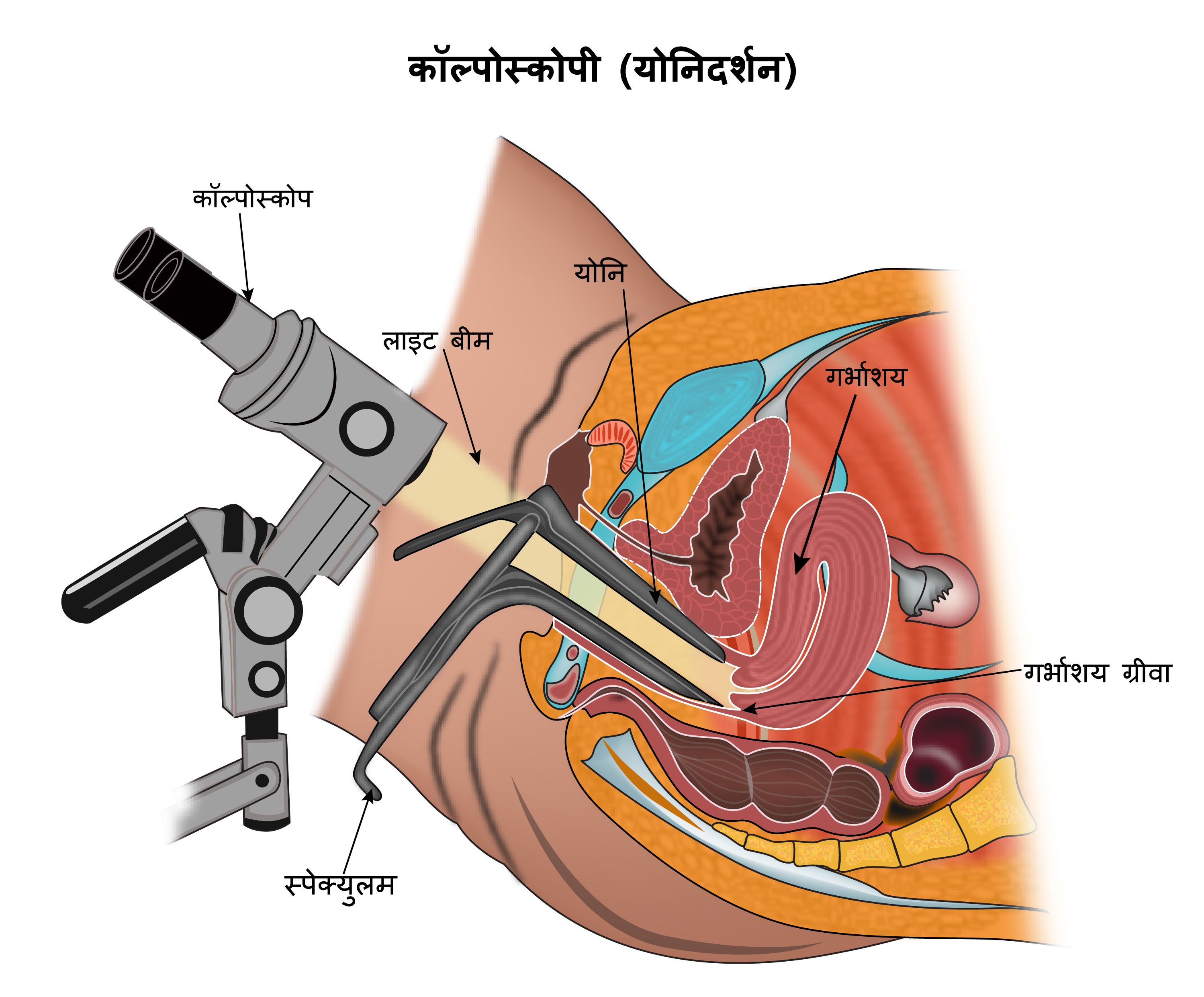
कोल्पोस्कोपी वह टेस्ट है जो डॉक्टर द्वारा सरविक्स में किसी असामान्यता को बहुत ही बारीकी से देखने के लिए एक मेग्नीफाईंग काँच का प्रयोग किया किया जाता है। यह अस्पताल में दाखिल किए बिना बड़ी आसानी से किया जाता है।
लूप अथवा सूई से काटना
एक्टो सरविक्स और एंडो सरविक्स के जंक्शन पर स्थित ट्रांसफ़ोरमेशन जोन में एक भाग को हटाने के लिए लूप एक्ससीजन किया जाता है। यह क्रिया लोकल एनेस्थेटिक के अंतर्गत होती है।
कोन बायोप्सी
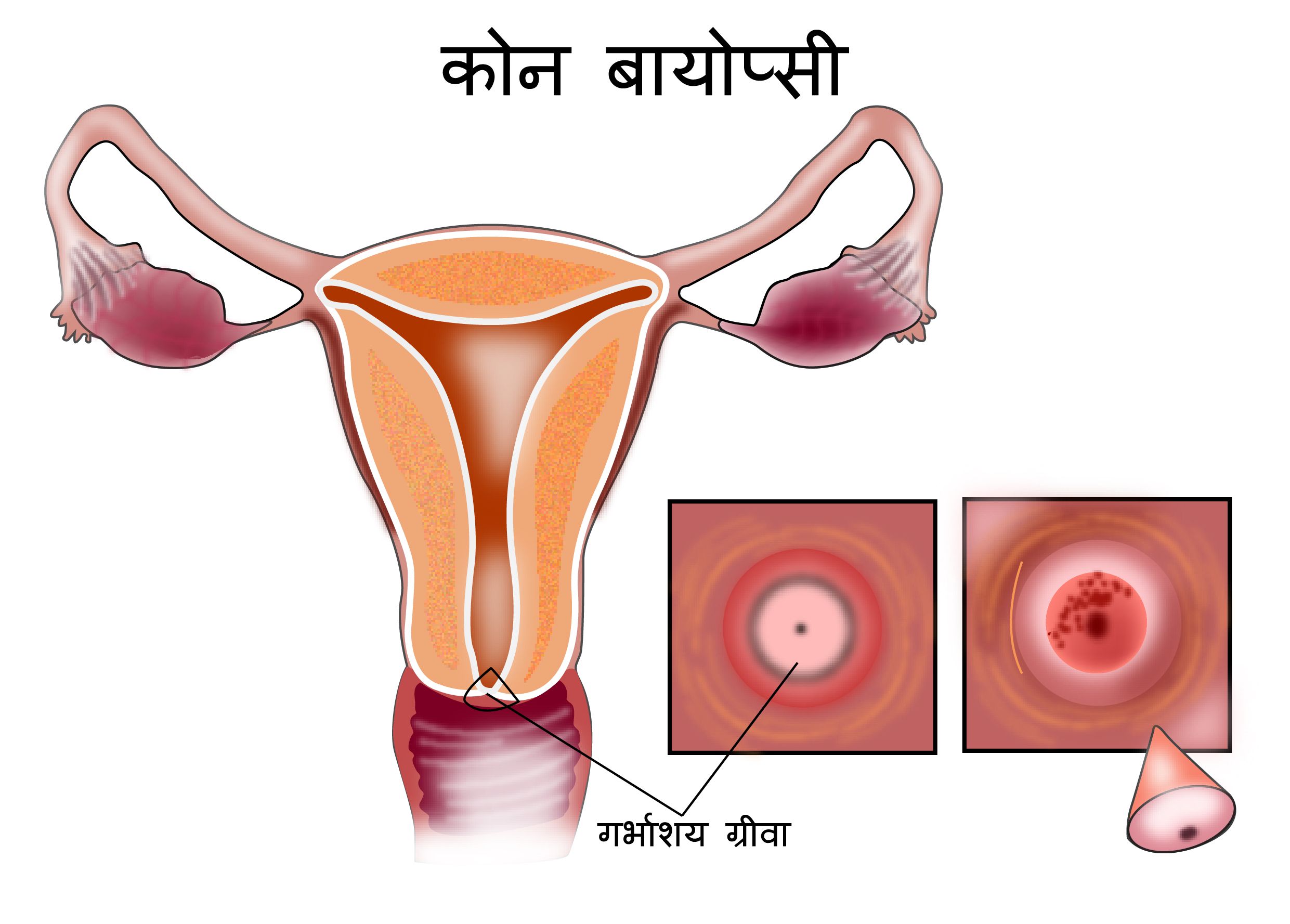
जब अन्य परीक्षणों द्वारा कोई असामान्यता पायी जाती है तो सरविक्स के एक भाग को हटाने के लिए कोन बायोप्सी की प्रक्रिया की जाती है।
सर्वाइकल कैंसर के निदान के बाद जांच
खून की जांच
खून की कमी और किडनी और लिवर के कार्य की जांच के लिए रूटीन खून की जांच की जाती है। .
सीटी स्कैन
जब बायोप्सी के द्वारा सर्वाइकल कैंसर का निदान हो जाता है तो कैंसर के चरण का पता लगाने के लिए छाती, पेट और पेल्विस का एक कांट्रास्ट विस्तृत सीटी स्कैन किया जाता है। यह स्कैन यह पता लगाने के लिए किया जाता है कि क्या कैंसर अपने मूल स्थान से शरीर के अन्य भागों में तो फैला नहीं है।
पीईटी-सीटी स्कैन
पीईटी-सीटी स्कैन एक पीईटी स्कैन है जो सीटी स्कैन के साथ होता है। इसमें स्कैन के पहले नस में विशेष रेडियोएक्टिव डाय इंजेक्ट की जाती है। यह विशेष डाय कुछ परिस्थितियों में सामान्य सीटी स्कैन से बेहतर ढंग से कैंसर का पता लगाती है। सर्वाइकल कैंसर में सरविक्स के इर्द-गिर्द लोकल फैलाव और शरीर के अन्य दूर के भागों में इसके फैलने के बारे में रूटीन स्टेजिंग की जानकारी लेने के लिए पीईटी-सीटी का सुझाव दिया जाता है।
एमआरआई स्कैन पेल्विस
सर्वाइकल कैंसर के चरण का पता लगाने के लिए एमआरआई स्कैन का सामान्यतया प्रयोग किया जाता है। इसका प्रयोग विशेष रूप में पेल्विस में कैंसर का पता लगाने के लिए किया जाता है क्योंकि इससे पेल्विस में जिन भागों में कैंसर का फैलाव हुआ है उसकी यह स्पष्टरूप से पहचान करता है।
एनेस्थेसीया के अंतर्गत परीक्षण (EUA)
यह एक प्रक्रिया है जिसके तहत स्त्रीरोग विशेषज्ञ या कैंसर विशेषज्ञ जनरल एनेस्थेसीया के माध्यम से सरविक्स के आसपास इस बीमारी के चरण को ज्ञात करने के लिए आंतरिक जांच करते हैं।
सर्वाइकल कैंसर का स्टेज एफ़आईजीओ स्टेजिंग सिस्टम पर आधारित होता है। यह सिस्टम मरीज के परीक्षण पर आए निष्कर्षों और किसी उचित प्रक्रियाओं पर आधारित होता है न कि किए गए किसी स्कैन पर।
स्टेज 1
स्टेज 1 सर्वाइकल कैंसर में कैंसर गर्भाशय तक ही सीमित रहता है। इस स्टेज को इसके साइज़ और फैलाव के आधार पर 1ए और 1बी में विभाजित किया जाता है।
स्टेज 2
स्टेज 2 में गर्भाशय के बाहर न कि पेल्विस की साइड दीवार पर या योनि के नीचे के एक तिहाई भाग पर सर्वाइकल कैंसर होता है। इसका फैलाव कितना है उसके आधार पर स्टेज 2 को 2ए और 2बी के रूप में विभाजित किया जाता है।
स्टेज 3
स्टेज 3 के सर्वाइकल कैंसर में ट्यूमर पेल्विस की साइड दीवार तक या योनि के नीचे के एक तिहाई भाग में फैल जाता है अथवा मूत्रनली के मार्ग को अवरुद्ध कर देता है और इसके परिणामस्वरूप हाइड्रोनेफ्रोसिस हो जाता है। स्टेज 3 को 3ए और 3बी में विभाजित किया जा सकता है।
स्टेज 4
स्टेज 4 सर्वाइकल कैंसर में पेल्विस के अन्य अंगों में या शरीर के अन्य भागों में कैंसर फैल जाता है। स्टेज 4 को 4ए और 4बी में विभाजित किया जा सकता है।
सर्वाइकल कैंसर का उपचार निदान के समय कैंसर जिस स्टेज पर होता है उस पर निर्भर करता है।स्टेजिंग मुख्यरूप से एफ़आईजीओ स्टेजिंग सिस्टम के द्वारा किया जाता है। एफआईजीओ स्टेजिंग सिस्टम स्कैन से प्राप्त परिणामों को ध्यान में नहीं लेता है लेकिन जब उपचार प्लान बनाया जाता है तब इस पर भी ध्यान दिया जाता है।
उपचार के लिए विभिन्न विकल्प उपलब्ध हैं जैसे सर्जरी, रेडिओथेरपी, केमोथेरपी और सपोर्टिव देखभाल। उपचार विकल्पों को विभिन्न ग्रुपों में क्लब किया गया है। ये हैं:
प्रारम्भिक सर्वाइकल कैंसर का उपचार
प्रारम्भिक सर्वाइकल कैंसर स्टेज 1ए, 1बी1 और कुछ 2ए कैंसर होते हैं। इन स्टेजों के लिए उपचार के विकल्प हैं:
- सर्जरी
- रेडिओथेरपी
- केमो-रेडिओथेरपी
सर्जरी
सर्वाइकल कैंसर के लिए सर्जरी में इस बीमारी के स्टेज और मरीजों के विशिष्ट लक्षणों पर आधारित विभिन्न प्रकार की सर्जरी होती हैं। स्टेज 1ए और 1बी1 के लिए उपचार के लिए सामान्यतया सर्जरी की जाती है। कुछ स्टेज 1बी2 और 2ए मरीजों की सर्जरी करके उपचार किया जाता है लेकिन बाद में उन्हें रेडिओथेरपी भी लेनी होती है। यह सर्जरी के बाद के निष्कर्षों के आधार पर तय किया जाता है। वे स्टेज जिनका उपचार केमोरेडियोथेरेपी से बाहर होते हैं। सर्जरी के विभिन्न विकल्पों को नीचे सूचीबद्ध किया गया है।
रेडिकल हिस्टरेक्टोमी
इस प्रकार की सर्जरी में गर्भाशय और सरविक्स तथा योनि के एक भाग, आसपास के ऊतकों (पेरमेट्रिया), पेलविस में विद्यमान लिम्फ़ ग्रंथियों को बाहर निकाल दिया जाता है। प्रारम्भिक बीमारी वाले मरीजों के लिए जो कि स्टेज 1ए1 तक हैं उनके लिए एक साधारण हिस्टरेक्टोमी पर्याप्त है जिसमें गर्भाशय, सरविक्स तथा पैरामेट्रिया और योनि के छोटे से भाग को लिम्फ़ ग्रंथियों को बिना हटाये बाहर निकाला जाता है। एक दूसरी प्रक्रिया है जिसे कहते हैं कोनीज़ेशन जो कि बहुत ही प्रारम्भिक स्टेज के सर्वाइकल कैंसर के लिए पर्याप्त है।
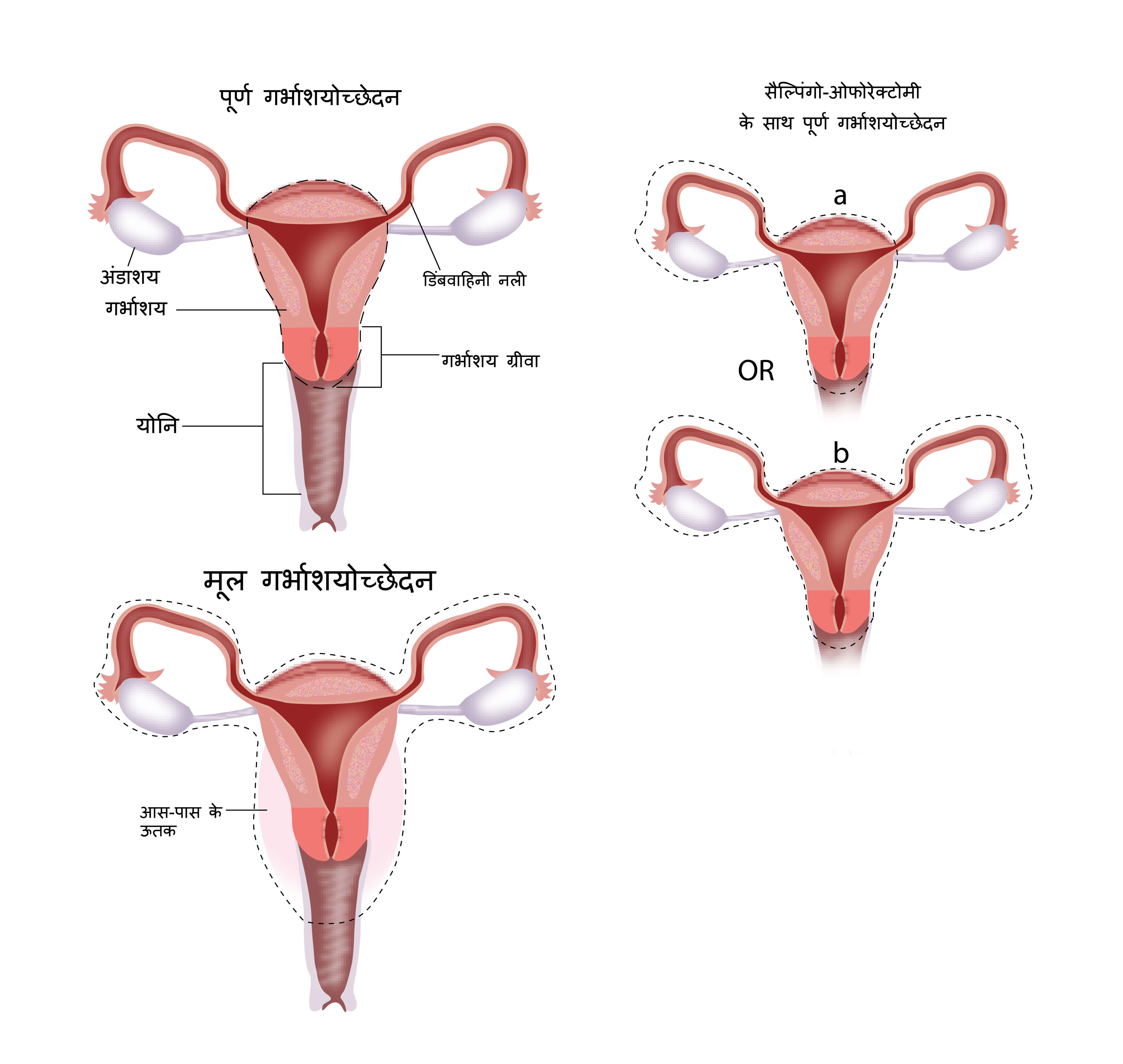
फर्टिलिटी स्पेरिंग सर्जरी
ऐसे युवा मरीज जिनमें सर्वाइकल कैंसर की प्रारम्भिक अवस्था है और जो गर्भधारण क्षमता बनाए रखना चाहते हैं (बाद में वे बच्चा पैदा करना चाहते हैं), उनके लिए कोनीज़ेशन प्रक्रिया की जा सकती है। इसमें अन्य सभी प्रक्रियाओं पर ध्यान न देते हुये सरविक्स का जो भाग असामान्य दिखाई दे रहा है उसे बाहर निकाल देना होता है। इस प्रकार के सेटिंग में अन्य विकल्प है ऑपरेशन जिसे कहते हैं ट्रेच्लेक्टोमी जहां सरविक्स को बाहर निकाल दिया जाता है और योनि को वैसे ही रहने दिया जाता है।
रेडिओथेरपी
कैंसर के उपचार में रेडियोथेरपी एक अत्यधिक एनर्जी एक्सरे का प्रयोग है। सर्वाइकल कैंसर में मुख्यतया दो प्रकार की रेडिओथेरपी का प्रयोग होता है। एक तो बाह्य बीम थेरेपी है जहां एक कमरे में रखी गई बड़ी मशीन के द्वारा रेडिओथेरपी उपचार किया जाता है और दूसरी ब्रैकीथेरपी है जिसमें शरीर के जिस भाग में उपचार किया जाना है उस जगह पर रेडियोएक्टिव सोर्स डाला जाता है।
प्रारम्भिक सर्वाइकल कैंसर में रेडिओथेरपी का प्रयोग तब किया जाता है जब मरीज को अन्य बीमारियाँ हों और उनके कारण सर्जरी करना संभव नहीं होता अथवा ऐसी स्थिति जहां मरीज सर्जरी के लिए फिट नहीं हो।
सहायक (Adjuvant) रेडिओथेरपी
यहाँ सर्जिकल उपचार के बाद उपचार के रूप में रेडिओथेरपी दी जाती है। सर्वाइकल कैंसर के लिए यह आवश्यक नहीं है कि सभी मरीजों को सर्जरी के बाद रेडिओथेरपी देनी पड़े। कैंसर के कुछ लक्षण वाले मरीजों को ही सर्जरी के बाद यह उपचार लाभ देता है। जब केमोथेरेपी के साथ-साथ रेडिओथेरपी दी जाती है तो इसे केमोरेडिओथेरपी कहा जाता है और इसका प्रयोग भी इस सेटिंग में किया जाता है।
डेफ़िनिटीव केमोरेडिओथेरपी
यह प्रारम्भिक सर्वाइकल कैंसर के उन मरीजों के लिए उपचार का मुख्य विकल्प है जो विभिन्न कारणों से सर्जरी नहीं करवा सकते। यह स्टेज 1बी2 और स्टेज 2ए वाले अधिकतर मरीजों के लिए उपचार का विकल्प है। रेडिओथेरपी 5-6 सप्ताह के लिए दिन में एक बार सप्ताह में पाँच दिन दी जाती है। जो मरीज फिट हैं उन्हें रेडिओथेरपी के साथ साथ केमोथेरपी भी दी जाती है। यह 5-6 सप्ताहों के लिए सप्ताह में एक बार दी जाती है। रेडिओथेरपी पेट के निचले भाग में दी जाती है जिसे पेलविस कहा जाता है और इसमें सर्विक्स, गर्भाशय, योनि का भाग, पेल्विस में लिम्फ़ ग्रंथियां और आसपास का ढांचा होता है।
सम्पूर्ण उपचार को पूरा करने के लिए बाह्य बीम रेडिओथेरपी को पूर्ण करने के बाद ब्रैकीथेरेपी दी जाती है। जैसा कि ऊपर उल्लेख किया गया है ब्रैकीथेरेपी एक रेडिओथेरपी है जो शरीर के भाग में रेडियोएक्टिव सोर्स को डाल कर दी जाती है। सर्वाइकल कैंसर में ब्रैकीथेरपी सोर्स को योनि और गर्भाशय में डाला जाता है जहां रेडिओथेरपी दी गई है। ब्रैकोथेरेपी से लाभ यह है कि यह जहां आवश्यक हो उस छोटे से भाग में यह रेडिओथेरपी की बड़ी खुराक देती है।
आवश्यक ब्रैकोथेरेपी उपचार की संख्या और इस उपचार की समयावधि रेडियोएक्टिव सोर्स और उपचार के लिए प्रयोग में लायी जा रही मशीन पर निर्भर है। समग्र रूप से 2-6 उपचार आवश्यक हैं।
केमो-रेडिओथेरपी उपचार में साइड इफ़ेक्ट्स भी होते हैं। बाह्य बीम रेडिओथेरपी में थकावट, पतले दस्त लगना, पेट में दर्द होना, पेशाब करते समय जलन होना, योनि और उसके आसपास की त्वचा पर दर्द होना और त्वचा का लाल हो जाना जैसे साइड इफ़ेक्ट्स होते हैं। ब्रैचीथेरपी में पतले दस्त लगना, गुदा में दर्द होना, लंबे समय तक चलने वाले साइड इफ़ेक्ट्स जैसे योनि में संकरापन और कड़ापन आ जाना जैसे साइड इफ़ेक्ट्स होते हैं। केमोथेरेपी में थकान, संक्रमण का खतरा, बाल कम हो जाना, मतली और उल्टी आना जैसे साइड इफेक्ट होते हैं। ये साइड इफ़ेक्ट्स किसी मरीज में कम और किसी में अधिक होते हैं, जो कि अलग अलग मरीजों में अलग अलग होते हैं।
लोकली एडवांस्ड सर्वाइकल कैंसर
लोकली एडवांस्ड कैंसर में सर्वाइकल कैंसर स्टेज 1बी2 और उससे ऊपर के आते हैं। जैसा कि ऊपर उल्लेख किया गया है इस कैंसर का उपचार डिफिनिटिव कीमोरेडिओथेरपी से ही होता है। उन मरीजों को केवल रेडिओथेरपी ही दी जाती है जो फिट नहीं होते या जो कीमोरेडिओथेरपी नहीं ले सकते। इन मरीजों के उपचार के लिए सर्जरी पसंदीदा विकल्प नहीं है।
जैसा कि ऊपर बताया गया है कीमोरेडिओथेरपी में 5-6 सप्ताह की बाह्य बीम रेडिओथेरपी होती है उसके बाद ब्रैचीथेरेपी दी जाती है।
सर्वाइकल कैंसर के उपचार में प्रयुक्त रेडिओथेरपी तकनीकों के प्रकार
चूंकि कई कैंसरों का इलाज रेडिओथेरपी से किया जाता है, सर्वाइकल कैंसर के रेडिओथेरपी से उपचार के लिए कई प्रकार की तकनीकें हैं जिनका उल्लेख संक्षेप में नीचे किया जा रहा है।
3D कंफर्मल रेडिओथेरपी
यह रेडिओथेरपी का न्यूनतम मानक है जिसका प्रयोग सर्वाइकल कैंसर के इलाज के लिए किया जाना चाहिए। इस तकनीक में मरीज का सर्वप्रथम सीटी स्कैन किया जाता है और सभी रेडिओथेरपी प्लानिंग प्रोसेस उस सीटी स्कैन के साथ किया जाता है।
इंटेंसिटी मोड्यूलेटेड रेडिओथेरपी (IMRT)
सर्वाइकल कैंसर के इलाज के लिए यह तकनीक भी सामान्यतया प्रयोग में लायी जाती है और यह 3डी कंफर्मल रेडिओथेरपी की तुलना में इलाज के साइड इफ़ेक्ट्स को कम करती है।
सीटी अथवा एमआरआई मार्गदर्शित अनुकूलक ब्रैचीथेरपी
इस तकनीक में सीटी अथवा एमआरआई (सीटी से बेहतर) का प्रयोग बीमारी का पता लगाने और इन स्कैनों की सहायता से ब्रैचीथेरपी की प्लानिंग की जा सकती है। इससे रेडिओथेरपी के साथ कैंसर पर बेहतर तरीके से निशाना साधा जा सकता है जिससे बेहतर परिणाम आ सकते हैं।
ब्रैकीथेरपी का उपयोग सामान्यतः सर्वाइकल कैंसर वाले उन मरीजों में उपचार के रूप में किया जाता है, जिन्होंने (इस रोग के) उपचार के लिए रेडियोथेरपी करा रखी है। आमतौर पर, एक्सटर्नल बीम रेडियोथेरपी के 5-6 सप्ताह पूरे होने के बाद ब्रैकीथेरपी दी जाती है।
आमतौर पर, सर्वाइकल कैंसर में एक्सटर्नल बीम रेडियोथेरपी पूरी होने के एक से दो सप्ताह बाद ब्रैकीथेरपी की जाती है। रेडियोधर्मी स्रोत के प्रकार के आधार पर, सब में 1-6 उपचार हो सकते हैं। आदर्श ब्रैकीथेरपी उपचार इस प्रकार है।
सबसे पहले, मरीज को ऑपरेशन थियेटर या ब्रैकीथेरपी सूट में ले जाया जाता है, जहां सीडेशन (बेहोश करने की क्रिया) या एनीस्थेसिया देने के बाद गर्भाशय में एक एप्लिकेटर रखा जाता है। एप्लिकेटर में 1-3 ट्यूब होते हैं जो योनि मार्ग से योनि के भीतर और गर्भाशय में डाले जाते हैं। इन्हें निर्दिष्ट जगह पर रख दिया जाता है, और फिर मरीज को एक्स-रे या स्कैन के लिए ले जाया जाता है। कुछ सेंटर इस चरण में एक्स-रे का उपयोग कर सकते हैं। अन्य सीटी स्कैन का उपयोग कर सकते हैं जबकि कुछ अन्य एमआरआई स्कैन का उपयोग कर सकते हैं। इन एक्स-रे या स्कैन का उपयोग ब्रैकीथेरपी उपचार की योजना में किया जाता है। उपचार की योजना बनाए जाते समय मरीज को सूट या वार्ड में बिस्तर पर रखा जाएगा। उपचार के नियोजन में रेडिएशन ऑन्कोलॉजिस्ट और मेडिकल फिजिसिस्ट की भूमिका सर्वप्रमुख है।
उपचार योजना तैयार हो जाने के बाद, मरीज को उपचार कक्ष में ले जाया जाता है जहां उसे मेज पर लिटाया जाता है। कमरे में ब्रैकीथेरपी मशीन मौजूद होती है जिसमें रेडियोधर्मी स्रोत होता है। मशीन उस एप्लिकेटर से कनेक्ट होती है जिसे मरीज के भीतर निर्दिष्ट जगह पर रखा गया था। प्रयुक्त खुराक तथा उपयोग की जा रही मशीन के आधार पर उपचार दिया जाता है। उपचार पूरी होने के बाद, मरीज घर जा सकता है और उसे अगले उपचार के लिए किसी और वापस आना होगा।
जिन मरीजों का कम खुराक दर वाली मशीन से उपचार होता है, उनमें उपचार कई घंटों तक चलेगा और उपचार के दौरान मरीज को आमतौर पर वार्ड में रखा जाता है। ऐसी स्थिति में केवल एक उपचार होगा। उच्च खुराक दर के साथ उपचारित होने वाले लोगों में, उपचार के शॉर्ट स्पेल्स कई बार दिए जाते हैं।
सर्वाइकल कैंसर में ब्रैकीथेरपी के दुष्प्रभावों निम्न शामिल हैं:- बार-बार पेशाब आना, थकान और दस्त। दीर्घकालिक दुष्प्रभावों में शामिल हैं:- योनि संकुचन, मलत्याग या पेशाब में रक्तस्राव होना। योनि संकुचन के जोखिम को कम करने के लिए नियमित रूप से वैजिनल डाइलेटर का उपयोग किया जाना चाहिए।
भारत में महिलाओं में सर्वाइकल कैंसर होना कॉमन है। खुशकिस्मती से अब सर्वाइकल कैंसर के खतरे को कम करने के लिए उपचार उपलब्ध हैं।
सर्वाइकल कैंसर एचपीवी वाइरस के संक्रमण से होता है। यह वाइरस यौनसंबंध से फैलता है और यह बहुत ही कॉमन है। अधिकतर मरीजों में वाइरस नुकसान नहीं करता और इसके कारण कोई बीमारी के लक्षण नहीं दिखाई देते। तो भी कुछ लोगों में कैंसर पूर्व स्थिति दिखाई देती है जिसे सीआईएन कहते हैं अथवा सर्वाइकल इंट्राएपिथेलियल नियोप्लासिया कहते हैं जो बाद में कैंसर का रूप ले लेते हैं।
एचपीवी संक्रमण को रोकने के लिए वैक्सीन दे कर और सीआईएन का पता लगाने के लिए स्क्रीनिंग टेस्ट करके सर्वाइकल कैंसर के फैलने से इसकी रोकथाम की जा सकती है।
एचपीवी वैक्सीन
सर्वाइकल कैंसर करने वाले एचपीवी संक्रमण को रोकने के लिए वैक्सीन उपलब्ध हैं। एचपीवी एक वाइरस है जो एक व्यक्ति से दूसरे व्यक्ति में यौन संबंध के कारण त्वचा के संपर्क के कारण ट्रांसमीट होता है।
यह वैक्सीन 9 से 26 वर्ष की आयु वाली लड़कियों को दिया जाता है। इस वैक्सीन को देने का सही समय लड़की या स्त्री के यौन संबंध के लिए सक्रिय होना है क्योंकि इस समय यह ज्यादा लाभकर होता है। यह वैक्सीनेशन यौन संबंध की क्रिया प्रारम्भ होने के बाद भी दिया जा सकता है लेकिन इसका लाभ देरी से मिलता है क्योंकि तब तक स्त्री में पहले से वाइरस प्रवेश कर चुका होता है। पूर्ण इम्यूनिटी प्राप्त करने के लिए वैक्सीन के तीन डोस अपेक्षित हैं। इंजेक्शन के रूप में दिये जानेवाले तीन फोर्मूलेशन उपलब्ध हैं।
गार्डासिल
- यह वैक्सीन एचपीवी 6,11,16 और 18 से सुरक्षा प्रदान करती है।
- 9 से 15 वर्ष की लड़कियों को 0 और 6 महीनों के अंतराल पर दो डोस दिये जाते हैं।
- 15 और उससे अधिक की आयु की लड़कियों को तीन डोस
- यदि 3 डोस दिये जाते हैं तो ये 0, 2 और 6 महीनों के अंतरालों पर दिये जाएँ
- एचपीवी लगने के पहले 97%-100% का लाभ दिखाई देता है
- एचपीवी लगने के बाद 44% लाभ दिखाई देता है
गार्डासिल 9
यह वैक्सीन 9 एचपीवी वाइरस से रक्षा करती है- 45 की आयु से कम के वयस्कों में 0, 2 और 6 महीनों के अंतराल में 3 डोस दिये जाते हैं।
सरविक्स
- एचपीवी 16 और 18 से सुरक्षा प्रदान करता है
- 45 की आयु या उससे कम की उम्र की लड़कियों के लिए तीन डोस
- यदि 3 डोस देने हों तो 0,1 और 6 महीनों के अंतरालों पर दिये जाएँ
- एचपीवी लगने के पहले 93% लाभ दिखाई देता है
- एचपीवी लगने के बाद 53% लाभ दिखाई देता है
भारत में सर्वाइकल कैंसर बहुत ही आम है और कैंसर-पूर्व की स्थितियों और सरविक्स कैंसर का पता स्क्रीनिंग द्वारा लगाया जा सकता है। सर्वाइकल इंट्रा एपिथेलियल नियोप्लासिया (सीआईएन 1-3) एक कैंसर पूर्व की दशा है जो एक समय के बाद सर्वाइकल कैंसर का रूप ले लेती है। इन अवस्थाओं को यदि पहले से ज्ञात कर लिया जाए तो इसके इलाज की संभावनाएं बढ़ जाती हैं।
सर्वाइकल कैंसर स्क्रीनिंग से किसे लाभ होता है?
सर्वाइकल कैंसर स्क्रीनिंग 20 वर्ष से अधिक की आयु की सभी महिलाओं को करवाना चाहिए। यह 65 तक की उम्र तक प्रति 3 वर्षों के अंतराल में जारी रखा जाना चाहिए।
सर्वाइकल कैंसर स्क्रीनिंग कैसे किया जाता है?
सर्वाइकल कैंसर स्क्रीनिंग पैप स्मियर टेस्ट के द्वारा किया जाता है। यह टेस्ट डॉक्टर द्वारा कैंसर या उस परिवर्तन को देखने के लिए किया जाता है जो सरविक्स कैंसर का कारण बनते हैं। .
डॉक्टर एक छोटे से यंत्र के द्वारा सरविक्स में से कुछ कोशिकाएं निकालते हैं। इन कोशिकाओं की माइक्रोस्कोप के द्वारा सूक्ष्म जांच की जाती है। यह टेस्ट थोड़ा कष्टदाई होता है लेकिन दर्द नहीं करता।
30 वर्ष की आयु के बाद एचपीवी टेस्ट के साथ साथ पैप स्मियर टेस्ट किया जाता है। एचपीवी का पूरा नाम ह्यूमन पैपिलोमा वाइरस है और यदि यह पाया जाता है तो सर्वाइकल कैंसर का खतरा बढ़ जाता है। यह कॉमन वाइरस है जो अधिकतर महिलाओं में उनके जीवन काल के दौरान कभी न कभी लग जाता है। जिन कोशिकाओं को पैप स्मियर के लिए लिया जाता है उनका एचपीवी के लिए भी टेस्ट किया जाता है।
इस टेस्ट का परिणाम एक या दो दिन में उपलब्ध हो जाता है। यदि टेस्ट असामान्य पाया जाता है तो इसका मतलब यह नहीं लगाया जाना चाहिए कि कैंसर की बीमारी है। जिन महिलाओं में स्मियर टेस्ट का परिणाम असामान्य दिखाई देता है उनमें से अधिकतर महिलाओं को कैंसर नहीं होता।
यदि टेस्ट असामान्य है तो डॉक्टर एचपीवी टेस्ट या कोलपोसकोपी टेस्ट की सलाह देते हैं ताकि सरविक्स को बड़ी बारीकी से देखा जा सके। कभी कभी 12 महीनों में पैप स्मियर को दोहराया जाता है।

यदि पैप स्मियर सामान्य है तो इसे 3 वर्षों में एक बार दोहराया जाना चाहिए। 30 वर्ष की आयु के बाद यदि पैप टेस्ट के साथ एचपीवी टेस्ट किया जाता है तो स्क्रीनिंग 5 वर्ष में एक बार किया जा सकता है।

यदि पैप स्मियर सामान्य है तो इसे 3 वर्षों में एक बार दोहराया जाना चाहिए। 30 वर्ष की आयु के बाद यदि पैप टेस्ट के साथ एचपीवी टेस्ट किया जाता है तो स्क्रीनिंग 5 वर्ष में एक बार किया जा सकता है।





