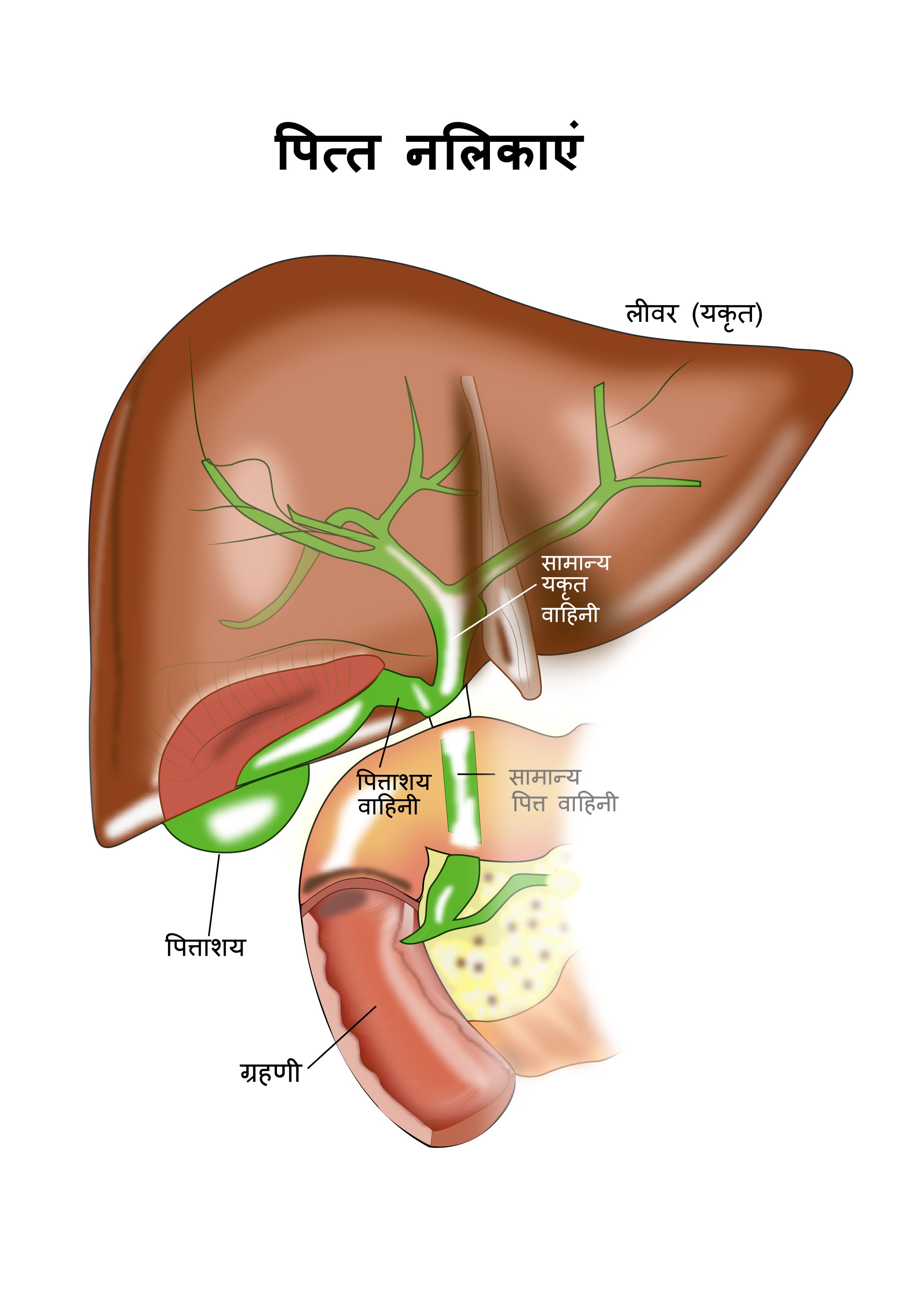
पित्ताशय
पित्ताशय यकृत के नीचे स्थित एक थैलीनुमा अंग होता है, जिसमें पित्त संग्रहीत और एकत्र होता है। पित्त यकृत द्वारा निर्मित एक तरल पदार्थ है और वसा जैसे भोजन को पचाने के लिए उपयोग किया जाता है। पित्ताशय का पित्त सामान्य पित्त नलिका में बहता है और यह नलिका छोटी आंत के एक भाग में खुलती है, जिसे ग्रहणी कहा जाता है। भोजन के पाचन के समय पित्ताशय संकुचित होता है और पित्त ग्रहणी से निकल जाता है।
पित्ताशय का कैंसर
पित्ताशय (पित्त की थैली) में होने वाले कैंसर को पित्ताशय का कैंसर कहा जाता है। यह कैंसर आमतौर पर एक एडेनोकार्सिनोमा (ग्रंथि कैंसर) है।
पित्ताशय की पथरी (पित्त पथरी)
जिन लोगों में पित्ताशय की पथरी होती है, उनमें पित्ताशय के कैंसर के विकास का खतरा बहुत कम होता है। पित्ताशय की पथरी का होना एक आम बात है और पित्ताशय की पथरी से पीड़ित 200 व्यक्तियों में से पित्ताशय का कैंसर लगभग केवल 1 व्यक्ति में होता है।
आयु
पित्ताशय के कैंसर के होने का खतरा उम्र बढ़ने के साथ-साथ बढ़ता है और यह आमतौर पर 70 वर्ष से अधिक उम्र के लोगों में होता है।
धूम्रपान
धूम्रपान से पित्ताशय के कैंसर के होने का खतरा बढ़ जाता है।
पुराना संक्रमण
साल्मोनेला संक्रमण के वाहक (पीड़ित) लोगों में पित्ताशय के कैंसर के बढ़ने का खतरा अधिक रहता है। इस संक्रमण से पीड़ित लोग ही वाहक होते हैं लेकिन उनमें इससे जुड़ा कोई लक्षण नहीं होता। साल्मोनेला संक्रमण से टाइफाइड बुखार हो जाता है। उत्तर भारत में पित्ताशय के कैंसर होने की दर उच्च है और इस उच्च दर में इस संक्रमण की भूमिका हो सकती है।
मोटापा
मोटापे के कारण पित्ताशय के कैंसर के साथ-साथ कई अन्य कैंसरों के होने का खतरा बढ़ जाता है। लगभग 10% -20% पित्ताशय की थैली का कैंसर मोटापे से संबंधित हो सकता है।
पित्ताशय पौलिप्स
पौलिप सुदम्य वृद्धि है, जो पित्ताशय की थैली में हो सकता है। जिन लोगों के पित्ताशय की थैली में पौलिप होते हैं, उनमें पित्ताशय की थैली के कैंसर का खतरा बढ़ जाता है।
पारिवारिक इतिहास
अगर किसी संबंधी जैसे कि माता-पिता, भाई या बहन को पित्ताशय का कैंसर हो तो इस कैंसर के होने का खतरा बढ़ जाता है।
पित्ताशय का कैंसर होने पर प्रारंभिक अवस्था में कोई लक्षण दिखाई दे भी सकता है और नहीं भी। पित्ताशय का कैंसर होने पर निम्न लक्षण दिखाई दे सकते हैं।
पीलिया
पीलिया में आंखों और त्वचा में पीलापन बढ़ जाता है। यह लक्षण कैंसर और पित्ताशय के कैंसर सहित कई चिकित्सा स्थितियों में हो सकता है। पीलिया में आमतौर पर दर्द नहीं होता परंतु धीरे-धीरे यह गंभीर होता चला जाता है। किसी मरीज में पीलिया होने पर या पीलिया के लक्षण दिखने पर डॉक्टर से अवश्य परामर्श किया जाना चाहिए।
दर्द
पित्ताशय के कैंसर वाले मरीजों में पेट में दर्द, खासकर पेट के दाहिने हिस्से में हो सकता है। यह आमतौर पर रह-रहकर होने वाला पेट दर्द है।
कभी-कभी दर्द बहुत गंभीर और तेज हो सकता है।
अन्य लक्षण
जिन मरीजों में यह रोग बढ़ गया होता है, उनमें वजन कम होने और भूख न लगने के साथ ही कमजोरी जैसे लक्षण देखे जा सकते हैं। कुछ मरीजों में पेट में सूजन या पेट में गांठ या भारीपन महसूस होता है तथा मतली और उल्टी करने को जी करता है।
जब पित्ताशय के कैंसर का पता चलता है या इसके होने का संदेह होता है या जब इसका निदान किया जाता है तो निदान को पूरा करने और कैंसर के स्टेज को जानने के लिए निम्न परीक्षण (जांच) किए जाते हैं।
पेट का अल्ट्रासाउंड
विशेष रूप से पीलिया से पीड़ित रोगी में सबसे पहले पेट, विशेषकर पित्त वाले भाग का अल्ट्रासाउंड किया जाता है। इस अल्ट्रासाउंड स्कैन से पित्त नली में रुकावट है या नहीं इसका पता चलता है। पित्त नली में रुकावट कैंसर के अलावा अन्य कारणों, जैसे कि पित्ताशय की पथरी आदि से भी हो सकती है। यदि अल्ट्रासाउंड करने पर कैंसर के होने का संदेह होता है तो आगे के परीक्षण (जांच) किए जाते हैं।
सीटी स्कैन
पेट के कैंसर के निदान के लिए पेट का सीटी स्कैन एक महत्वपूर्ण परीक्षण है। इससे अगर पित्ताशय में ट्यूमर बन गया है तो उसे जानने में सहायता मिलती है और साथ ही इससे असामान्य पिंड (गांठ) के बायोप्सी में सहायता मिल सकती है।
ईआरसीपी
ईआरसीपी (इंडोस्कोपिक रेट्रोग्रेड कोलेजन पैनोग्राफी) एक ऐसी प्रक्रिया है, जिसमें जठरांत्र विशेषज्ञ (गैस्ट्रोएंटेरोलॉजिस्ट) ग्रहणी में एंडोस्कोप (एक पतली नली जैसा चिकित्सा उपकरण जिसे पेट में डाला जाता है) डालता है और वहां से उस सामान्य पित्त नली के द्वार पर नजर रख पाता है, जिससे होकर पित्त और अग्नाशयी एंजाइम ग्रहणी में आते हैं। एक बार इस नली तक पहुँच मिल जाने पर डाई इंजेक्ट करके और एक्स-रे चित्र ले करके नली में रुकावट के कारण को जाना जा सकता है। यदि कैंसर पाया जाता है या कैंसर की संभावना होती है तो इस जगह की बायोप्सी ली जा सकती है। यह प्रक्रिया रोगी को बेहोश करके की जाती है। इस नली को खुला रखने के लिए कभी-कभी स्टेंट लगाया जा सकता है। इससे पीलिया में राहत मिलती है।
एमआरआई
पित्ताशय के कैंसर की जांच के लिए कभी-कभी एमआरआई स्कैन की जाती है। एमआरसीपी (चुंबकीय अनुनाद कोलेजनियो पैन्क्रीऐटोग्राफी) से भी पित्त नली रुकावट के संभावित कारणों के बारे में ईआरसीपी जैसी जानकारी मिल सकती है लेकिन न बायोप्सी की जा सकती है और ना ही स्टेंट से सहायता ली जा सकती है, क्योंकि यह एक गैर इनवेसिव परीक्षण है।
ईयूएस
ईयूएस एंडोस्कोपिक अल्ट्रासाउंड है, जिसमें एंडोस्कोप को गले से होकर पेट में डाला जाता है। एंडोस्कोप में एक छोटा अल्ट्रासाउंड जांच उपकरण जुड़ा रहता है, जो अंदर से अल्ट्रासाउंड छवि लेने में सहायता करता है। इस परीक्षण से पेट के उस भाग में उपस्थित छोटे पिंडों (गांठों) या लिम्फ नोडों की स्पष्ट छवियां प्राप्त करने में सहायता मिलती है। इस जांच से डॉक्टरों को सटीक रूप से बायोप्सी करने के लिए भी जानकारी मिलती है।
स्टेजिंग लैप्रोस्कोपी
स्टेजिंग लैप्रोस्कोपी एक ऐसा परीक्षण है जिसमें लाइलाज बीमारी होने को जानने या बायोप्सी के लिए एक लैप्रोस्कोपिक प्रक्रिया की जाती है। लैप्रोस्कोपिक प्रक्रिया में पेट पर छोटे चीरे लगाए जाते हैं और इन चीरों (छिद्रों) के माध्यम से लंबी नलियों को पेट में डाला जाता है। इन नलियों में प्रकाश उपकरण और कैमरे लगे होते हैं, जिनकी सहायता से डॉक्टर पेट के अंदर देख सकता है।
पीईटी-सीटी
पित्ताशय के कैंसर की मानक जांच के लिए सामान्य रूप से पीईटी-सीटी स्कैन की अनुशंसा नहीं की जाती है लेकिन कभी-कभी उपरोक्त बताए गए मानक सीटी परीक्षणों के अलावा इसे भी किया जा सकता है।
बायोप्सी
यदि सभी परीक्षणों से यह साफ हो जाता है कि निश्चित रूप से पित्ताशय का कैंसर है तो सर्जरी के पहले बायोप्सी नहीं की जाती है। इसकी सिफारिश ट्यूमर के बढ़ जाने पर तब की जाती है, जब सर्जरी के पहले कीमोथेरेपी या रेडियोथेरेपी जैसे अन्य उपचारों की योजना बनाई जाती है। ईआरसीपी या ईयूएस या सीटी से प्राप्त जानकारी की सहायता से बायोप्सी की जा सकती है। कुछ डॉक्टर किसी भी उपचार से पहले बायोप्सी करने को कहते हैं।
कैंसर का स्टेज एक ऐसा पद है, जिसका उपयोग शरीर में कैंसर के आकार और उसकी जगह को बताने के लिए किया जाता है।कैंसर के स्टेज को जानने से डॉक्टरों को सबसे उपयुक्त उपचार के बारे में निर्णय लेने में मदद मिलती है। पित्ताशय का कैंसर टीएनएम स्टेजिंग प्रणाली या अंक प्रणाली पर आधारित स्टेज है।
इसमें से किसी भी प्रणाली से की गई स्टेजिंग पित्ताशय में ट्यूमर के विस्तार, लिम्फ नोडों में कैंसर के फैलाव था शरीर के अन्य भागों में कैंसर के फैलाव पर आधारित होती है।
टीएनएम ट्यूमर, नोड और मेटास्टेस के लिए प्रयुक्त होता है। ‘टी’ ट्यूमर के लिए प्रयुक्त होता है तथा पित्ताशय के कैंसर में पित्ताशय की भित्ति (दीवार) पर कैंसर के फैलाव की गंभीरता को बताता है। ‘एन’ नोडों और नोडों में फैले कैंसर के लिए प्रयुक्त होता है। ‘एम’ मेटास्टेस के लिए प्रयुक्त होता है और यह शरीर के दूर-दूर स्थित भागों में कैंसर के फैलने को बताता है।
T स्टेज
| T1 | ट्यूमर लामिना प्रोप्रिया या मांसपेशियों की परत में फैलना शुरू करता है |
| T1a | ट्यूमर लामिना प्रोप्रिया में फैलना शुरू करता है |
| T1b | ट्यूमर मांसपेशियों की परत में फैलना शुरू करता है |
| T2 | ट्यूमर मांसपेशियों के चारों ओर ऊतक पर हमला करता है लेकिन सेरोसा या यकृत से परे इसका कोई विस्तार नहीं होता |
| T3 | ट्यूमर सिरोसा (लसिकला) को प्रभावित करता है और/या प्रत्यक्ष रूप से लीवर पर आक्रमण करता है और/या पेट, ग्रहणी, बृहदान्त्र, अग्न्याशय, ओमेंटम, या अतिरिक्त पित्त नलिकाओं जैसे एक अन्य पास वाले अंग या संरचना पर आक्रमण करता है |
| T4 | ट्यूमर मुख्य यकृत शिरा या यकृत धमनी पर आक्रमण करता है या लीवर के बाहर के दो या दो से अधिक अंगों या संरचनाओं पर आक्रमण करता है। |
N स्टेज
| N0 | किसी आस-पास के लिम्फ नोड की भागीदारी नहीं |
| N1 | पित्ताशय वाहिनी, सामान्य पित्त नलिका, यकृत धमनी और/या यकृत शिरा के साथ लिम्फ नोडों में कैंसर का फैलाव |
| N2 | पेरियाओर्टिक, पेरिकैवल, सुपीरियर मेसेन्टेरिक धमनी और/या उदर संबंधी धमनी लिम्फ नोडों में फैलाव |
M स्टेज
| M0 | कोई दूरस्थ मेटास्टेसिस नहीं |
| M1 | दूरस्थ मेटास्टेसिस |
पित्ताशय के कैंसर के उपचार में सर्जरी, कीमोथेरेपी और रेडियोथेरेपी सहित कई विकल्प शामिल हैं। निदान के समय किस विकल्प को अपनाना है, यह मरीज की उम्र, मरीज के फिटनेस, कैंसर के स्टेज तथा मरीज की अपनी प्राथमिकताओं पर निर्भर करता है।
पित्ताशय के कैंसर की सर्जरी
इस प्रकार के कैंसर के उपचार में सर्जरी सबसे महत्वपूर्ण और एकमात्र उपचारात्मक विकल्प है। प्रारंभिक और कुछ शारीरिक रूप से बढ़े (घर किए) हुए कैंसरों के लिए सर्जरी एक विकल्प हो सकता है। चयनित सर्जरी स्टेजिंग जांचों के द्वारा रोग के विस्तार पर निर्भर करती है। कैंसर के एकदम से शुरुआती स्टेज में पित्ताशय की थैली (कोलेसिस्टेक्टोमी) को काटकर निकाल देना पर्याप्त होता है। अगर कैंसर अधिक बढ़ गया हो या थोड़ा पुराना हो गया हो तो ऑपरेशन करके सामान्य लीवर के आस-पास के भाग के साथ ही पित्ताशय को निकाल दिया जाता है। इस प्रक्रिया को विस्तारित कोलेसिस्टेक्टोमी के रूप में जाना जाता है। इन सर्जरियों में पित्त नली और आमतौर पर आस-पास के लिम्फ नोडों को भी निकाला जा सकता है।
अगर मरीज में यह कैंसर बहुत ही बढ़ गया हो और उपचारात्मक सर्जरी संभव न हो तो भी पीलिया या दर्द जैसे लक्षणों में सुधार के लिए कभी-कभी सर्जरी की जाती है।
पित्ताशय के कैंसर के लिए सहायक उपचार
सहायक उपचार वह उपचार होता है, जो अतिरिक्त उपचार के रूप में कैंसर के मुख्य उपचारात्मक उपचार के पूरा होने पर दिया जाता है। इस तरह के उपचार से रोग के ठीक होने की संभावना बढ़ जाती है। इस कैंसर में, सहायक उपचार के रूप में केवल कीमोथेरेपी की जाती है या कीमोरेडियोथेरेपी की जाती है, जो किमोथेरेपी और रेडियोथेरेपी का एक संयोजन है। अगर मरीज की कीमोथेरेपी नहीं की जा सकती तो केवल सहायक रेडियोथेरेपी की जा सकती है। सर्जरी होने के बाद पैथोलॉजी रिपोर्ट और मरीज की हालत को देखकर यह निर्णय लिया जाता है कि उपचार के किस विकल्प को अपनाना है। जब केवल केमोथेरेपी की बात आती है तो इसे 6 महीनों तक किया जाता है।
पित्ताशय के कैंसर के लिए कीमोथेरेपी
विभिन्न सेटिंग में पित्ताशय के कैंसर के उपचार के लिए कीमोथेरेपी की जाती है। जैसा कि ऊपर बताया गया है, इसे सर्जरी के बाद सहायक उपचार के रूप में किया जा सकता है। इसे आमतौर पर बढ़े हुए या मेटास्टेटिक कैंसर में किया जाता है, जब सर्जरी करना संभव न हो। ऐसी स्थिति में कीमोथेरेपी का उपयोग एक दवा या दवाओं के संयोजन से किया जाता है। उपचार का कौन सा विकल्प अपनाना है, यह मरीज के फिटनेस पर निर्भर करता है। यहां प्रयोग की जाने वाली आम दवाओं में जेमिसिटाबाइन, कैपेसिटाबाइन, 5-फ्लूरोरासिल, सिस्प्लैटिन, कार्बोप्लाटिन या ऑक्सिप्लिपटिन शामिल हैं। जो मरीज फिट होता है, उसे 6 महीनों तक दो दवाएं साथ-साथ दी जाती हैं।
पित्ताशय के कैंसर में रेडियोथेरेपी
पित्ताशय के कैंसर के उपचार के लिए या तो केवल अकेले रेडियोथेरेपी का उपयोग किया जाता है या इसे कीमोथेरेपी के साथ संयुक्त रूप से किया जाता है, जैसा कि ऊपर सहायक उपचार के संबंध में बताया गया है। बढ़े हुए रोग की स्थिति में दर्द जैसे लक्षणों पर काबू पाने के लिए भी रेडियोथेरेपी की जाती है।
सहायक उपाय
पित्ताशय के कैंसर से पीड़ित, विशेषकर वह मरीज जिसमें यह रोग बढ़ गया हो, उसमें पीलिया एक प्रमुख लक्षण होता है और इस पीलिया से निजात देना उपचार का एक महत्वपूर्ण विकल्प है। यदि पित्त की नली में रुकावट है तो एंडोस्कोपिक रूप से एक स्टेंट डाला जा सकता है, जिससे पीलिया में राहत मिलती है। यदि स्टेंट डालना संभव न हो तो बाईपास सर्जरी जैसे अन्य विकल्प आजमाए जाते हैं।





