फेफड़े
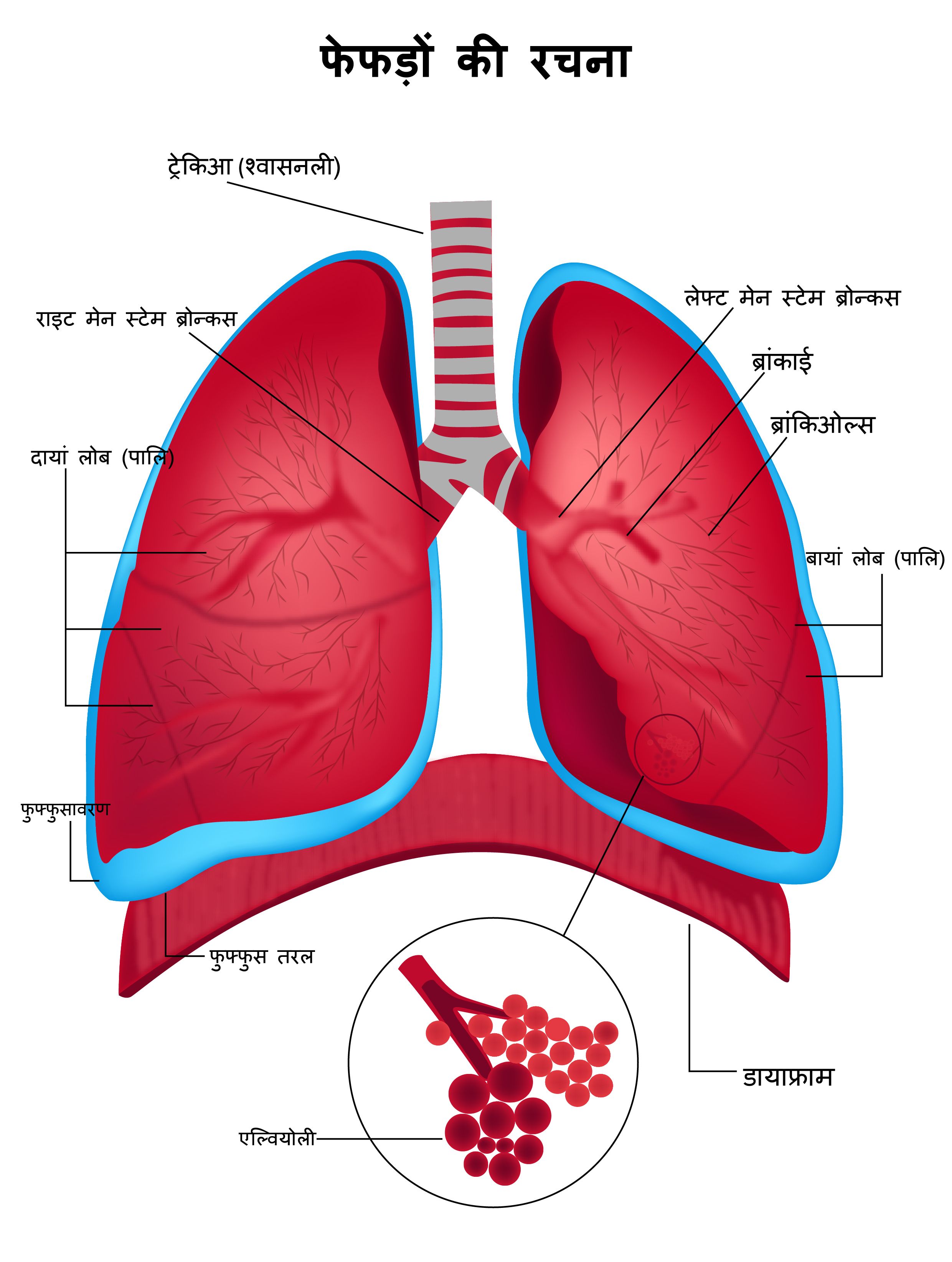
फेफड़े (लंग्स) छाती में अंग होते हैं जो आपको सांस लेने में मदद करते हैं. दो फेफड़े (दाएं और बाएं) हैं जिन्हें लोब में विभाजित किया गया है. दाएं फेफड़े में तीन लोब होते हैं और बाएं फेफड़े में दो लोब होते हैं.
सांस लेने वाली हवा नाक और गले से श्वासनली या वायुपाइप में जाती है. श्वासनली दो श्वसनिका (ब्रोंची) में विभाजित होती है जो प्रत्येक फेफड़े को वायु की आपूर्ति करती है. श्वसनिका (ब्रोंची) फेफड़े के अंदर और विभाजित हो जाती है. जैसा कि हम अंदर और बाहर सांस लेते हैं, वायु फेफड़ों में प्रवेश करती है जहां ऑक्सीजन को शरीर में अवशोषित किया जाता है और कार्बन डाइऑक्साइड बाहर निकाला जाता है.
फेफड़े का कैंसर
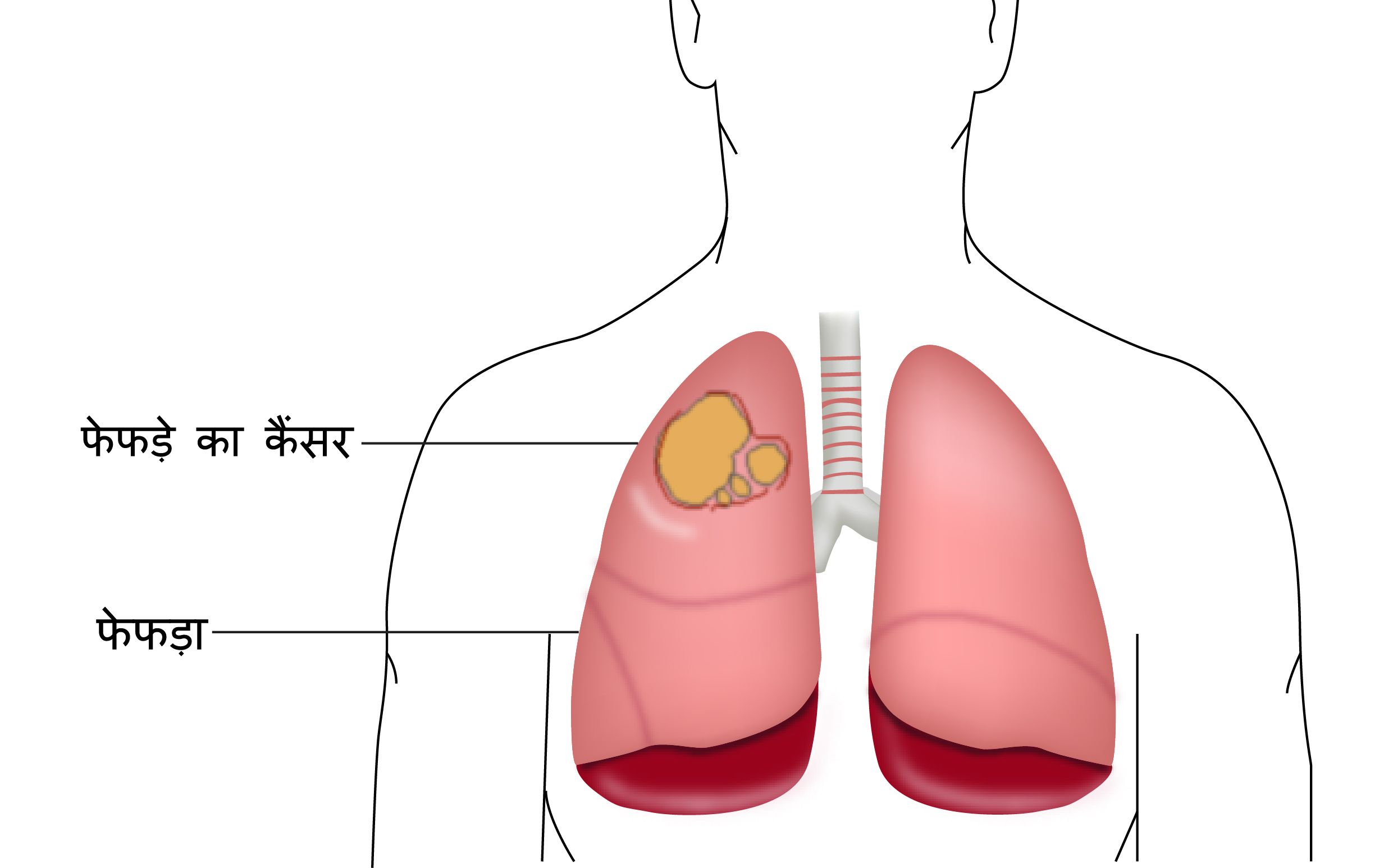
फेफड़े का कैंसर वह कैंसर होता है जो फेफड़ों में शुरू हो गया है. आमतौर पर फेफड़ों का कैंसर श्वसनिका (ब्रोंची) की लाइनिंग में शुरू होता है और इसलिए इसे श्वसनी का कार्सिनोमा भी कहा जाता है. कई कैंसर जो शरीर के अन्य हिस्सों में उत्पन्न हुए हैं, फेफड़ों तक फैल सकते हैं. इसे फेफड़ों में मेटास्टैटिक या द्वितीयक कैंसर कहा जाता है और यह प्राथमिक फेफड़े के कैंसर से बहुत अलग है जिसकी चर्चा यहाँ की गई है. उदाहरण के लिए, यदि किसी मरीज को स्तन कैंसर है जो फेफड़ों में फैल गया है, तो यह मेटास्टैटिक स्तन कैंसर है, न कि फेफड़ों का कैंसर.
ग्लोबोकन डेटा 2018 के अनुसार, 2018 में भारत में फेफड़े के कैंसर के 67,795 नए मरीज थे, जो सभी प्रकार के कैंसरों का 5.9% होता है.
फेफड़े के कैंसर के प्रकार
फेफड़े के कैंसर के दो मुख्य प्रकार हैं. सबसे सामान्य प्रकार गैर-लघु कोशिका लंग कैंसर (NSCLC) है जो लगभग सभी फेफड़ों के कैंसर का 80% हिस्सा बनाता है. दूसरा प्रकार लघु कोशिका लंग कैंसर (SCLC) है और यह लगभग 15-20% बनता है.
गैर-लघु कोशिका लंग कैंसर (Non small cell Lung Cancer)
यह फेफड़ों के कैंसर का सबसे आम प्रकार है. इस प्रकार के कैंसर को स्क्वैमस सेल कार्सिनोमा, एडेनोकार्सिनोमा और बड़े कोशिका कार्सिनोमा में उप-विभाजित किया जा सकता है. धूम्रपान करने वालों में स्क्वैमस सेल कार्सिनोमा अधिक आम है. यह श्वसनिका को अस्तर करने वाली कोशिकाओं से विकसित होता है. एडेनोकार्सिनोमा बलगम पैदा करने वाली ग्रंथियों से विकसित होता है जो श्वसनिका को जोड़ती हैं. यह प्रकार धूम्रपान करने वाले लोगों में देखा जाता है और धूम्रपान न करने वालों में फेफड़ों के कैंसर का सबसे आम प्रकार है. स्व-स्थाने एडेनोकार्सिनोमा आक्रामक एडेनोकार्सिनोमा का प्रारंभिक रूप है. इस उप-प्रकार को पहले ब्रोन्कोएलेवल कार्सिनोमा के रूप में जाना जाता था.
लघु कोशिका लंग कैंसर (Small Cell Lung Cancer)
यह कैंसर धूम्रपान करने वालों में लगभग विशेष रूप से देखा जाता है. माइक्रोस्कोप के तहत देखी गई कोशिकाओं की तरह दिखने के कारण इसे ऐसा कहा जाता है. इस प्रकार का कैंसर तेजी से बढ़ सकता है.
मेसोथेलियोमा
मेसोथेलियोमा एक कैंसर है जो फेफड़े (प्लुरा) के आवरण पर विकसित होता है. मेसोथेलियोमा मुख्य रूप से उन लोगों में विकसित होता है, जिनमें एस्बेस्टस का पिछला प्रभाव था.
कार्सिनॉइड ट्यूमर
फेफड़े का कार्सिनॉयड ट्यूमर फेफड़े का एक असामान्य कैंसर है. यह आम तौर पर धीमी गति से बढ़ता है और सर्जरी से अलग करके इसे अच्छी तरह से नियंत्रित किया जा सकता है.
अन्य प्रकार
सारकोमास और लिम्फोमास फेफड़ों में दुर्लभ अन्य कैंसर होते हैं.
फेफड़े के कैंसर के लिए एक जोखिम कारक वह है जो फेफड़ों के कैंसर होने का खतरा बढ़ाता है. ये नीचे सूचीबद्ध हैं:
धूम्रपान
धूम्रपान फेफड़ों के कैंसर के लिए सबसे बड़े जोखिम कारकों में से एक है. यह सिगरेट, बीड़ी या सिगार पीना हो सकता है. हाल के अध्ययनों से पता चला है कि प्रति दिन में 5 से अधिक सिगरेट पीने पाले पुरुषों में फेफड़ों के कैंसर उत्पन्न होने का खतरा 25% होता है. महिलाओं में यह 18% है. जीवन में धूम्रपान जितने जल्दी शुरू होता है, फेफड़े के कैंसर होने का जोखिम उतना ही अधिक होता है. 12 से 15 साल तक धूम्रपान बंद करने से धूम्रपान न करने वालों की तरह फेफड़े का कैंसर हाने का खतरा कम हो जाता है. निष्क्रिय धूम्रपान (धूम्रपान करने वाले अन्य लोगों से सिगरेट के धुएं के संपर्क में आना) भी जोखिम को बढ़ाता है. धूम्रपान के बारे में अधिक जानकारी के लिए कैंसर की रोकथाम संबंधी खंड देखें.
एस्बेस्टॉस प्रभावाधीन ( Asbestos Exposure)
एस्बेस्टॉस के प्रभाव में आने से न केवल मेसोथेलियोमा (फेफड़ों को ढंकने का कैंसर) बल्कि फेफड़े के कैंसर का भी खतरा बढ़ जाता है. धूम्रपानकर्ता के एस्बेस्टॉस के प्रभाव में आने से जोखिम और बढ़ जाता है. एस्बेस्टॉस के प्रभाव और फेफड़ों के कैंसर के विकास के बीच एक लंबी विलंबता अवधि हो सकती है.
खाना पकाने से धुआँ (Smoke from cooking)
घर के अंदर खाना पकाने और गर्म करने से निकलने वाले धुएँ के संपर्क में आने से धुएँ का अभिश्वसन होता है. इससे फेफड़ों के कैंसर का खतरा बढ़ जाता है. यह जोखिम लकड़ी के जलने वाले स्टोव के मामले में अधिक होता है.
औद्योगिक प्रभावाधीनता (Industrial exposure)
आर्सेनिक, निकल, क्रोमियम, कालिख, टार, पॉलीसाइक्लिक हाइड्रोकार्बन जैसे औद्योगिक एजेंटों के प्रभाव में, डीजल निकास के प्रभाव में और सामान्य रूप से प्रदूषण के प्रभाव में आने से फेफड़ों के कैंसर के पैदा होने का खतरा बढ़ जाता है.
पिछली रेडियोथेरेपी (Previous radiotherapy)
जिन लोगों ने पहले लिम्फोमा, स्तन कैंसर या जर्म सेल कैंसर जैसे अन्य कैंसर के लिए छाती में रेडियोथेरेपी करवायी है, उनमें फेफड़े के कैंसर के उत्पन्न होने का खतरा बढ़ जाता है; धूम्रपान के मामले में यह जोखिम और अधिक बढ़ जाता है.
फेफड़े के कैंसर विभिन्न प्रकार के लक्षण उत्पन्न कर सकते हैं. सामान्य लक्षण नीचे सूचीबद्ध हैं. इनमें से कोई भी लक्षण होने का मतलब यह नहीं है कि फेफड़ों का कैंसर है, लेकिन लक्षणों की जांच के लिए डॉक्टर से संपर्क करना जरूरी है.
खांसी (Cough)
खांसी फेफड़े के कैंसर का सबसे आम उपस्थित लक्षणों में से एक है. ऐसी खांसी जो तीन हफ्तों में ठीक नहीं होती है, उसकी जांच छाती के एक्स-रे से की जानी चाहिए. खांसी अन्य लक्षणों से जुड़ी हो सकती है.
सांस फूलना (Breathlessness )
यह भी फेफड़े के कैंसर में मौजूद एक आम लक्षण है. मरीज को महसूस होता है कि उसकी सांस समय के साथ धीरे-धीरे खराब हो रही है.
खून की खांसी (Coughing up of blood)
खून से सना हुआ थूक (स्पुटम) या फ्रैंक खून के साथ खांसी फेफड़ों के कैंसर का एक संकेत है. इस लक्षण की तत्काल जांच की जानी चाहिए.
दर्द (Pain)
कुछ मरीजों को फेफड़े के कैंसर के परिणामस्वरूप सीने में दर्द महसूस हो सकता है. यदि लगातार दर्द हो रहा है और वह रूक नहीं रहा है, तो उसकी जांच की जानी चाहिए. कभी-कभी, मरीज को हाथ के नीचे और कंधे के आसपास या छाती के पीछे दर्द होने की शिकायत हो सकती है.
आवाज में बदलाव (Change in Voice)
आवाज में बदलाव या आवाज की कर्कशता फेफड़ों के कैंसर वाले कुछ मरीजों में पाई जाती है.
अन्य लक्षण (Other symptoms)
थकान, भूख कम लगना और वजन कम होना और निगलने में कठिनाई फेफड़े के कैंसर से जुड़े अन्य लक्षण हैं.
यदि फेफड़ों के कैंसर का संदेह होता है, तो निम्नलिखित जांच की जाती है-:
छाती का एक्स—रे (Chest x-ray)
छाती के लगातार लक्षण होने अथवा फेफड़े के कैंसर का संदेह होने के मामले में छाती का एक्स-रे आम तौर पर पहला परीक्षण होता है. छाती का एक्स-रे बहुत संवेदनशील परीक्षण नहीं है और कैंसर के छोटे होने अथवा सामान्य संरचना के पीछे कैंसर होने में सामान्य भी हो सकता है.
सीटी स्कैन (CT Scan)
एक्स-रे के सामान्य होने पर और अभी भी संदेह होने पर या एक्सरे में असामान्यता पाई जाने पर सीटी या कंप्यूटेड टोमोग्राफिक स्कैन किया जाता है. सीटी स्कैन छाती का विस्तृत चित्र देने के लिए एक्स-रे का उपयोग करता है और छाती में ऐसी अधिकांश असामान्यताएं दिखा सकता है जो कुछ मिलीमीटर से बड़ी हों.
यह त्वरित, दर्द रहित है और अधिकांश केंद्रों में उपलब्ध है. बेहतर चित्र प्राप्त करने के लिए स्कैन से पहले सामान्यतया एक कंट्रास्ट इंजेक्शन दिया जाता है.
ब्रोंकोस्कोपी (Bronchoscopy)
ब्रोंकोस्कोपी एक परीक्षण है जहां एक पतली ट्यूब को नाक से गले और फेफड़ों में डाला जाता है. यह हल्के बेहोश करने की क्रिया और स्थानीय संवेदनहारी स्प्रे के तहत किया जाता है. इस परीक्षण की मदद से, डॉक्टर श्वसनी के अंदर एक असामान्यता का पता लगा सकता है और जरूरत होने पर बायोप्सी भी ले सकता है. यह एक आउट पेशेंट प्रक्रिया है और दर्द रहित है.
बायोप्सी (Biopsy)
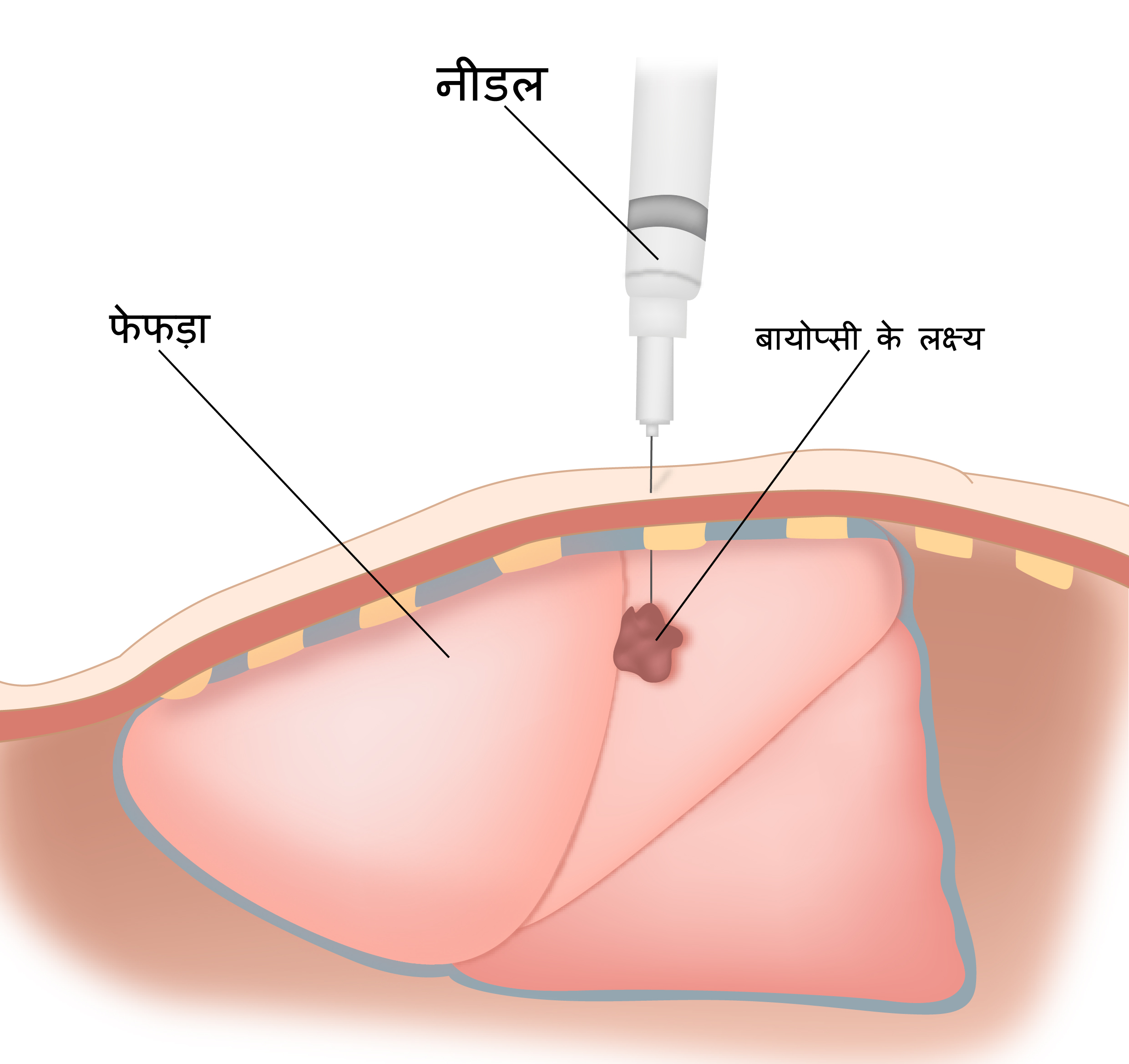
फेफड़े की क्रिया का परीक्षण ( Lung Function Tests)
इन परीक्षणों का उपयोग यह निर्धारित करने के लिए किया जाता है कि फेफड़े कितनी अच्छी तरह काम कर रहे हैं. परीक्षण सर्जरी या रेडियोथेरेपी के लिए मरीज की फिटनेस का आकलन करने के लिए किया जाता है.
पीईटी-सीटी स्कैन (PET-CT Scan)
पीईटी-सीटी स्कैनिस एक विशेष सीटी स्कैन है जहां सीटी स्कैन से पहले रेडियोधर्मी ट्रैसर को शरीर में इंजेक्ट किया जाता है. यह ट्रैसर शरीर के भीतर उन क्षेत्रों में रहता है जहां ग्लूकोज की उच्च आवश्यकता होती है. जैसे कि कैंसर को जीवित रहने के लिए बहुत अधिक ग्लूकोज की आवश्यकता होती है, वे शरीर के बाकी हिस्सों की तुलना में बहुत अधिक ट्रैसर को लेते हैं. तब कैंसर को स्कैन पर आसानी से देखा जा सकता है. यह परीक्षण फेफड़ों के कैंसर के निदान के बाद किया जाता है. फेफड़े के कैंसर में इस परीक्षण का उद्देश्य फेफड़ों से कैंसर के शरीर के अन्य भागों में फैलाव की तलाश करना है. स्कैन बहुत संवेदनशील है और फैलाव के छोटे क्षेत्रों की पहचान करने में भी सहायता करता है.
मीडियास्टिनोस्कोपी / Mediastinoscopy
यह एक परीक्षण है जो सामान्य एनेस्थेसिया के तहत किया जाता है. फेफड़ों के कैंसर के सभी संदिग्ध मरीजों में इसकी आवश्यकता नहीं होती है. यह मुख्य रूप से उन मरीजों में सटीक रूप से स्टेज निर्धारित करने के लिए किया जाता है, जिनके फेफड़ों के कैंसर की सर्जरी की योजना बनाई जा रही हो.
एंडोब्रोंकियल अल्ट्रासाउंड (EBUS)
यह एक नए प्रकार का परीक्षण है जो मीडियास्टिनोस्कोपी के बजाय किया जा सकता है. आपके पास या तो एक सामान्य संवेदनाहारी है या आपको निद्रालु महसूस करने के लिए एक हल्का शामक दिया जा सकता है. इसके अलावा, इस परीक्षण की आवश्यकता केवल कुछ मरीजों में पड़ती है और यह भारत में कुछ ही केंद्रों में उपलब्ध है. यह परीक्षण छाती में ऐसी किसी भी लिम्फ ग्रंथियों को बायोप्सी करने में मदद करता है जो कैंसर से ग्रस्त हों.
पैथोलॉजिकल निदान (Pathological Diagnosis)
बायोप्सी के बाद, पैथोलॉजिस्ट माइक्रोस्कोप के तहत नमूने की जांच करता है. पैथोलॉजिस्ट को निदान किए जाने से पहले नमूने पर कुछ विशेष परीक्षण करने की आवश्यकता हो सकती है. यदि यह फेफड़ों का कैंसर है, तो रिपोर्ट कैंसर को छोटी कोशिका या गैर छोटी कोशिका कार्सिनोमा के रूप में वर्णित करेगी. यदि यह गैर छोटी कोशिका कार्सिनोमा है, तो इसे आगे स्क्वैमस सेल कार्सिनोमा, एडेनोकार्सिनोमा या बड़े सेल कार्सिनोमा में उप-प्रकार नियत किया जा सकता है. कभी – कभी उप-प्रकार नियत करना संभव नहीं होता है. यदि यह एडेनोकार्सिनोमा है, तो ईजीएफआर, एएलके और आरओएस स्थिति के लिए विशेष परीक्षण का भी अनुरोध किया जाता है. यदि संभव हो तो PD-L1 परीक्षण भी किया जाए.
अगली पीढ़ी का जीन अनुक्रमण (Next generation Gene Sequencing)
यह फेफड़ों के कैंसर में अनुशंसित परीक्षण है लेकिन महंगा है. यह परीक्षण बायोप्सी नमूने के जीन को देखता है और कैंसर में मौजूद सभी आनुवंशिक असामान्यताओं को दिखाएगा. डॉक्टर इन परीक्षणों के आधार पर उपचार करने की योजना बना सकता है. यह स्टेज 4 के फेफड़ों के कैंसर के मरीजों में विशेष रूप से उपयोगी है और उपरोक्त सभी परीक्षणों जैसे कि ईजीएफआर, एएलके, आरओएस और अन्य को एक बार में बताता है.
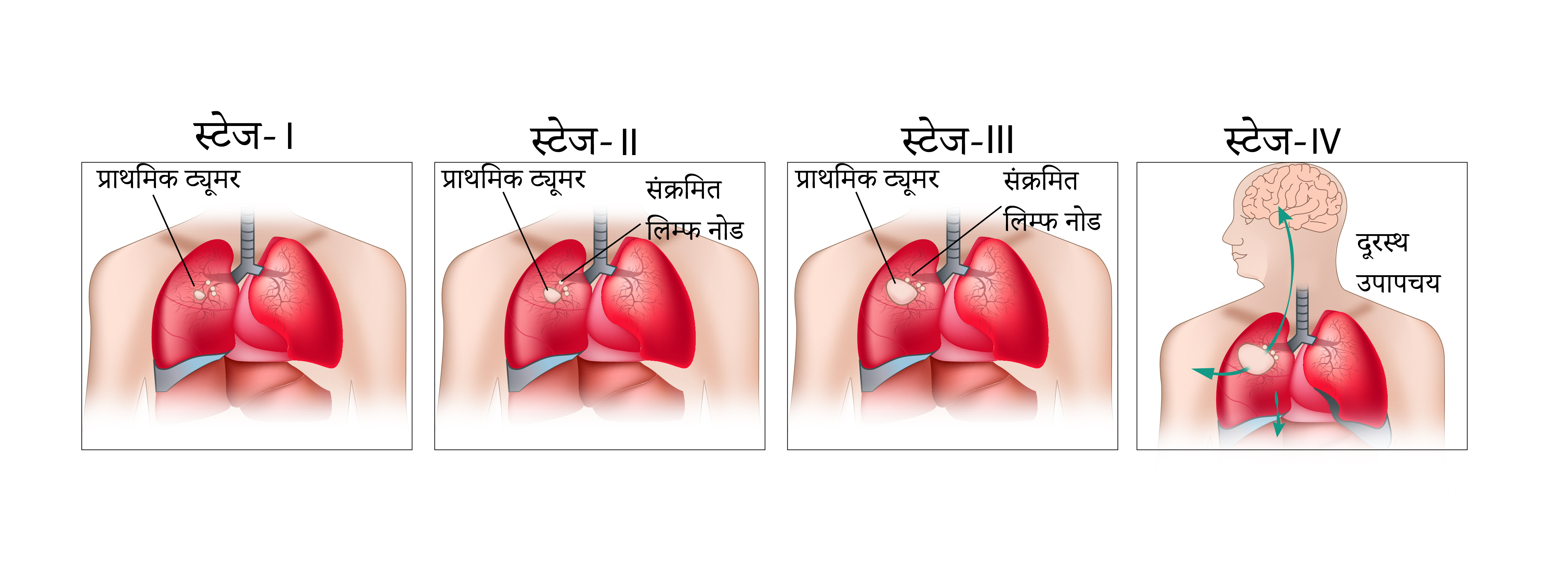
स्टेजिंग
कैंसर का स्टेज एक ऐसा शब्द है जिसका उपयोग शरीर में कैंसर के आकार और स्थान का वर्णन करने के लिए किया जाता है.
कैंसर के स्टेज को जानने से डॉक्टरों को सबसे उपयुक्त उपचार के बारे में निर्णय लेने में मदद मिलती है.
गैर छोटी कोशिका और छोटी कोशिका वाले फेफड़े के कैंसर के लिए स्टेजिंग प्रणाली अलग-अलग है. गैर छोटी कोशिका लंग कैंसर के स्टेज का निर्धारण टीएनएम(TNM) स्टेजिंग सिस्टम या संख्या प्रणाली के आधार पर किया जाता है. छोटी कोशिका लंग कैंसर के केवल दो स्टेज होते हैं.
किसी भी सिस्टम में स्टेज निर्धारण फेफड़े में ट्यूमर के आकार, कैंसर के स्थानीय रूप से फेफड़ों में और लिम्फ नोड्स में फैलाव और शरीर के अन्य हिस्सों में फैलाव पर आधारित होता है.
TNM स्टेजिंग
TNM का अर्थ है ट्यूमर, नोड और मेटास्टेस.
T स्टेजिंग
T1a – ट्यूमर फेफड़े के भीतर निहित है और पूरे आकार में 2 सेमी से छोटा है
T1b – ट्यूमर फेफड़े के भीतर निहित है और पूरे आकार में 2 और 3 सेमी के बीच है
T2 – ट्यूमर आकार में 3 से 7 सेमी के बीच होता है या उस हिस्से से 2 सेमी नीचे सबसे बड़े वायुमार्ग (मुख्य श्वसनी) में बढ़ गया है जहां यह प्रत्येक फेफड़ें में जाने के लिए विभाजित होता है या ट्यूमर छाती की भीतरी परत (आंत्रिक फुस्फुसावरण) के भीतरी अस्तर में बढ़ गया है या ट्यूमर फेफड़े की विफलता का हिस्सा बन गया है.
T2 ट्यूमर जो 5 सेमी या उससे छोटे होते हैं, उन्हें T2a के रूप में वर्गीकृत किया जाता है और 5 सेमी से अधिक बड़े T2b होते हैं.
T3 – ट्यूमर 7 सेमी से बड़ा है या निम्न संरचनाओं में से किसी एक में विकसित हुआ है – छाती की दीवार छाती गुहा की केंद्रीय अस्तर (मीडियास्टीनल प्लूरा), छाती गुहा के नीचे की मांसपेशी (डायाफ्राम), या बाहरी आवरण ह्रदय (पेरीकार्डियम) या ट्यूमर ने पूरे फेफड़े को खराब कर दिया है या फेफड़े के एक ही हिस्से में एक से अधिक ट्यूमर पर्विका (नोड्यूल) मौजूद होते हैं.
T4 – ट्यूमर निम्नलिखित संरचनाओं में से एक में विकसित हुआ है – छाती (मीडियास्टिनम) के बीच में फेफड़ों के बीच का क्षेत्र, हृदय, एक प्रमुख रक्त वाहिका, वायुपाइप (श्वसन प्रणाल), वह क्षेत्र जहां मुख्य वायुमार्ग विभाजित होता है प्रत्येक फेफड़े में जाएं, भोजन नली (ग्रासनली), रीढ़ की हड्डी, तंत्रिका जो आवाज बॉक्स को नियंत्रित करती है, या एक ही फेफड़े के एक से अधिक लोब में ट्यूमर पर्विका (नोड्यूल) मौजूद होते हैं.
N स्टेजिंग
N0 – किसी भी लिम्फ नोड्स में कैंसर नहीं है
N1 – प्रभावित फेफड़े के निकटतम लिम्फ नोड्स में कैंसर है
N2 – छाती के मध्य भाग (मीडियास्टीनम) में लिम्फ नोड्स में कैंसर है लेकिन प्रभावित फेफड़े की ओर ही होता है या लिम्फ नोड में कैंसर ठीक वहीं है जहां से प्रत्येक फेफड़े से हवा की नली निकलती है
N3 – प्रभावित फेफड़े से छाती के विपरीत तरफ लिम्फ नोड्स में या कॉलर बोन के ऊपर लिम्फ नोड्स में या फेफड़ों के शीर्ष पर लिम्फ नोड्स में कैंसर है.
M स्टेजिंग
M0 – इस बात का कोई संकेत नहीं हैं कि कैंसर फेफड़ों या शरीर के किसी अन्य हिस्से में फैल गया है
M1a – दोनों फेफड़ों में ट्यूमर हैं या फेफड़े या हृदय के चारों ओर ऐसा द्रव है जिसमें कैंसर कोशिकाएं होती हैं – (एक घातक फुफ्फुस नि:सरण) या पेरिकार्डियल नि:सरण.
M1b – शरीर के सुदूर हिस्सों जैसे कि यकृत या हड्डियों में फेफड़े के कैंसर की कोशिकाएँ होती हैं,
नंबर स्टेजिंग
| स्टेज | T | N | M |
|---|---|---|---|
| Ia | T1a | N0 | M0 |
| T1b | N0 | M0 | |
| Ib | T2a | N0 | M0 |
| IIa | T1a | N1 | M0 |
| T1b | N1 | M0 | |
| T2a | N1 | M0 | |
| IIb | T2b | N1 | M0 |
| T3 | N0 | M0 | |
| IIIa | T1 | N2 | M0 |
| T2 | N2 | M0 | |
| T3 | N2 | M0 | |
| T3 | N1 | M0 | |
| T4 | N0 | M0 | |
| T4 | N1 | M0 | |
| IIIb | T4 | N2 | M0 |
| T1 | N3 | M0 | |
| T2 | N3 | M0 | |
| T3 | N3 | M0 | |
| T4 | N3 | M0 | |
| IV | T Any | N Any | M1a or 1b |
छोटी कोशिका वाले फेफड़े के कैंसर के लिए स्टेजिंग
छोटी कोशिका वाले फेफड़े के कैंसर के दो स्टेज होते हैं. सीमित स्टेज और गहन स्टेज.सीमित स्टेज वह जगह है जहां सभी कैंसर छाती के एक तरफ स्थानीय होते हैं. यदि कैंसर छाती के आधे से अधिक हिस्से में मौजूद है, तो इसे गहन स्टेज कहा जाता है. दोनों स्टेजों में उपचार के विकल्प भिन्न होते हैं.
छोटी कोशिका वाले फेफड़े के कैंसर की भी उपरोक्त रूप में स्टेजिंग TNM और संख्या के आधार पर की जाती है.
चरण III फेफड़े के कैंसर का प्रबंधन विवादास्पद है और इसलिए परिवर्तनशील है। ट्यूमर के सटीक स्थान और लिम्फ नोड्स के आधार पर, सर्जन अपनी राय देंगे कि कैंसर को सर्जरी से पूरी तरह से हटाया जा सकता है या नहीं। यदि यह हटाने योग्य है और मरीज फिट है, तो मरीज की आमतौर पर सर्जरी की जाएगी। सर्जरी के बाद, आरोग्य प्राप्ति की संभावना बढ़ाने के लिए अन्य उपचार विकल्प उपलब्ध हैं। जिन मरीजों की सर्जरी होती है और उनमें कैंसर के लिए सर्जिकल मार्जिन देखा जाता है, या जिनमें मीडियास्टिनल लिम्फ नोड्स की महत्वपूर्ण संलग्नता होती है, उनके लिए 6 सप्ताह के लिए रेडियोथेरपी एक विकल्प हो सकता है। अन्य मरीजों को सर्जरी के बाद तीन महीने की कीमोथेरपी से लाभ हो सकता है।
जिन मरीजों का कैंसर सर्जरी के बाद ईजीएफआर पॉजिटिव है, उनका ओसिमर्टिनिब टैबलेट के साथ उपचार किया जा सकता है। यह उपचार रोग में वृद्धि मुक्त उत्तरजीविता को बेहतर बनाने में मदद करता है।
यदि सर्जन को लगता है कि ट्यूमर हटाने योग्य नहीं है, तो कभी-कभी कीमोरेडियोथेरपी देने से यह हटाने योग्य हो सकता है। सर्जन उस समय ट्यूमर को रीसेक्ट कर सकता है। सभी सेंटर में यह विकल्प नहीं अपनाया जाता है और वहां जो मरीज सर्जरी के लिए उपयुक्त नहीं होते हैं, उन्हें केवल कीमोरेडियोथेरपी दी जाएगी। फिट मरीजों में, यह समवर्ती कीमोरेडियोथेरपी है जहां एक ही समय में कीमोथेरपी और रेडियोथेरपी दी जाती है। अन्यथा अनुक्रमिक कीमोरेडियोथेरपी का उपयोग किया जा सकता है, जहां रेडियोथेरपी के बाद कीमोथेरपी का उपयोग किया जाता है।
यदि कीमोरेडियोथेरपी उपयुक्त नहीं है, तो इस स्थिति वाले मरीजों के उपचार के लिए अकेले रेडियोथेरपी का उपयोग किया जा सकता है। यदि विभिन्न कारणों से उपचार के अधिक आक्रामक रूप संभव नहीं हैं, तो कभी-कभी केवल कीमोथेरपी, इम्यूनोथेरपी या लक्षित चिकित्सा का उपयोग किया जा सकता है।
छोटी कोशिका के कैंसर का उपचार, निदान में कैंसर के स्टेज द्वारा निर्धारित किया जाता है. आमतौर पर छोटी कोशिका के फेफड़ों के कैंसर के प्रबंधन में सर्जरी एक विकल्प नहीं होता है.
सीमित स्टेज वाले छोटी कोशिका फेफड़े के कैंसर का उपचार
सीमित स्टेज वाले छोटी कोशिका फेफड़े के कैंसर का उपचार कीमोथेरेपी और रेडियोथेरेपी के संयोजन के साथ किया जाता है. इसे समवर्ती कीमोरेडियोथेरेपी कहा जाता है. यहाँ उद्देश्य रेडियोथेरेपी के साथ कैंसर के सभी क्षेत्रों को कवर करना होता है. एक साथ दिए गए दो उपचारों का संयोजन रोग के नियंत्रण का सबसे अच्छा अवसर प्रदान करता है.
कीमोथेरेपी हर 21 दिनों में से 3 दिन दी जाती है. इस तरह की कीमोथेरेपी के चार चक्र विकिरण के साथ दिए जाते हैं. विकिरण एक बार दैनिक और सात सप्ताह तक सप्ताह में पांच दिन दिया जाता है. कुछ केंद्रों में, रेडियोथेरेपी तीन सप्ताह तक दिन में दो बार दी जा सकती है. यदि मरीज की फिटनेस बहुत अच्छी नहीं है, तो पहले कीमोथेरेपी दी जाती है और उसके रेडियोथेरेपी दी जाती है.
कीमोराडोथेरेपी के साइड इफेक्ट्स में खांसी, सांस फूलना, खराश या सीने में दर्द, निगलने में दर्द या परेशानी, सीने पर त्वचा की लालिमा, गले में खराश, रक्त में कोशिकाओं की कम संख्या (काउंट), संक्रमण, मतली और उल्टी. रेडियोथेरेपी के साइड इफेक्ट्स पूर्ण होने के बाद 4 सप्ताह तक रह सकते हैं और फिर उनमें सुधार हो सकता है.
वहाँ रोग न होने पर भी रेडियोथेरेपी से मस्तिष्क का इलाज करने का भी लाभ है. इसे रोगनिरोधी कपाल किरणन (पीसीआई) कहा जाता है. यह उपचार मस्तिष्क में कैंसर की पुनरावृत्ति के जोखिम को कम करने में मदद करता है और उपरोक्त उपचार पूरा होने के बाद दिया जा सकता है. ऑन्कोलॉजिस्ट इस उपचार के परिणामों का निरूपण करेंगे.
व्यापक स्टेज छोटी कोशिका फेफड़े के कैंसर का उपचार
व्यापक स्टेज वाले छोटी कोशिका फेफड़ों के कैंसर का इलाज पहले चरण में अकेले कीमोथेरेपी से किया जाता है. यह कीमोथेरेपी आमतौर पर 2 दवाओं का एक संयोजन है और हर 3 सप्ताह में 3 दिनों के लिए दी जाती है. 4 या 6 तक ऐसे चक्र और दिए जाते हैं. उपचार पर कैंसर की अनुक्रिया की जाँच करने के लिए उपचार के 2-3 चक्रों के बाद फिर से स्कैन किया जाता है. कीमोथेरेपी जारी रहेगी बशर्ते मरीज उपचार को अच्छी तरह से सहन कर रहा हो और रोग उपचार के लिए प्रतिक्रिया दे रहा हो.
इम्यूनोथेरपी के साथ उपर्युक्त कीमोथेरपी का संयोजन अकेले कीमोथेरपी की तुलना में बेहतर प्रतिक्रिया प्रदान कर सकता है। इम्यूनोथेरपी दवाएँ जैसे कि डुर्वालुमैब या एटिज़ोलिज़ुमैब को कीमोथेरपी के साथ 4 चक्रों के लिए दिया जाता है, इसके बाद अनुरक्षण उपचार के रूप में इम्यूनोथेरपी दवा की निरंतरता रखी जाती है। इन मरीजों में यह पसंदीदा विकल्प है, बशर्ते इसका वहन किया जा सके क्योंकि इम्यूनोथेरपी महंगी है।
कीमोथेरेपी के पूरा होने के बाद, कभी-कभी छाती (चेस्ट) के लिए रेडियोथेरेपी दी जाती है. उपरोक्त पैराग्राफ में वर्णित रोगनिरोधी कपाल किरणन (पीसीआई) का उपयोग इसमें भी किया जा सकता है. ऑन्कोलॉजिस्ट उसके गुण-दोषों के बारे में बताएगा. आमतौर पर छोटी कोशिका फेफड़ों के कैंसर के उपचार में जिन कीमोथेरेपी दवाओं का उपयोग किया जाता है, वे हैं, सिस्प्लैटिन, कार्बोप्लाटिन, ईटोपोसाइड, टोपोटेकेन और पैक्लिटैक्सेल. छोटी कोशिका फेफड़ों के कैंसर के लिए कीमोथेरेपी कैंसर के लक्षणों को कम करने और कैंसर को संकुचित करने में बहुत प्रभावी है. हालांकि, यह कुछ साइड इफेक्ट्स पैदा कर सकता है. ये हैं :
- बाल झड़ना
- मतली और उल्टी
- थकान
- मुंह में छाले
- पतली टट्टी
- कब्ज
- सुनने में बदलाव
- संक्रमण का खतरा
- स्वाद बदलना
- हाथ और पैरों में झुनझुनी
- खून की कमी / अरक्तता
- रक्तस्राव
- पुनरावर्ती या आवर्ती छोटी कोशिका फेफड़े के कैंसर का उपचार
यदि प्रारंभिक उपचार के बाद कैंसर की पुनरावृत्ति होती है, तो उपचार के विकल्प पुनरावृत्ति के क्षेत्र, पुनरावृत्ति की सीमा, मरीज की फिटनेस और दिए गए पिछले उपचार पर निर्भर करेंगे. इसलिए, उपचार विकल्पों में कीमोथेरेपी और रेडियोथेरेपी शामिल हो सकते हैं. यदि पहले कीमोथेरेपी दी गई थी और उस उपचार और पुनरावर्तन के बीच एक लंबा अंतराल है, उसी कीमोथेरेपी का फिर से उपयोग किया जा सकता है. यदि दूसरे प्रकार के विकल्पों पर विचार नहीं किया जाता है. आवर्तक या अपवर्तित कैंसर की सेटिंग में उपयोग की जाने वाली रेडियोथेरेपी या कीमोथेरेपी मुख्य रूप से उन लक्षणों को नियंत्रित करने के लिए है जो कैंसर पैदा करता है. यहां इस्तेमाल की जाने वाली रेडियोथेरेपी को दैनिक आधार पर 1-10 से अधिक उपचार दिए जाते हैं. इस सेटिंग में एंडोब्रोनचियल ब्रैकीथेरेपी जैसे विकल्प का उपयोग किया जाता है. इसमें श्वसन में एक रेडियोधर्मी स्रोत रखना शामिल है जहां कैंसर एक रोध (ब्लॉकेज) पैदा कर रहा है.
इम्यूनोथेरेपी
छोटी कोशिका फेफड़ों के कैंसर के लिए कीमोथेरेपी की विफलता के बाद चेकपॉइंट अवरोधकों नामक दवाओं का उपयोग किया जाता है. इसे दूसरी पंक्ति के उपचार के रूप में जाना जाता है, जिसका उपयोग प्रारंभिक कीमोथेरेपी के बाद किया जाता है. निवोलुमैब एक दवा है जो हर 2 सप्ताह में एक बार नस में दी जाती है. इस उपचार में साइड इफेक्ट्स होते हैं, कभी-कभी गंभीर होते हैं लेकिन आमतौर पर कीमोथेरेपी की तुलना में कमजोर होते हैं.
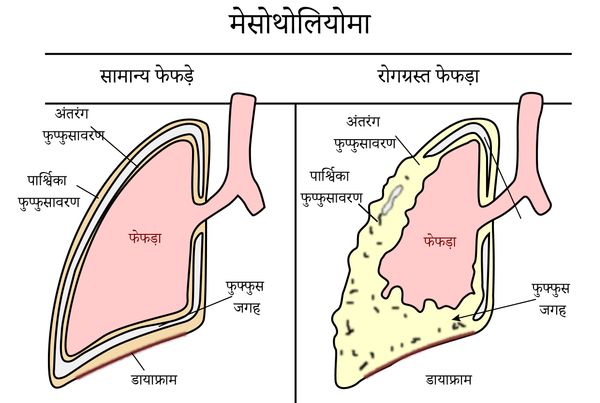
मेसोथेलियोमा क्या है?
मेसोथेलियोमा अर्थात् मध्यकलार्बुद एक कैंसर है जो मध्यकला (मीजोथीलियम) से शुरू होता है। मध्यकला एक झिल्ली होती है जो छाती, पेट और उनमें मौजूद अंगों को दर्शाती है. फेफड़े को जोड़ने वाले मध्यकला (मीजोथीलियम) को फुप्फुसावरण (प्लूरा) कहा जाता है. प्लूरा दो परतों से बना होता है, बाहरी परत जिसे पार्श्विका फुस्फुसावरण और भीतरी परत जिसे आंत्रिक फुस्फुस कहा जाता है. इन दो परतों में द्रव की एक पतली फिल्म होती है जो उन्हें अलग करती है. मेसोथेलियोमा फुफ्फुस से या पेट के अस्तर से उत्पन्न हो सकता है. इस प्रकार का कैंसर मुख्य रूप से एस्बेस्टॉस और धूम्रपान के प्रभाव में आने के कारण होता है.
एस्बेस्टॉस प्रभावाधीनता (Asbestos Exposure)
एस्बेस्टॉस प्रभावाधीनता मेसोथेलियोमा के लिए मुख्य जोखिम कारक है. एस्बेस्टॉस के कई प्रकार हैं. नीला एस्बेस्टॉस, भूरा एस्बेस्टॉस और सफेद एस्बेस्टॉस;
एस्बेस्टॉस छोटे-छोटे तंतुओं से बना होता है, जिन्हें अभिश्वसित या अंतर्ग्रहण किया जा सकता है. जब अभिश्वसित करते हैं तो वे फेफड़ों में घूम सकते हैं और फेफड़ों में सूजन पैदा करके फेफड़ों की बीमारियों का कारण बन सकते हैं. इन तंतुओं में से कुछ फुफ्फुस का कारण बन सकते हैं जिससे फुफ्फुस रोग और मेसोथेलियोमा होता है. एस्बेस्टॉस भारत में विभिन्न उद्योगों में बड़े पैमाने पर मौजूद हैं. एस्बेस्टॉस के प्रभाव में आने वाले लोगों में निर्माण श्रमिक, प्लंबर, मोटर यांत्रिकी, इलेक्ट्रीशियन, शिपबिल्डर्स और आम जनता शामिल हैं जहाँ एस्बेस्टॉस का उपयोग छत बनाने वाले घरों के लिए किया जाता है.
एस्बेस्टॉस के प्रभाव में आने और इसके प्रभाव में आने से होने वाली बीमारियों के बीच एक लंबी विलंबता अवधि होती है. दुनिया भर के 50 से अधिक देशों में एस्बेस्टॉस पर पूरी तरह से प्रतिबंध लगा हुआ है, भारत में अभी भी व्यापक रूप से इसका उपयोग किया जाता है.
मेसोथेलियोमा के लक्षण (Symptoms of mesothelioma)
मेसोथेलियोमा के लक्षणों में खांसी, सांस फूलना, सीने में दर्द, खांसी के साथ खून आना, वजन कम होना, थकान, बुखार, पसीना और पेट में सूजन जैसे लक्षण शामिल हो सकते हैं. इस कैंसर में देखी गई एक आम समस्या फुफ्फुसीय नि:सरण का विकास है जहां फुफ्फुस को कवर करने वाली फुफ्फुस की 2 परतों के बीच द्रव का संचय होता है. इससे प्रगामी सांस फूलती है.
मेसोथेलियोमा का निदान (Diagnosis of Mesothelioma)
मेसोथेलियोमा का निदान मरीज के लक्षणों, एक्स-रे और स्कैन के निष्कर्षों और बायोप्सी के परिणाम के आधार पर किया जाता है.
किए गए आम जांच छाती एक्स-रे, छाती का सीटी स्कैन और मेसोथेलियोमा कोशिकाओं की तलाश के लिए फुफ्फुस द्रव और फुफ्फुस बायोप्सी की आकांक्षा है. कभी-कभी, इन सभी परीक्षणों से निदान का पता नहीं चलता और इसलिए विशेष परीक्षणों की आवश्यकता पड़ती है. य़े हैं:
वीडियो सहायता थोराकोस्कोपी (VATS)
यह एक ऐसा परीक्षण है जिसमें मेसोथेलियोमा की उपस्थिति के लिए और बायोप्सी के लिए एक ऊतक नमूना प्राप्त करने के लिए फुफ्फुस की परतों के बीच एक कैमरा के साथ एक पतली ट्यूब डाली जाती है. यह आमतौर पर वक्ष – सर्जन द्वारा किया जाता है और एक दिन की प्रक्रिया है.
मेसोथेलियोमा का उपचार
सर्जरी
वीएटीएस परिफुप्फुसोच्छेदन (प्लूरेक्टॉमी )
जैसा कि फेफड़ा फुफ्फुस से ढका होता है, फुफ्फुस में द्रव या द्रव्यमान की उपस्थिति से फेफड़े का विस्तार श्वासहीनता के कारण कम हो सकता है. यह एक ऐसी प्रक्रिया है जिसमें प्रभावित फुस्फुस को वीडियो की सहायता से उच्छेदित किया जाता है. इससे फंसे हुए फेफड़ों को मुक्त करने में सहायता मिलती है जिससे सांस की तकलीफ में सुधार होता है.
वीएटीएस परिफुप्फुसमेलन (प्लूरोडेसिस)
यह कुछ केंद्रों में प्रचलित एक विकल्प है. इसमें प्रभावित फेफड़े के साथ फुफ्फुस के साथ पूरे फेफड़े को हटाने के साथ-साथ दिल (पेरिकार्डियम) और उस तरफ मध्यपट (डायाफ्राम) को कवर किया जाता है. यह एक बहुत बड़ा ऑपरेशन है. इसके साइड इफेक्ट्स अधिक होते हैं और मृत्यु का खतरा होता है, यही कारण है कि अधिकांश केंद्र इसे मरीजों को नहीं देते हैं और यह केवल नैदानिक परीक्षणों के संदर्भ में किया जाता है.
समूल फुस्फुस-बाह्य फुस्फुसोच्छेन (रेडिकल एक्स्ट्राप्लूरल न्यूमोनेक्टोमी)
यह कुछ केंद्रों में प्रचलित एक विकल्प है. इसमें प्रभावित फेफड़े के साथ फुफ्फुस के साथ पूरे फेफड़े को हटाने के साथ-साथ दिल (पेरिकार्डियम) और उस तरफ मध्यपट (डायाफ्राम) को कवर किया जाता है. यह एक बहुत बड़ा ऑपरेशन है. इसके साइड इफेक्ट्स अधिक होते हैं और मृत्यु का खतरा होता है, यही कारण है कि अधिकांश केंद्र इसे मरीजों को नहीं देते हैं और यह केवल नैदानिक परीक्षणों के संदर्भ में किया जाता है.
रेडियोथेरेपी
रेडियोथेरेपी का उपयोग कभी-कभी उस क्षेत्र में छाती की दीवार के उपचार के लिए किया जाता है जहां बायोप्सी लेने के लिए या फुफ्फुस द्रव को निकालने के लिए एक नली या एक ट्यूब लगाई जाती है. यहां रेडियोथेरेपी छाती के बाहर फैलने वाले मेसोथेलियोमा के खतरे को कम करने में मदद करती है.
कीमोथेरेपी
कीमोथेरेपी का उपयोग कैंसर को कम करने और लक्षणों में सुधार करने के लिए किया जाता है. आमतौर पर संयोजन कीमोथेरेपी का उपयोग किया जाता है जो प्रभावी होती है. मेसोथेलियोमा में कीमोथेरेपी के साथ उपचार का उद्देश्य केवल कैंसर और लक्षणों को नियंत्रित करना है. मेसोथेलियोमा के लिए उपयोग की जाने वाली दवाओं में सिस्प्लैटिन, कार्बोप्लाटिन और पेमेट्रेक्स शामिल हैं. इन दवाओं को एक संयोजन के रूप में दिया जाता है और हर 21 दिनों में 4-6 बार या चक्र के लिए दिया जाता है. कीमोथेरेपी के लिए कैंसर की प्रतिक्रिया की जांच के लिए स्कैन किए जाते हैं.
प्ल्यूरोडेसिस
उन्नत मेसोथेलियोमा वाले अधिकांश मरीजों में फुफ्फुस बहाव का विकास देखा जाता है जो कि फेफड़े (फुस्फुस) की दो बाहरी परतों के बीच द्रव का जमाव वाली स्थिति है। प्ल्यूरोडेसिस एक ऐसी प्रक्रिया है जिसमें द्रव को हटा दिया जाता है, और फुस्फुस की दो परतों में एक पदार्थ इंजेक्ट करके एक साथ जोड़ दिया जाता है। इस प्रक्रिया को करने के लिए, मरीज को कुछ दिनों तक अस्पताल में दाखिल रहना होगा। लोकल एनेस्थेटिक की मदद से एक चेस्ट ट्यूब डाली जाती है, और वह ट्यूब कुछ दिनों तक वहीं बनी रहकर तरल पदार्थ को पूरी तरह से बाहर निकालती है और पदार्थ को उस जगह में इंजेक्ट करके रखा जाता है। जब यह सम्पन्न हो जाता है, तो ड्रेन को हटा दिया जाता है और मरीज घर जा सकता है।
गैर-छोटी कोशिका फेफड़ों के कैंसर के लिए सर्जरी में कैंसर और फेफड़े के चारों ओर प्रभावित लिम्फ नोड्स को निकालना शामिल होता है. यह कैंसर के इलाज के लिए सबसे अच्छा विकल्प है जो छाती के एक तरफ स्थानीयकृत रहता है.
स्टेज 1 और 2 के कैंसर का इलाज सर्जिकल उच्छेदन से किया जाना चाहिए, जब तक कि कोई खास कारण न हो कि सर्जरी क्यों न की जाए (उदाहरण के लिए, फिटनेस का स्तर कम होना, फेफड़ों का खराब होना आदि).
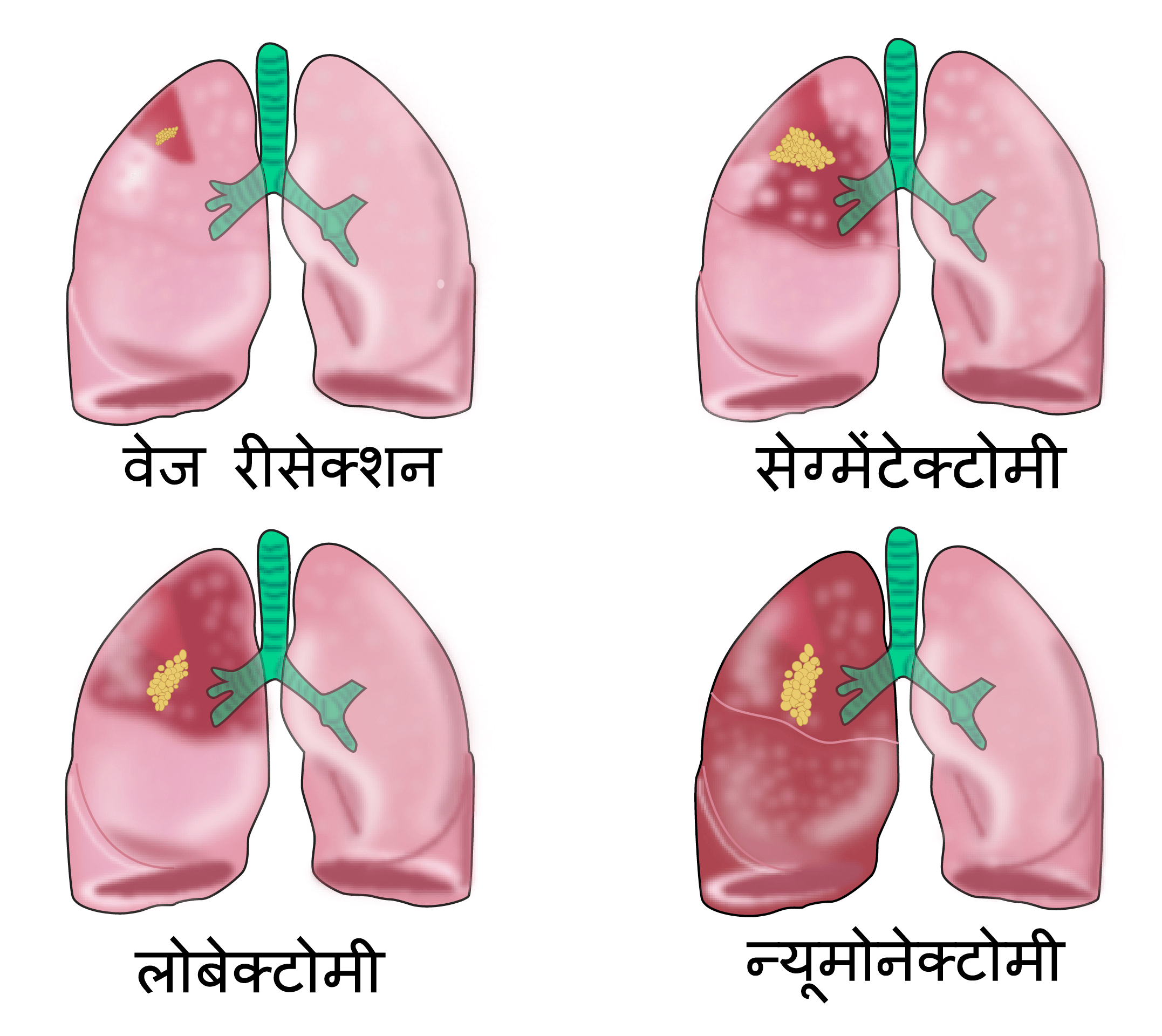
किये गये सर्जिकल ऑपरेशन का प्रकार कैंसर के स्थान पर निर्भर करता है. लोबेक्टोमी एक ऑपरेशन है जहां फेफड़ों का एक पूरा लोब, जिसमें कैंसर होता है, हटा दिया जाता है. दाएं फेफड़े में तीन लोब होते हैं और बाएं फेफड़े में दो लोब होते हैं. कभी-कभी, जब कैंसर दो लोबों के संगम पर मौजूद होता है, तो खंडीय उच्छेदन के साथ एक लोबेक्टॉमी किया जाता है या द्वि-लोबेक्टोमी (दो लोब) किया जाता है.
न्यूमोनेक्टॉमी, जहां एक पूरे फेफड़े को हटा दिया जाता है, कुछ मरीजों के लिए आवश्यक होता है.
वक्षीय (थोरासिक) सर्जन या सर्जिकल ऑन्कोलॉजिस्ट मरीज के लिए जरूरी ऑपरेशन के सटीक प्रकार के बारे में बताएगा. इस प्रकार की सर्जरी सभी बड़े ऑपरेशन हैं, और मरीजों को उनका सामना करने के लिए उनके पास फिटनेस का स्तर होना चाहिए. इसलिए, सभी मरीज सर्जरी करवाने में सक्षम नहीं हो सकते हैं.
प्रारंभिक स्टेज के गैर-छोटी कोशिका फेफड़ों के कैंसर को सर्जरी से अच्छी तरह से नियंत्रित और ठीक किया जा सकता है. स्टेज 3 के गैर-छोटी कोशिका फेफड़ों के कैंसर के लिए सर्जरी पर अलग से चर्चा की गई है. स्टेज 4 के गैर-छोटी कोशिका फेफड़ों के कैंसर के उपचार में सर्जरी कोई विकल्प नहीं है.
फेफड़े के कैंसर की सर्जरी खुली विधि से, जहां छाती पर एक चीरा लगाया जाता है, या VATS (वीडियो असिस्टेड थोराकोस्कोपिक सर्जरी) नामक विधि द्वारा की जाती है. VATS प्रक्रिया में छाती पर एक छोटा सा चीरा शामिल होता है और इसका उपयोग प्रारंभिक स्टेज के कैंसर को दूर करने के लिए किया जाता है. सर्जरी के बाद ठीक होने में लगने वाला समय इस प्रक्रिया से कम होता है. यह सभी फेफड़ों के कैंसर के ऑपरेशन के लिए उपयुक्त नहीं है. कुछ केंद्रों में रोबोटिक असिस्टेड सर्जरी का भी उपयोग किया जाता है. सर्जरी के समय, सर्जन कैंसर की सटीक स्टेजिंग प्राप्त करने के लिए और सर्जरी के बाद आगे के उपचार के बारे में निर्णय लेने के लिए क्षेत्र में लिम्फ नोड्स को भी हटा देता है.
रेडियोथेरेपी कैंसर रेडियोथेरेपी कैंसर कोशिकाओं को मारने के लिए दी जाने वाली उच्च ऊर्जा एक्स-रे का उपयोग है. ये एक्स-रे कैंसर कोशिकाओं के डीएनए को क्षति पहुंचाते हैं और इस तरह उन्हें मार देते हैं. रेडियोथेरेपी एक स्थानीय उपचार है और इसका प्रभाव उस क्षेत्र पर पड़ता है जहां इसे दिया जाता है. यह एक बड़ी मशीन (रैखिक त्वरक) का उपयोग करके दिया जाता है जो एक्स-रे उत्पन्न करता है और मरीज को उपचार प्रदान करता है. इस विधि को बाह्य किरण चिकित्सा कहा जाता है. रेडियोथेरेपी देने का दूसरा तरीका रेडियोएक्टिव स्रोतों को कैंसर में डालना है. इस विधि को ब्रेकीथेरेपी कहा जाता है और इसका उपयोग कुछ प्रकार के कैंसरों के इलाज के लिए किया जाता है.
गैर छोटी कोशिका फेफड़ों के कैंसर के लिए रेडियोथिरेपी
गैर-छोटी कोशिका फेफड़ा कैंसर के लिए रेडियोथिरेपी मुख्यत: बाहृय किरण रेडियोथिरेपी से की जाती है.
स्टेज 1 और 2 गैर-छोटी कोशिका फेफड़ा कैंसर में, रेडियोथेरेपी उन मरीजों को दी जाती है जो सर्जरी के लिए फिट नहीं हैं या सर्जरी नहीं चाहते हैं. रेडियोथेरेपी ट्यूमर तथा फेफड़े के आस-पास शामिल लिम्फ नोडों के लिए दी जाती है. ट्यूमर के आस-पास फेफड़े के सामान्य ऊतकों का एक रिम भी बनाया जाता है ताकि लक्ष्य चूकने न पाए.
उपचार साढे छह सप्ताह तक की अवधि के लिए दिन में एक बार दिया जाता है. प्रत्येक दिन, उपचार लगभग 10-15 मिनट तक रहता है.
रेडियोथेरेपी अकेले स्टेज I कैंसर के मरीजों के लिए उपयोग में लाई जाती है और रेडियोथेरेपी और कीमोथेरेपी के संयोजन का उपयोग चरण II से चरण IIIB के मरीजों के लिए किया जाता है. कीमोथेरेपी एक ही समय पर रेडियोथेरेपी के साथ (समवर्ती कीमोरेडियोथेरेपी) दी जा सकती है या यदि मरीज पर्याप्त रूप से ठीक नहीं है, तो रेडियोथेरेपी के बाद कीमोथेरेपी दी जा सकती है. रेडियोथेरेपी का उपयोग स्टेज I और स्टेज II के उन मरीजों में भी किया जाता है जिनकी सर्जरी हुई थी और ट्यूमर मार्जिन पॉजिटिव है (ट्यूमर को पूरी तरह से हटाया नहीं गया है और मार्जिन पर मौजूद है). स्टेज 4 कैंसर का उपचार रेडियोथेरेपी से भी किया जाता है, लेकिन उस सेटिंग में, उपचार छोटी अवधि के लिए होता है और इसका उद्देश्य लक्षणों को नियंत्रित करना होता है.
मरीजों को रेडियोथेरेपी देने के विभिन्न तकनीकी तरीके हैं और इन्हें नीचे सूचीबद्ध किया गया है.
ये तकनीकें मुख्य रूप से कैंसर को अधिकतम नुकसान पहुंचाने में मुख्यत: भिन्न-भिन्न होती है और साइड इफेक्ट को सीमित करती हैं.
कुछ तकनीक दूसरों की तुलना में अधिक सुविधाजनक हैं और इन तकनीकों के बीच लागत में काफी अंतर भी हैं.
3D कन्फर्मल रेडियोथेरेपी
यह रेडियोथेरेपी की योजना बनाने और देने का एक तरीका है, जहां ट्यूमर की त्रि-आयामी छवि प्राप्त करने के लिए सीटी, एमआरआई स्कैन का उपयोग किया जाता है. इससे नियोजन प्रक्रिया को तीन आयामों में बनाया जा सकता है;
इसमें मानक 2D रेडियोथेरेपी की तुलना में विकिरण उपचार के अधिक सटीक होने की गुंजाइश होती है.
इंटेंसिटी मॉड्यूलेटेड रेडियोथेरेपी (आईएमआरटी)
आईएमआरटी एक प्रकार की 3डी अनुरूप उपचार योजना और वितरण विधि है, जहां विकिरण बीम को ट्यूमर के आकार को ठीक करने के लिए आकार दिया जा सकता है. यह शरीर में आसपास की सामान्य संरचनाओं में विषाक्तता को कम करने में मदद करता है. आईएमआरटी और 3D कन्फर्मल रेडियोथेरेपी के बीच अंतर यह है कि आईएमआरटी ट्यूमर के आकार को फिट करने के लिए अधिक सटीक रूप से आकार ले सकता है. इसलिए, अनुषंगी प्रभाव कम होंगे. इसके अलावा, आईएमआरटी के साथ, एक ही ट्यूमर के विभिन्न हिस्सों में रेडियोथेरेपी की विभिन्न खुराक देने की संभावना है. आईएमआरटी विभिन्न कोणों से ट्यूमर पर निर्देशित कई विकिरण किरणों का उपयोग करके किया जाता है.
आर्क आधारित उपचार
आर्क आधारित थेरेपी (रैपिड आर्क, वीएमएटी) रेडियोथेरेपी की डिलीवरी है, जिसमें रैखिक त्वरक एक चाप जैसे रूप में मरीज के चारों ओर घूम रहा है. इस प्रकार की थेरेपी मानक आईएमआरटी से अधिक सटीक हो सकती है.
स्टेरियोटैक्टिक बॉडी रेडियोथेरेपी (एसबीआरटी) या एसएबीआर (स्टेरियोटैक्टिक एब्लेटिव रेडियोथेरेपी
यह रेडियोथेरेपी की एक तकनीक है जिसका उपयोग प्रारंभिक स्टेज के फेफड़ों के कैंसर के इलाज के लिए किया जाता है. उपचार में बहुत उन्नत विकिरण नियोजन उपकरणों और रेडियोथेरेपी मशीनों का उपयोग शामिल है. फलस्वरूप , रेडियोथेरेपी वितरण बहुत सटीक हो सकता है, ऑन्कोलॉजिस्ट को ट्यूमर को विकिरण की उच्च डोज़ देने में सक्षम बनाता है. एसबीआरटी के साथ फेफड़ों के कैंसर के लिए उपचार की अवधि मानक रेडियोथेरेपी के लिए 6 से 7 सप्ताह की तुलना में एक से दो सप्ताह तक बहुत कम हो सकती है. एसबीआरटी कुछ शुरुआती स्टेज के फेफड़ों के कैंसर के ऐसे मरीजों के लिए एक विकल्प है जो फिट नहीं हैं या सर्जरी नहीं करवाना चाहते हैं. एसबीआरटी के साथ परिणाम उस सेटिंग में सर्जरी की तरह अच्छे हो सकते हैं.
इमेज गाइडेड रेडियोथेरेपी (आईजीआरटी)
इमेज गाइडेड रेडियोथेरेपी उपचार सटीकता की निगरानी के लिए सीटी स्कैनर जैसे इमेजिंग सिस्टम का उपयोग है. आम तौर पर, मानक 3 डी अनुरूप रेडियोथेरेपी में, नियोजन उद्देश्यों के लिए उपचार शुरू करने से पहले एक सीटी स्कैन किया जाता है. आईजीआरटी में, उपचार की सटीकता के लिए परीक्षण करने के लिए प्रत्येक रेडियोथेरेपी उपचार से पहले एक सीटी स्कैन या एक्स-रे कराया जा सकता है.
फेफड़े की रेडियोथेरेपी के अनुषंगी प्रभाव
फेफड़े के कैंसर की रेडियोथेरेपी अनुषंगी प्रभाव (साइड इफेक्ट्स) उत्पन्न कर सकती है जो आमतौर पर उपचार के तीसरे सप्ताह में शुरू होता है. ये अनुषंगी प्रभाव एक मरीज से दूसरे मरीज में भिन्न होते हैं. उपचार के पूरा होने के बाद सप्ताह में साइड इफेक्ट्स चरम पर होंगे और कुछ सप्ताह बाद जाएंगे. ये हैं:
- थकान
- खांसी
- सांस की तकलीफ (उपचार के अंत से 3-6 महीने तक हो सकती है या शुरू हो सकती है)
- छाती में दर्द/ जलन
- निगलने में कठिनाई और दर्द
- आवाज में बदलाव
फेफड़ों के गैर-छोटी कोशिका कार्सिनोमा वाले सभी मरीजों को ईजीएफआर, एएलके और आरओएस परीक्षण करवाना चाहिए. यह परीक्षण बायोप्सी नमूने पर किया जाता है और परिणाम मिलने में लगभग 7-10 दिन लग सकते हैं. यह परीक्षण स्टेज 4 के मरीजों के लिए विशेष रूप से उपयोगी है. यदि इनमें से कोई भी परीक्षण सकारात्मक (पॉजिटिव) है, तो मरीज कीमोथेरेपी के बजाय जैविक चिकित्सा ले सकता है ईजीएफआर फेफड़ों के एडेनोकार्सिनोमा वाले कुछ मरीजों में सकारात्मक होता है, विशेष रूप से धूम्रपान न करने वालों और महिलाओं में. ये उपचार गोलियाँ हैं और कैंसर को नियंत्रित करने और लक्षणों को कम करने में बहुत प्रभावी हो सकते हैं. इनमें कीमोथेरेपी की तुलना में आम तौर पर कम दुष्प्रभाव (साइड इफेक्ट्स) होते हैं.
यदि स्टेज IV मरीजों में ईजीएफआर परीक्षण पॉजिटिव है, तो पहली पंक्ति का उपचार गेफिटिनिब, एर्लोटिनिब, अफैटिनिब या ओसिमर्टिनिब हो सकता है। यदि ALK या ROS परीक्षण पॉजिटिव है, तो मरीज को ग्रिजोटीनिब नामक दवा को उपचार के रूप में लेने से लाभ होगा.
चरण 1बी से 3 कैंसर वाले उन मरीजो में, जिनके पास सर्जरी, कीमोरेडियोथेरपी या रेडियोथेरपी जैसे उपचार के अन्य विकल्प मौजूद हैं और जिनमें ईजीएफआर पॉजिटिव है, उन्हें ओसिमर्टिनिब के साथ उपचार दिया जाता है क्योंकि यह उस समयावधि को बढ़ाएगा जिसमें बीमारी को नियंत्रित रखा जाता है।
इन दवाओं के सामान्य अनुषंगी प्रभावों (साइड इफेक्ट्स) में थकान, त्वचा पर चकत्ते, चेहरे, छाती और अन्य क्षेत्र पर फुंसियां, पतली टट्टी, मतली और उल्टी, गले में खराश, खांसी और सांस फूलना शामिल हैं. कभी-कभी, साइड इफेक्ट्स गंभीर हो सकते हैं जिससे दवाओं को बंद करना पड़ सकता है. इन दवाओं को तब तक दिया जाता है जब तक कैंसर इन अनुक्रिया दिखा रहा हो और नियंत्रण में हो. यदि इन दवाओं के प्रयोग पर कैंसर की वृद्धि होती है तो एक फिर से बायोप्सी की जाती है.
ऐन्टिएंजियोजेनिक ड्रग्स
ऐन्टिएंजियोजेनिक ड्रग्स प्रतिपिंड (एंटीबॉडी) हैं जो वीईजीएफ़ रिसेप्टर के विरुद्ध काम करती हैं. ये दवाएं कैंसर में नई रक्त वाहिकाओं के विकास को रोकती हैं और इसलिए कैंसर को बढ़ने से रोकती हैं. बेवासीज़ुमैब एक ऐसी दवा है जो फेफड़ों के कैंसर में कीमोथेरेपी के साथ प्रयोग की जाती है और कीमोथेरेपी के पूरा होने के बाद रखरखाव के रूप में जारी रहती है.
इम्यूनोथेरेपी
फेफड़े के कैंसर में इम्यूनोथेरेपी दवाओं का उपयोग है जो मरीज की प्रतिरक्षा प्रणाली को कैंसर कोशिकाओं पर कार्य करने और उन्हें मारने में सक्षम बनाता है. इन दवाओं को चेकपॉइंट अवरोधक कहा जाता है और कैंसर कोशिकाओं और प्रतिरक्षा प्रणाली की कोशिकाओं पर PD -1 या PD-एल 1 रिसेप्टर्स को अवरुद्ध करता है. इस्तेमाल की जाने वाली दवाओं में निवोलुमैब, पेम्ब्रोलिज़ुमैब, डुरवालुमैब और एटेज़ोलिज़ुमैब (Nivolumab, Pembrolizumab, Durvalumab and Atezolizumab) शामिल हैं.
PD-L1 परीक्षण
स्टेज 4 फेफड़े के कैंसर के मरीजों और अन्य स्टेजों के साथ कुछ मरीजों के लिए इम्यूनोथेरेपी पर विचार करने के लिए PD- L1 के लिए परीक्षण महत्वपूर्ण है. यह परीक्षण निर्धारित करेगा कि पेम्ब्रोलीज़ुमैब मरीज के लिए उपयोगी होने जा रहा है या नहीं और इसे प्रारंभिक उपचार के रूप में दिया जा सकता है या कीमोथेरेपी के उपयोग के बाद. यह परीक्षण बायोप्सी में प्राप्त कैंसर के नमूने पर किया जाता है.
पेम्ब्रोलीज़ुमैब का उपयोग फेफड़ों के कैंसर में या तो अकेले या कीमोथेरेपी के साथ संयोजन में किया जाता है. इसका उपयोग पहली पंक्ति सेटिंग (निदान के बाद पहला उपचार विकल्प) में किया जाता है. दवा का उपयोग उन मरीजों में किया जा सकता है जिनके पास PD- L1 का स्तर> 50% है. मरीजों में जहां PD- L1> 1% और 50% से कम है, इसका उपयोग कीमोथेरेपी के साथ किया जा सकता है. कीमोथेरेपी के पूरा होने के बाद, यह एक रखरखाव उपचार के रूप में उपयोग किया जाता है. एटेज़ोलिज़ुमैब (Atezolizumab) कीमोथेरेपी के साथ-साथ पहली पंक्ति के उपचार के रूप में भी दिया जाता है.
निवोलुमैब (Nivolumab), एटेज़ोलिज़ुमैब (Atezolizumab) और डुरवालुमैब (Durvalumab) जैसी अन्य दवाओं को PD-L1 के परीक्षण की आवश्यकता नहीं है। डुरवालुमैब का उपयोग कीमोरेडियोथेरेपी के पूरा होने के बाद स्टेज 3 फेफड़ों के कैंसर में किया जाता है.
कुल मिलाकर, फेफड़ों के कैंसर में इम्यूनोथेरेपी अच्छी तरह से सहन की जाती है और आमतौर पर कीमोथेरेपी की तुलना में कम विषाक्त होती है, लेकिन साइड इफेक्ट से जुड़ी हो सकती है, जिनमें से कुछ गंभीर हो सकती हैं.
देखे गए अन्य म्यूटेशनों में एमईटी एक्सॉन-14 म्यूटेशन शामिल हैं, जहाँ कैपमैटिनिब नामक दवा का उपयोग किया जा सकता है और आरईटी रीअरेंजमेंट है जहां सेल्परकैटिनिब नामक दवा का उपयोग किया जा सकता है। आरटीई रीअरेंजमेंट वाले मरीजों में अन्य दवाएं जैसे कि एलेक्टिनिब, वांडेटिनिब और कैबोज़ैन्टिनिब भी इस्तेमाल की जा सकती हैं। इस वेबसाइट में अगली पीढ़ी के जीन अनुक्रमण का उल्लेख है जिससे इन कैंसर वाले मरीजों में आनुवंशिक परिवर्तनों की पहचान करने में मदद मिलेगी।
कीमोथेरेपी गैर-छोटी कोशिका फेफड़ों के कैंसर के प्रबंधन में एक महत्वपूर्ण भूमिका निभाती है. कीमोथेरेपी उपचार मार्ग के विभिन्न समयों पर दी जा सकती है और ये नीचे सूचीबद्ध हैं :
नव-सहऔषध कीमोथेरेपी
यह तब है जब कीमोथेरेपी निश्चित रेडियोथेरेपी या कभी-कभी सर्जरी से पहले दी जाती है. यह उपचार कभी-कभी स्टेज III के गैर-छोटी कोशिका फेफड़ों के कैंसर के मरीजों में दिया जाता है जो संयुक्त कीमोरेडियोथेरेपी को बर्दाश्त नहीं कर सकते हैं. इस सेटिंग में दी गई कीमोथेरेपी आमतौर पर दवाओं का एक संयोजन है और लगभग 3 महीने तक दी जाती है.
सहऔषध कीमोथेरेपी
सहऔषध कीमोथेरेपी निश्चित प्राथमिक उपचार के बाद कीमोथेरेपी का उपयोग है. गैर-छोटी कोशिका फेफड़ों के कैंसर में स्टेज IB और 2 कैंसर के सर्जरी द्वारा निकालने के बाद सहऔषध कीमोथेरेपी दी जाती है. यह आमतौर पर 2 दवाओं के संयोजन में दी जाती है और 4 चक्रों के लिए दी जाती है. प्रत्येक चक्र 3 सप्ताह का होता है और कोर्स 3 महीने तक रहता है.
गैर लघु कोशिका फेफड़ों का कैंसर चरण 4 के लिए कीमोथेरपी और इम्यूनोथेरपी
चरण 4 गैर लघु कोशिका फेफड़े के कैंसर के मरीज और जिनका ईजीएफआर, एएलके और आरओएस निगेटिव है, वैसे मरीजों का सिस्टेमिक कीमोथेरपी और इम्यूनोथेरपी के साथ इलाज किया जाता है, यदि उपलब्ध है।
जिन मरीजों के लिए इम्यूनोथेरपी उपलब्ध नहीं है या किफ़ायती नहीं है, उनके लिए उपचार का विकल्प संयोजन कीमोथेरपी के रूप में उपलब्ध है। यह दो दवाओं का एक संयोजन है। फेफड़े के स्क्वैमस सेल कार्सिनोमा वाले मरीजों का उपचार प्लैटिनम आधारित दवा जैसे कि सिस्प्लैटिन या कार्बोप्लैटिन के साथ संयोजन में और एक अन्य दवा जैसे कि पैक्लिटैक्सेल, जेमिसिटाबाइन या विनोरेलबीन के साथ किया जाता है। यह 4 चक्रों तक हर 3 सप्ताह में एक बार दिया जाता है। एडेनोकार्सिनोमा के लिए, पेमेट्रेक्सिड के साथ संयोजन में सिस्प्लैटिन या कार्बोप्लैटिन के साथ उपचार किया जाता है, फिर इसे प्रतिसाद के आधार पर 4-6 चक्रों के लिए दिया जाता है। यदि कीमोथेरपी के बाद सीटी या पीईटी-सीटी स्कैन में अच्छा प्रतिसाद देखा जाता है, तो पेमेट्रेक्सिड को हर 3 सप्ताह में इसका प्रभाव दिखने तक जारी रखा जा सकता है।
जिन मरीजों के लिए इम्यूनोथेरपी उपलब्ध है और किफ़ायती है, उनके लिए उपचार विकल्प अलग-अलग होंगे और यह पीडी-एल1 स्थिति पर निर्भर करेगा। यह बायोप्सी नमूने पर किया गया एक परीक्षण है, और यह कैंसर में मौजूद पीडी-एल1 का प्रतिशत स्कोर देगा।
50% से ऊपर के पीडी-एल1 वाले मरीजों का पेम्ब्रोलीज़ुमैब नामक इम्यूनोथेरपी दवा के साथ उपचार किया जाता है। इसे हर 3 सप्ताह में एक बार इंट्रावीनस इंफ्यूजन के रूप में दिया जाता है, और इसे तब तक उपयोग किया जाता है जब तक कैंसर प्रतिसाद करता है और नियंत्रण में बना रहता है।
50% से कम पीडी-एल 1 स्थिति वाले मरीजों का उपचार कीमोथेरपी के साथ-साथ इम्यूनोथेरपी के रूप में हो सकता है। कीमोथेरपी ऊपर वर्णित एक प्रक्रिया के समान हो सकती है, और उसमें इम्यूनोथेरपी दवा पेम्ब्रोलीज़ुमैब को जोड़ा जाता है। एक अन्य विकल्प है- कीमोथेरपी के लिए बेवाकिज़ुमैब नामक एक अन्य दवा को जोड़ना।
एडेनोकार्सिनोमा वाले मरीजों में, कार्बोप्लैटिन, पेमेट्रेक्सिड और बेवाकिज़ुमैब नामक कीमोथेरपी दवा तथा एटेज़ोलिज़ुमाब नामक इम्यूनोथेरपी दवा के साथ उपचार का विकल्प उपलब्ध है।
इन मरीजों में, कीमोथेरपी 4-6 चक्रों के लिए दी जाती है और यदि इम्यूनोथेरपी या बेवाकिज़ुमैब का उपयोग किया जा रहा है तो उन्हें अनुरक्षण उपचार के रूप में जारी रखा जाता है।
जिन मरीजों को ऊपर वर्णित शुरुआती उपचारों के बाद रोग-पलटाव या पुनरावृत्ति हुई है, उनके लिए वैकल्पिक कीमोथेरपी विकल्पों पर विचार किया जा सकता है। निवोलुमैब या अन्य दवाओं के साथ इम्यूनोथेरपी पर विचार किया जा सकता है यदि इन्हें पहली बार उपयोग नहीं किया गया था।
वे मरीज जिनके कैंसर ईजीएफआर, एएलके या आरओएस पॉजिटिव म्यूटेशन के साथ दिखते हैं और जिन्हें चरण 4 का कैंसर है, उन्हें बायोलॉजिकल एजेंटों से फायदा होगा। इन दवाओं का उपयोग कीमोथेरपी या इम्यूनोथेरपी के बजाय उपचार के रूप में किया जाता है। जो मरीज ईजीएफआर पॉजिटिव हैं, उनके लिए ओसिमर्टिनिब, जेफिटिनिब, एर्लोटिनिब या अफैटिनिब के साथ उपचार विकल्प उपलब्ध है। ये सभी दवाएं टैबलेट के रूप में उपलब्ध हैं और कीमोथेरपी की तुलना में कम दुष्प्रभावों के साथ इन मरीजों में अच्छी तरह से काम कर सकती हैं। अधिक जानकारी के लिए ‘बायोलॉजिकल थेरपी’ अनुभाग को देखें।
पुनरावर्ती या आवर्ती गैर-छोटी कोशिका फेफड़े के कैंसर का उपचार
यदि गैर-छोटी कोशिका फेफड़े के कैंसर प्रारंभिक उपचार के बाद कैंसर की पुनरावृत्ति होती है, तो उपचार के विकल्प पुनरावृत्ति के क्षेत्र, पुनरावृत्ति की सीमा, मरीज की फिटनेस और दिए गए पिछले उपचार पर निर्भर करेंगे.
इस सेटिंग में आमतौर पर प्रयुक्त विकल्प कीमोथेरेपी और रेडियोथेरेपी हैं. कीमोथेरेपी दवाओं का विकल्प पिछले उपचारों और मरीज के सामान्य फिटनेस स्तरों पर निर्भर करता है.
इस सेटिंग में एंडोब्रोंकियल रेडियोथेरेपी या क्रायोथेरेपी का एक विकल्प है. चूंकि कैंसर पुनरावर्तित हो गया है, आमतौर पर इन उपचार विकल्पों में से अधिकांश का लक्ष्य कैंसर का इलाज करने के बजाय कैंसर के लक्षणों को नियंत्रित करना है.
ऊपर वर्णित इम्यूनोथेरेपी भी फेफड़ों के उस कैंसर के लिए उपचार का एक विकल्प है जिसका इलाज पहले किया गया था और फिर से उत्पन्न हो गया है. जिन दवाइयों का इस्तेमाल यहां किया जा सकता है, उनमें निवोलुमैब भी शामिल है.





