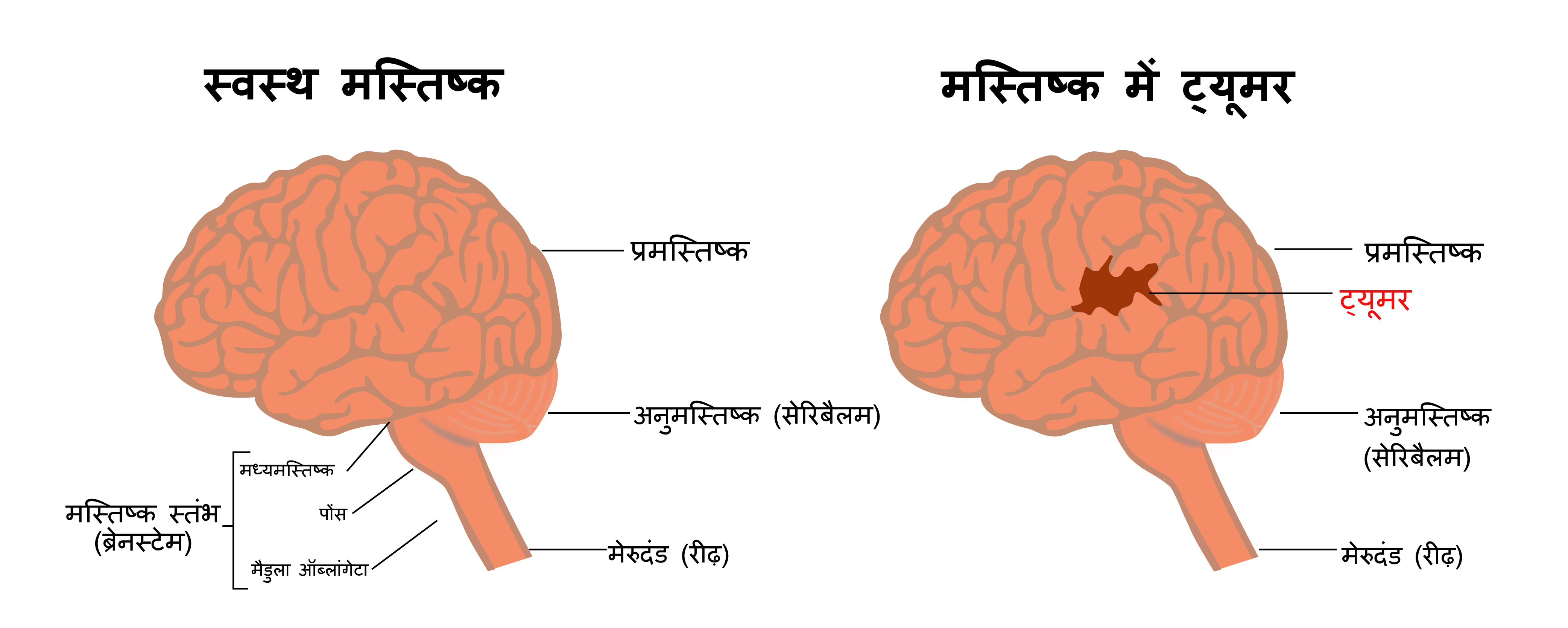
मस्तिष्क अर्बुद
दिमाग
दिमाग सिर के अंदर मौजूद एक अंग और तंत्रिका तंत्र का मुख्य भाग है। दिमाग में अन्य हिस्सों के साथ-साथ सेरिब्रम, सेरिबैलम, मिडब्रेन, पॉन्स और मेडुला होते हैं। दिमाग को दाएं और बाएं प्रमस्तिष्क गोलार्द्ध या अर्द्ध भागों में विभाजित किया जा सकता है। दिमाग का कार्य शरीर के सभी कार्यों को नियंत्रित करना होता है, जिनमें वे सभी कार्य शामिल हैा जो हमारे नियंत्रण में हैं और वे भी जो हमारे नियंत्रण में नहीं हैं।
मस्तिष्क अर्बुद
मस्तिष्क अर्बुद दिमाग में मौजूद अर्बुद या कैंसर होते हैं। प्राथमिक मस्तिष्क अर्बुद वे होते हैं जिनकी शुरुआत दिमाग में होती है। प्राथमिक मस्तिष्क अर्बुद सौम्य या घातक हो सकते हैं। सौम्य अर्बुद कैंसरयुक्त नहीं होते, जिसका मतलब है उनमें शरीर के अन्य भागों में फैलने की क्षमता नहीं होती। घातक अर्बुदों में दिमाग या शरीर के अन्य भागों में फैलने की क्षमता होती है।
गौण मस्तिष्क अर्बुद वे कैंसर होते हैं जिनकी शुरुआत शरीर के अन्य भागों में होती है और वे दिमाग में फैल जाते हैं। इस अनुभाग में हम केवल प्राथमिक अर्बुदों के बारे में बात करेंगे। गौण मस्तिष्क कैंसरों के बारे में एक अलग अनुभाग में चर्चा की गई है।
प्राथमिक मस्तिष्क अर्बुद कई प्रकार के होते हैं। इन प्रकारों को दिमाग में मूल कोशिका के आधार पर वर्गीकृत किया जाता है। विभिन्न प्रकार के मस्तिष्क अर्बुद नीचे सूचीबद्ध किए गए हैं। कृपया प्रत्येक अर्बुद के बारे में विवरण के लिए उसका चयन करें।
- मेनिन्जियोमास
- निम्न श्रेणी ग्लियोमास
- उच्च श्रेणी ग्लियोमास
- लिम्फोमास
- अकूस्टिक न्युरोमा
- मेडुलोब्लास्टोमा
- श्लैष्मिक अर्बुद
- पीनियल अर्बुद
- मेरुदंडीय अर्बुद
प्राथमिक मस्तिष्क अर्बुद कई प्रकार के होते हैं। इन प्रकारों को दिमाग में मूल कोशिका के आधार पर वर्गीकृत किया जाता है। विभिन्न प्रकार के मस्तिष्क अर्बुद नीचे सूचीबद्ध किए गए हैं।
मेनिन्जियोमास
मेनिन्जेस मस्तिष्क का बाहरी आवरण होता है। मेनिन्जेस की तीन परतें होती हैं जिन्हें ड्यूरा, पिया और अरैक्नॉइड कहा जाता है। ड्यूरा सबसे बाहरी और अरैक्नॉइड सबसे भीतरी आवरण होता है।
मेनिन्जियोमास वे अर्बुद हैं जो मेनिन्जेस में विकसित होते हैं और प्राथमिक मस्तिष्क अर्बुदों का लगभग 25% होते हैं। मेनिन्जियोमास बुज़ुर्ग लोगों और पुरुषों की तुलना में महिलाओं में अधिक सामान्य होते हैं। मेनिन्जियोमास आम तौर पर सौम्य अर्बुद होते हैं। कभी-कभी वे घातक हो सकते हैं।
निम्न श्रेणी ग्लियोमा
ग्लियोमा वे अर्बुद हैं जो दिमाग की ग्लियल कोशिकाओं में विकसित होते हैं। विभिन्न प्रकार की ग्लियल कोशिकाएं होती हैं। एस्ट्रोसाइट्स से एस्ट्रोसाइटोमा, ओलिगोडेन्ड्रोग्लियल कोशिकाओं से ओलिगोडेन्ड्रोग्लियोमा विकसित होते हैं, मिश्रित ग्लियोमा में एस्ट्रोसाइट्स होते हैं, एपेन्डाइमल कोशिकाओं से एपेन्डाइमोमा आदि विकसित होते हैं। निम्न श्रेणी ग्लियोमा वे ग्लियोमा होते हैं जिनका विकास धीमा होता है। उसके व्यवहार और बायोप्सी के बाद माइक्रोस्कोप के नीचे या MRI स्कैन पर दिखाई देने के आधार पर निम्न श्रेणी स्थापित होती है। इन अर्बुदों के लिए श्रेणी के स्तर निर्धारित किए जाते हैं। जिन्हें बायोप्सी के आधार पर श्रेणी 1 और 2 दी जाती है वे निम्न श्रेणी ग्लियोमा कहलाते हैं।
उच्च श्रेणी ग्लियोमा
उच्च श्रेणी ग्लियोमा भी ग्लियल कोशिकाओं, जैसे एस्ट्रोसाइट्स, ओलिगोडेन्ड्रोग्लियल कोशिकाएं और एपेन्डाइमल कोशिकाएं, में विकसित होते हैं। निम्न श्रेणी ग्लियोमा की तुलना में उनका व्यवहार ज़्यादा तेज़ और आक्रामक होता है। उच्च श्रेणी ग्लियोमा का निदान स्कैन्स, और बायोप्सी, में प्राप्त विशेषताओं के आधार पर स्थापित होता है।
इन अर्बुदों के लिए श्रेणी के स्तर निर्धारित किए जाते हैं। उच्च श्रेणी ग्लियोमा की श्रेणी 3 और 4 होती है। श्रेणी 4 वाले ग्लियोमा को ग्लियोमा कहा जाता है।
लिम्फोमा
लिम्फोमा लसीका प्रणाली का कैंसर होता है। लिम्फोमा शरीर के किसी भी हिस्से में उत्पन्न हो सकते हैं। दिमाग में शुरू होने वाले लिम्फोमा को प्राथमिक CNS लिम्फोमा कहा जाता है। इस प्रकार के लिम्फोमा का व्यवहार और उपचार शरीर के अन्य भागों में मौजूद लिम्फोमा से पूरी तरह अलग होता है।
अकूस्टिक न्युरोमा
अकूस्टिक न्युरोमा वे अर्बुद हैं जिनकी शुरुआत दिमाग की ध्वनि तंत्रिका से होती है। ध्वनि तंत्रिका सुनने की शक्ति और संतुलन कायम रखने से संबंधित है। यह एक सौम्य अर्बुद होता है और बहुत धीरे-धीरे विकसित होता है। इसे श्वानोमा भी कहा जाता है।
मेडुलोब्लास्टोमा
मेडुलोब्लास्टोमा एक घातक अर्बुद होता है जो बहुत कम आयु में शरीर के विकास से संबंधित कोशिकाओं में विकसित होता है। यह एक सामान्य मस्तिष्क अर्बुद है जो छोटे बच्चों में होता है लेकिन वयस्कों में दुर्लभ होता है। इसे प्रिमिटिव न्यूरो एक्टोडर्मल ट्यूमर (PNET) भी कहा जाता है।
श्लैष्मिक अर्बुद
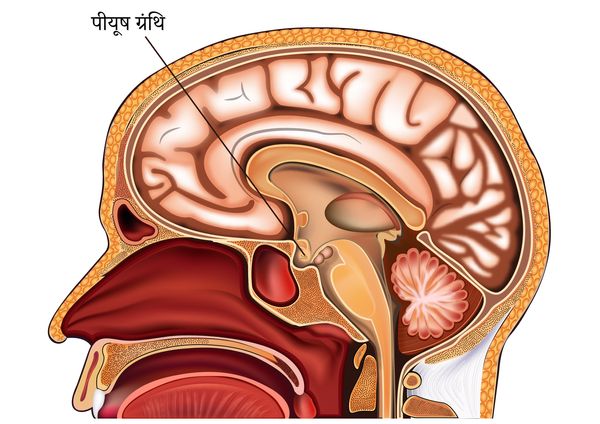
पीयूष ग्रंथि दिमाग के निचले और मध्य भाग में स्थित, हार्मोन उत्पन्न करने वाली ग्रंथि है।
यह ग्रंथि हमेशा हार्मोन उत्पन्न करती है जो शरीर की हार्मोन उत्पन्न करने वाली अन्य ग्रंथियों को प्रभावित करने वाले रसायन होते हैं। इनमें से किसी भी हार्मोन उत्पन्न करने वाली कोशिका में अर्बुद विकसित हो सकता है। ये अर्बुद स्रावी या गैर-स्रावी करने वाले हो सकते हैं। स्रावी अर्बुद वे अर्बुद होते हैं जो उन्हीं कोशिकाओं के समान हार्मोन बनाते हैं जिनसे वे स्वयं उत्पन्न होते हैं। श्लैष्मिक अर्बुद सौम्य होते हैं।
पीनियल अर्बुद
पीनियल ग्रंथि दिमाग के मध्य भाग के निचले हिस्से में स्थित एक छोटी सी ग्रंथि होती है। उससे उत्पन्न होने वाले अर्बुद टेराटोमा से लेकर पीनियोसाइटोमा और पीनियोब्लास्टोमा तक विविध हो सकते हैं।
मेरुदंडीय अर्बुद
रीढ़ नलिका या रीढ़ की हड्डी में अर्बुद विकसित हो सकते हैं। ये अर्बुद विविध हो सकते हैं और इनमें ग्लियोमा, मेनिन्जियोमा, कॉरडोमा, श्वानोमा और न्यूरोफाइब्रोमा शामिल हो सकते हैं। इनमें से कुछ अर्बुद सौम्य और कुछ घातक होते हैं।
जनन कोशिका अर्बुद
ये वे अर्बुद हैं जिनकी शुरुआत उन मौलिक कोशिकाओं में होती है जिनसे प्रजनन प्रणाली विकसित हुई थी।
आम तौर पर जनन कोशिका अर्बुद पेट और छाती में उत्पन्न होते हैं लेकिन कभी-कभी दिमाग में भी उनकी शुरुआत होती है। वे पीनियल या पीयूष ग्रंथि के निकट भी मौजूद होते हैं।
मस्तिष्क अर्बुदों से उत्पन्न होने वाले लक्षण दिमाग में मौजूद अर्बुद के प्रकार और उसके स्थान पर निर्भर करते हुए भिन्न हो सकते हैं। लक्षण अचानक प्रारंभ हो सकते हैं या कई सप्ताहों या महीनों में धीरे-धीरे विकसित हो सकते हैं।मस्तिष्क अर्बुद से संबंधित सामान्य लक्षणों में शामिल हैं
सिरदर्द
सिरदर्द अचानक शुरू हो सकता है या धीरे-धीरे बढ़ सकता ळै। सिरदर्द हल्का या बहुत तेज़ हो सकता है यह मतली या उल्टी से संबंधित हो सकता है। ये लक्षण सिर में दबाव के कारण उत्पन्न होते हैं। सिरदर्द रात के समय या सुबह जागने पर हो सकता है।
दृष्टि कम होना
मस्तिष्क अर्बुदों से संबंधित लक्षणों में दृष्टि का कम या धुँधला होना शामिल है। यह धीरे-धीरे या अचानक और दिमाग के उन हिस्सों पर दबाव की वजह से हो सकता है जो दृष्टि से संबंधित हैं
दौरे
दौरे या फिट्स अचानक अनजाने में शरीर के किसी छोटे हिस्से या हाथों/पैरों का हिलना-डुलना होता है। इसे जीभ काटने, बिना नियंत्रण के मूत्र करना और फिट पड़ने के बाद सुस्ती के साथ जोड़ा जा सकता है। मस्तिष्क अर्बुदों से पीड़ित रोगियों में ये सामान्य हैं और ऐसा अर्बुद की मौजूदगी के कारण दिमाग के हिस्सों में उत्तेजना की वजह से होता है।
कमज़ोरी
हाथ/पैर अथवा शरीर या चेहरे के आधे हिस्से में कमज़ोरी इस सेटिंग में दिखाई देने वाले लक्षण हैं। इसे बोलने या निगलने में मुश्किल के साथ जोड़ा जा सकता है। रीढ़ की हड्डी में मौजूद अर्बुद रीढ़ की हड्डी के उस स्तर से नीचे के हिस्से में कमज़ोरी पैदा करता है जिसकी वजह से आम तौर पर टाँगों में कमज़ोरी आ जाती है।
उच्च आंतरकपालीय दबाव
विशेष रूप से दिमाग में मौजूद द्रव की निकासी अर्बुद द्वारा अवरुद्ध होने पर दिमाग में दबाव बढ़ जाता है। यह स्थिति सिरदर्द, जो सुबह के समय बहुत तेज़ होता है, या खाँसना और हिलना-डुलना, मतली, उल्टी, उच्च रक्तचाप, कम हृदय गति और दृष्टि में कमी जैसे लक्षण उत्पन्न करती है।
अनुमस्तिष्क-संबंधी लक्षण
जब दिमाग के सेरिबैलम नामक हिस्से में अर्बुद मौजूद होता है, तो विशिष्ट लक्षण, जैसे संतुलन बिगड़ना और अस्थिरता, बोलने में मुश्किल और कंपन, मौजूद हो सकते हैं।
अन्य लक्षणों में याददाश्त कमज़ोर होना, भूलने की प्रवृत्ति, व्यक्तित्व में परिवर्तन, बहरापन, सुन्नता और अनुभूति में कमी, या पढ़ने या लिखने में समस्या शामिल हैा। एक श्लैष्मिक, स्रावी अर्बुद मौजूद होने पर, स्रावी करने वाले हार्मोन से अभिव्यक्तियाँ मौजूद होती हैं जिनमें वज़न बढ़ना, थकान, त्वचा में परिवर्तन, माहवारी में बदलाव तथा हाथों और पैरों के आकार में वृद्धि शामिल हैं।
यह नोट करना महत्वपूर्ण है कि इनमें से बहुत सारे लक्षण सामान्य लोगों में मौजूद होते हैं और ये हमेशा मस्तिष्क अर्बुद नहीं दर्शाते। यदि पहले की तुलना में ये लक्षण अधिक सामान्य रूप से उत्पन्न होते हैं और कम नहीं होते तो आपको डॉक्टर को दिखाना होगा।
मस्तिष्क अर्बुद का संदेह होने पर, दिमाग का स्कैन आम तौर पर किया जाने वाला पहला परीक्षण होता है। यहाँ परीक्षण सूचीबद्ध किए गए हैं जो मस्तिष्क अर्बुदों का निदान करने के लिए किए जाते हैं। हर परिस्थिति में सभी परीक्षण करने की आवश्यकता नहीं होगी।
सिर का CT स्कैन
रोगी में लक्षण दिखाई देने पर CT स्कैन आम तौर पर किया जाने वाला पहला परीक्षण होता है। यह सबसे अच्छे ढंग से स्कैन के समय नस में भिन्न रंग के पदार्थ का टीका लगाकर किया जाता है क्योंकि भिन्न रंग के साथ बेहतर चित्र प्राप्त होते हैं। सामान्यतः, कुछ स्थितियों के अलावा रोग-निदान और मस्तिष्क अर्बुदों के मूल्यांकन में CT स्कैन का दर्जा MRI स्कैन से कम होता है।
MRI स्कैन
यदि आवश्यक हो तो CT स्कैन के बाद दिमाग और/या रीढ़ की हड्डी का MRI स्कैन किया जाता है। कभी-कभी, CT स्कैन से पहले MRI स्कैन किया जा सकता है। स्कैन के समय नस में भिन्न रंग के पदार्थ का टीका लगाया जाता है क्योंकि यह बेहतर चित्र प्रदान करता है। मस्तिष्क अर्बुद लगभग हमेशा MRI स्कैन में दिखाई देता है। चित्रों से अधिक जानकारी प्राप्त करने के लिए विशेष MRI स्कैन, जैसे DWI (डिफ्यूश़न वेटिड इमेजिंग), DTI (डिफ्यूज़ टेन्सर इमेजिंग), MRA (मैग्नेटिक रेज़ोनेंस एंजियोग्राफी), MRS (मैग्नेटिक रेज़ोनेंस स्पेक्ट्रोस्कोपी) के साथ किए जाने वाले स्कैन, इस्तेमाल किए जा सकते हैं।
बायोप्सी
बायोप्सी में संबंधित ऊतक का छोटा सा नमूना लेकर माइक्रोस्कोप के अधीन उसे देखना शामिल है। मस्तिष्क अर्बुद का निदान करने के लिए स्कैन में उसका पता लगाने के लिए दिमाग की बायोप्सी की जाती है। यह प्रक्रिया न्यूरोसर्जन द्वारा की जाती है। यदि बायोप्सी एक अर्बुद दिखाती है तो न्यूरोसर्जन उसी समय उस अर्बुद को निकाल सकता है।
CSF विश्लेषण
CSF या मस्तिष्कमेरु द्रव, वेंट्रिकल्स नामक, दिमाग के मध्य भाग में मौजूद पानी की तरह पतला द्रव होता है। यह द्रव वेंट्रिकल्स के माध्यम से प्रवाहित होता है और रीढ़ की हड्डी के आस-पास मौजूद CSF से जुड़ा होता है। कुछ प्रकार के मस्तिष्क अर्बुदों में, उस द्रव में कैंसर वाली कोशिकाओं की उपस्थिति को छोड़ने के लिए CSF के विश्लेषण की आवश्यकता होती है।
माइलोग्राम
किसी ऐसी सेटिंग में, जहाँ MRI नहीं किया जा सकता, रीढ़ की हड्डी का चित्र प्राप्त करने के लिए इस परीक्षण का उपयोग किया जाता है। इसमें रीढ़ की हड्डी के आस-पास की जगह में पहले एक डाई सहित टीका लगाया जाता है और फिर एक्स-रे लिए जाते हैं।
एंजियोग्राम
एंजियोग्राम रक्त वाहिकाओं को देखने के लिए किया जाने वाला परीक्षण होता है। सेरिब्रल एंजियोग्राम अर्बुद के संबंध में दिमाग में मौजूद रक्त वाहिकाओं को देखने में मदद करता है। आजकल MRI की उपलब्धता के साथ, यह परीक्षण ज़्यादा इस्तेमाल नहीं किया जाता।
PET-CT स्कैन
मस्तिष्क अर्बुदों का निदान करने के लिए आम तौर पर PET स्कैन का उपयोग नहीं किया जाता। पुनरावृत्ति का संदेह होने पर अर्बुद और घाव के ऊतक के बीच अंतर करने के लिए इसे इलाज के बाद किया जाता है। इसे स्कैन में निम्न श्रेणी और उच्च श्रेणी ग्लियोमा के बीच अंतर करने के लिए भी इस्तेमाल किया जा सकता है।
अकूस्टिक न्युरोमा क्या होता है?
अकूस्टिक न्युरोमा या वेस्टिब्यूलर श्वानोमा एक सौम्य अर्बुद होता है जो दिमाग में मौजूद श्वान कोशिकाओं में प्रारंभ होता है जिनसे 8वीं कपालीय तंत्रिका का सुरक्षात्मक आवरण बना होता है। वे मस्तिष्क अर्बुदों का लगभग 6-8% हिस्सा होते हैं और न्यूरोफ़ाइब्रोमाटोसिस टाइप 2 नामक आनुवंशिक स्थिति वाले रोगियों में सामान्य होते हैं।
लक्षण
अकूस्टिक न्युरोमा में मौजूद सामान्य लक्षणों में सुनने की शक्ति ख़त्म होना/बहरापन या कानों में घंटी बजने का एहसास होना (टिनिटस) शामिल हैं। आम तौर पर ये लक्षण एक तरफ होते हैं और दोनों तरफ भी हो सकते हैं। अन्य लक्षण जो मौजूद हो सकते हैं उनमें पैरों पर अस्थिरता, चेहरे का सुन्न होना और कभी-कभार चेहरे की कमज़ोरी शामिल हैं।
जाँच
अकूस्टिक न्युरोमा का संदेह होने पर चुनिंदा जाँच दिमाग का एमआरआई स्कैन होता है। यदि एमआरआई संभव न हो, तो सीटी स्कैन किया जाता है। अन्य जाँचों में सुनने की क्रिया का आकलन करने के लिए ऑडियोमीट्री परीक्षण शामिल हैं।
उपचार
अकूस्टिक न्युरोमा के उपचार के विकल्पों में सर्जरी, रेडियोथेरेपी या निगरानी शामिल हैं
निगरानी तब एक विकल्प होता है जब अर्बुद छोटा हो और विशेष रूप से बुज़ुर्ग रोगियों में कोई लक्षण उत्पन्न न करता हो। अर्बुद का आकार बढ़ने या लक्षण उत्पन्न होने की शुरुआत होने पर इलाज किया जा सकता है।
सर्जरी या रेडियोथेरेपी अर्बुद को नियंत्रित करने की समान संभावना प्रस्तुत करते हैं। कौन सा विकल्प चुनना है, यह कैंसर केंद्र में उपलब्ध विशेषज्ञता और रोगी की पसंद पर निर्भर करता है।
सर्जरी करने पर, तो संपूर्ण अर्बुद को निकालने का लक्ष्य निर्धारित करके उसे संभव किया जाता है।
रेडियोथेरेपी का उपयोग करने पर, स्टीरियोटैक्टिक रेडियोसर्जरी, फ्रैक्शनेटिड स्टीरियोटैक्टिक रेडियोथेरेपी या मानक रेडियोथेरेपी वे सभी विकल्प हैं जिन्हें इस्तेमाल किया जा सकता है। सर्जरी और रेडियोथेरेपी दोनों के साथ दुष्प्रभाव, जैसे सुनने की शक्ति ख़त्म होना, की संभावना होती है। कुल मिलाकर, इन दोनों उपचारों के साथ ठीक होने की संभावना अच्छी होती है।
पीयूष ग्रंथि
पीयूष ग्रंथि दिमाग के निचले भाग में स्थित एक छोटी ग्रंथि है। इस ग्रंथि को आगे का हिस्सा (सामने) और पीछे का हिस्सा (पीछे) में विभाजित किया जा सकता है। यह ग्रंथि कई हार्मोन उत्पन्न करती है जो शरीर में महत्वपूर्ण क्रियाएं करते हैं। हार्मोन रासायनिक पदार्थ होते हैं जो शरीर के एक हिस्से पर बनते हैं और अन्य हिस्सों में प्रभाव उत्पन्न करने के लिए रक्तप्रवाह द्वारा पहुँचाए जाते हैं।
पीयूष ग्रंथि कई हार्मोन उत्पन्न करती है जिनमें शामिल हैं-
- थाइरॉइड वर्धक हार्मोन
- फॉलिकल वर्धक हार्मोन
- ल्यूटिनाइज़िंग हार्मोन
- वृद्धि हार्मोन
- एड्रेनोकॉर्टिकोट्रॉपिक हार्मोन
- प्रोलैक्टिन
- मेलानोसाइट वर्धक हार्मोन
- ऑक्सीटॉक्सिन
- एंटीडियूरेटिक हार्मोन
श्लैष्मिक अर्बुद
श्लैष्मिक अर्बुद दिमाग वह अर्बुद या विकास होता है जिसकी शुरुआत पीयूष ग्रंथि में होती है। श्लैष्मिक अर्बुद इनमें से एक हार्मोन उत्पन्न करने वाला स्रावी अर्बुद या इनमें से कोई भी हार्मोन उत्पन्न न करने वाला गैर-स्रावी अर्बुद हो सकता है। अधिकांश श्लैष्मिक अर्बुद सौम्य अर्बुद होते हैं।
लक्षण
श्लैष्मिक अर्बुद दिमाग में आस-पास की संरचनाओं पर अर्बुद के स्थानीय प्रभाव के कारण लक्षण उत्पन्न कर सकते हैं और अर्बुदों द्वारा उत्पन्न किए जाने वाले अतिरिक्त हार्मोन्स के असामान्य प्रभावों की वजह से सिरदर्द शुरू कर सकते हैं। हार्मोन्स द्वारा उत्पन्न किए जाने वाले ये प्रभाव काफी भिन्न होते हैं।
उदाहरण के लिए, किसी बच्चे में वृद्धि हार्मोन के अतिरिक्त उत्पादन से वज़न बढ़ सकता है और किसी वयस्क में उसकी वजह से हड्डियों, मांसपेशियों और अन्य हिस्सों का बढ़ना, डायबिटीज़ का विकास और पसीने में वृद्धि हो सकती है।
प्रोलैक्टिन जैसे हार्मोन्स की वजह से गर्भावस्था न होने पर दूध का उत्पादन या पुरुषों में स्तनों का बढ़ना तथा यौन समस्याएं हो सकती हैं।
थाइरॉइड वर्धक हार्मोन के उत्पादन में वृद्धि की वजह से खून में अत्यधिक थाइरॉक्सिन उत्पन्न हो सकती है।
एसीटीएच हार्मोन के उत्पादन में वृद्धि की वजह से उच्च रक्तचाप, वज़न में बढ़ोत्तरी और त्वचा, चेहरे (गोल हो जाता है) में परिवर्तन, मिज़ाज में बदलाव तथा खून में शूगर की मात्रा बढ़ सकती है।
अन्य दुष्प्रभावों में नीद आने में परेशानी, ज़्यादा प्यास लगना और बहुत अधिक मात्रा में मूत्र करना शामिल है। एफएसएच और एलएच हार्मोन्स के उत्पादन में वृद्धि की वजह से महिलाओं में शरीर पर अत्यधिक बाल या माहवारी बंद होने जैसे लक्षण मौजूद हो सकते हैं।
दृश्य लक्षण
पीयूष ग्रंथि ऑप्टिक चियाज़्म के बहुत निकट होती है जो दृष्टि के मार्ग का एक महत्वपूर्ण भाग है। वहाँ अर्बुद मौजूद होने की वजह से ऑप्टिक चियाज़्म दब सकता है जिसके कारण दृष्टि में कमी, नज़र धुँधली होना या दोहरी दृष्टि उत्पन्न हो सकती है।
श्लैष्मिक अर्बुदों के लिए जाँच
श्लैष्मिक अर्बुद का संदेह होने पर की जाने वाली सामान्य जाँचों में दिमाग का सीटी स्कैन या एमआरआई स्कैन शामिल है। यदि स्रावी अर्बुद का संदेह होता है, तो यह देखने के लिए खून में हार्मोन्स के स्तर मापे जाते हैं कि ऐसे हार्मोन्स का अत्यधिक उत्पादन हो रहा है या नहीं।
श्लैष्मिक अर्बुदों का इलाज
इन अर्बुदों का इलाज वहाँ मौजूद अर्बुद के प्रकार पर निर्भर करता है। कुछ स्रावी अर्बुदों का इलाज ऐसी दवाइयों के साथ किया जा सकता है जो हार्मोन के उत्पादन को नियंत्रित करती हैं।
सर्जरी
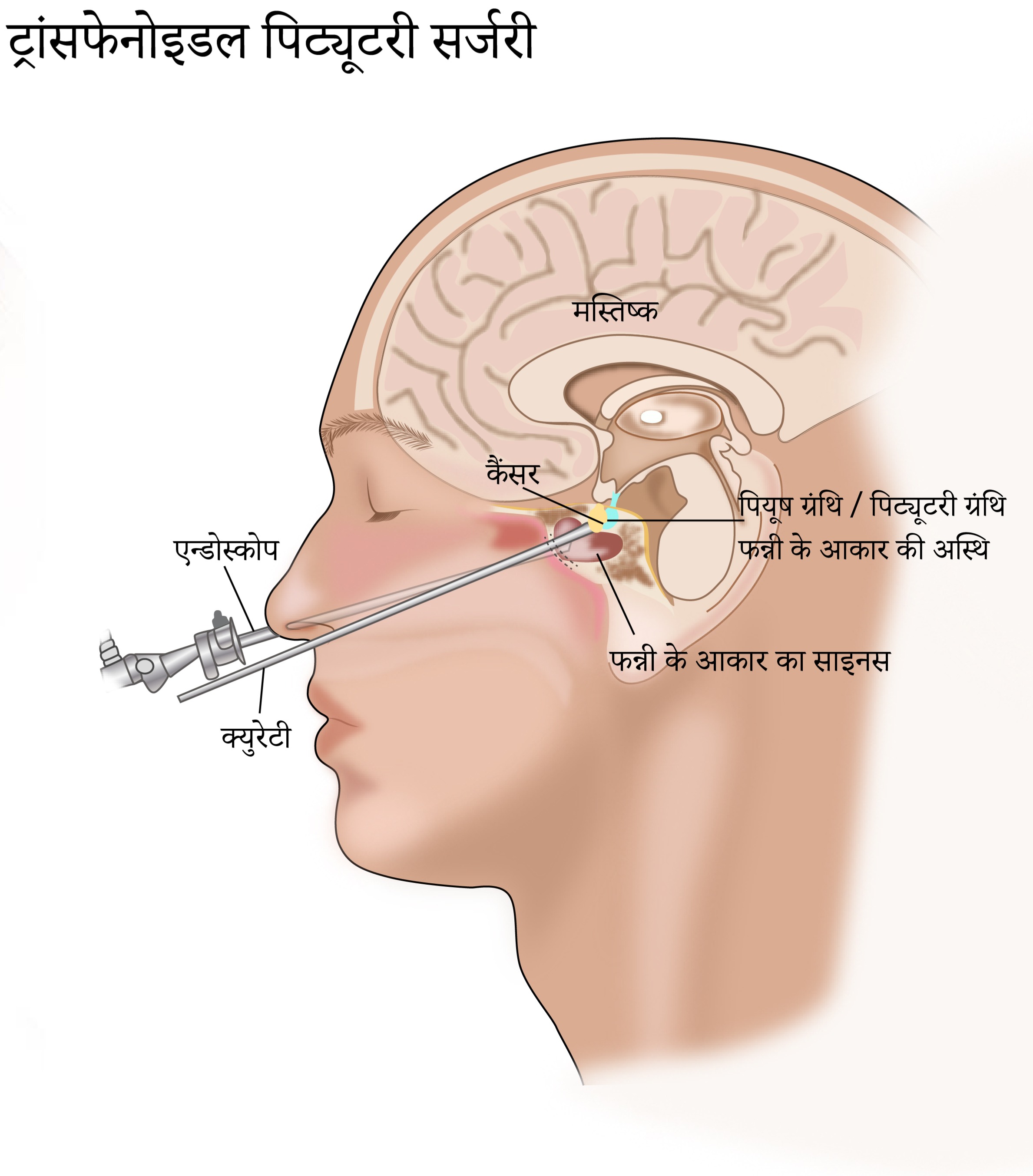
श्लैष्मिक अर्बुद को निकालने के लिए सर्जरी उपयोग किए जाने वाले इलाज का एक सामान्य विकल्प है और वह पहला इलाज होता है जो अक्सर गैर-स्रावी अर्बुदों को निकालने के लिए इस्तेमाल किया जाता है। दो प्रकार की सर्जरी की जा सकती हैं। एक तरीका ट्रांस-फ्रंटल होता है और दूसरी और अधिक सामान्य ट्रांस-स्फेनॉइडल सर्जरी होती है। आम तौर पर पीयूष ग्रंथि तक पहुँचने के लिए नाक के रास्ते एक नली (एंडोस्कोप) लगाए जाने पर एंडोस्कोपिक सर्जरी की जाती है। यदि प्रारंभिक उपचार के बाद अर्बुद फिर से उत्पन्न होता है तब भी सर्जरी की जाती है। बहुत बड़े अर्बुदों में, अर्बुद को निकालने के लिए क्रेनियोटॉमी (खोपड़ी को खोलना) की आवश्यकता हो सकती है।
रेडियोथेरेपी
रेडियोथेरेपी श्लैष्मिक अर्बुदों के इलाज के लिए एक और विकल्प है। आम तौर पर यदि सर्जरी में अर्बुद को पूरी तरह से नहीं निकाला जाता, यानि चिकित्सीय उपचार के बाद अर्बुद मौजूद रहता है, तो रेडियोथेरेपी एक विकल्प होता है। इस सेटिंग में रेडियोथेरेपी के कई मोड इस्तेमाल किए जा सकते हैं जैसे स्टीरियोटैक्टिक रेडियोसर्जरी, स्टीरियोटैक्टिक रेडियोथेरेपी या मानक रेडियोथेरेपी। मानक रेडियोथेरेपी का पाठ्यक्रम लगभग 5 सप्ताह तक चलता है। कुछ श्लैष्मिक अर्बुदों में रेडियोथेरेपी का लाभ दिखाई देने में कुछ समय लग सकता है। उपयोग की जाने वाली रेडियोथेरेपी के प्रकारों में गामा नाइफ, प्रोटोन थेरेपी पर आधारित लीनिसर एक्सेलरेटर या उसका उपयोग करना शामिल है।
चिकित्सा प्रबंधन
कुछ श्लैष्मिक अर्बुदों को गोलियों या टीकों के रूप में दवाइयों की मदद से नियंत्रित किया जा सकता है।
प्रोलैक्टिन उत्पन्न करने वाले, प्रोलैक्टिनोमा नामक अर्बुद वाले मरीजों के लिए, ब्रोमोक्रिप्टाइन या केबर्गोलाइन जैसी दवाइयाँ इस्तेमाल की जा सकती हैं। यह दवाई इस अर्बुद द्वारा उत्पन्न किए जाने वाले लक्षणों को नियंत्रित करने में मदद करती है।
एक्रोमेगैली वाले रोगियों, जिनमें वृद्धि हार्मोन का अत्यधिक उत्पादन होता है, के लिए सर्जरी या रेडियोथेरेपी के अलावा सोमाटोस्टैटिन एनालॉग्स जैसी दवाइयों का उपयोग किया जा सकता है।
एसीटीएच का उत्पादन करने वाले अर्बुदों के लिए, अर्बुद के प्रभावों को नियंत्रित करने के लिए केबर्गोलाइन जैसी दवाई इस्तेमाल की जाती है।
श्लैष्मिक अर्बुद के इलाज के दुष्प्रभाव
श्लैष्मिक अर्बुदों की सर्जरी या रेडियोथेरेपी का एक महत्वपूर्ण दुष्प्रभाव हाइपोपिटूइटेरिज़्म है। इसका मतलब है कि इन उपचारों के बाद सामान्य पीयूष ग्रंथि द्वारा उत्पन्न किए जाने वाले हार्मोन्स की तुलना में हार्मोन्स का कम उत्पादन हो सकता है। इसलिए, इन हार्मोन्स के स्तर जाँचने के लिए इलाज के बाद नियमित रूप से डॉक्टर को दिखाना महत्वपूर्ण है।
अन्य संभावित दुष्प्रभावों में सिरदर्द, विशेष रूप से सर्जरी के बाद ज़्यादा प्यास लगना और अधिक मात्रा में मूत्र करना (आम तौश्र पर कम हो जाता है), csf का रिसाव, थकान, बालों का झड़ना, मतली और आँखों की रोशनी में परिवर्तन शामिल हैं।
मेनिन्जियोमास क्या होता है?
मेनिन्जेस मस्तिष्क का बाहरी आवरण होता है। मेनिन्जेस की तीन परतें होती हैं जिन्हें ड्यूरा, पिया और अरैक्नॉइड कहा जाता है। ड्यूरा सबसे बाहरी और अरैक्नॉइड सबसे भीतरी आवरण होता है।
मेनिन्जियोमास मेनिन्जेस में विकसित होते हैं और प्राथमिक मस्तिष्क अर्बुदों का लगभग 25% होते हैं। मेनिन्जियोमास बुज़ुर्ग लोगों और पुरुषों की तुलना में महिलाओं में अधिक सामान्य होते हैं। आम तौर पर मेनिन्जियोमास सौम्य अर्बुद होते हैं जिसका मतलब है उनमें शरीर के अन्य भागों में फैलने की क्षमता नहीं होती। कुछ मेनिन्जियोमास घातक हो सकते हैं।
मेनिन्जियोमास की ग्रेडिंग
माइक्रोस्कोप के अधीन मेनिन्जियोमास के नमूने की जाँच करने के बाद उसे ग्रेड प्रदान किया जाता है। 1-3 ग्रेडिंग तक की जाती हैं जिसमें ग्रेड 1 मेनिन्जियोमास सौम्य और सबसे कम आक्रामक अर्बुद होते हैं तथा ग्रेड 3 मेनिन्जियोमास अपने व्यवहार में ज़्यादा आक्रामक होते हैं। पहचाने गए ग्रेड पर निर्भश्र करते हुए इलाज के विकल्प अलग-अलग हो सकते हैं।
मेनिन्जियोमास के लक्षण
मेनिन्जियोमास अपने शुरुआती चरणों में कोई भी लक्षण उत्पन्न किए बिना विकसित हो सकता है। कुछ मेनिन्जियोमास कई वर्षों की अवधि में विकसित हो सकते हैं। जब वे लक्षण उत्पन्न करते हैं, तो वे किसी भी अन्य प्रकार के मस्तिष्क अर्बुद के लक्षणों के समान होते हैं। अधिक जानकारी के लिए मस्तिष्क अर्बुदों के लक्षण अनुभाग देखें।
मेनिन्जियोमास का इलाज
निगरानी
यह तब एक विकल्प होता है जब कोई इलाज न किया जाए, और एक निर्धारित समय के लिए रोगी को निगरानी में रखा जाता है। ऐसा कई वर्षों तक किया जा सकता है। क्रमबद्ध स्कैन्स के बाद आकार बढ़ने या रोगी में लक्षण उत्पन्न होने पर उपचार प्रस्तावित किया जाता है। प्रबंधन का यह विकल्प उन रोगियों को प्रस्तुत किया जाता है जिनमें कोई भी लक्षण उत्पन्न न करने वाले छोटे अर्बुद मौजूद होते हैं।
सर्जरी द्वारा निकालना
बड़े या रोगसूचक अर्बुदों वाले रोगियों में, सर्जरी द्वारा मेनिन्जियोमास को निकालना चुनिंदा उपचार है। यह कपालछेदन के साथ किया जाता है और ज़्यादातर संपूर्ण अर्बुद निकाल दिया जाता है। सामान्य एनेस्थीसिया के अधीन सर्जरी की जाती है।
रेडियोथेरेपी
रेडियोथेरेपी केवल आंशिक रूप से निकाले गए मेनिन्जियोमास वाले मरीजों या पूरी तरह से मेनिन्जियोमास को निकालने के बाद ग्रेड 2 और 3 मेनिन्जियोमास वाले रोगियों में इलाज का एक विकल्प है। रेडियोथेरेपी उन रोगियों को भी प्रदान की जाती है जिनमें मेनिन्जियोमास को निकालने के बाद वह फिर से उत्पन्न हुआ है। इन रोगियों में, सर्जरी के बाद जल्द ही रेडियोथेरेपी की जाती है। जिन रोगियों को सर्जरी करवाने के लिए अनुकूल नहीं समझा जाता या अन्य कारणों से जिनकी सर्जरी नहीं की जा सकती, उनमें सर्जरी के बजाय रेडियोथेरेपी का उपयोग किया जा सकता है। मेनिन्जियोमास में रेडियोथेरेपी के बारे में अधिक जानकारी के लिए, मस्तिष्क अर्बुदों के लिए रेडियोथेरेपी अनुभाग देखें।
सर्जरी
सर्जरी मस्तिष्क अर्बुदों के इलाज में एक महत्वपूर्ण भूमिका निभाती है। मस्तिष्क अर्बुदों सर्जरी न्यूरोसर्जनों द्वारा की जाती है। जो सर्जरी की जाती है उसका प्रकार अर्बुद के प्रकार, मस्तिष्क में उसके स्थान और मरीज की सामान्य स्थिति पर निर्भर करता है। सर्जरी संपूर्ण रिसेक्शन के रूप में हो सकती है, जहाँ पूरा अर्बुद निकाल दिया जाता है। वह आंशिक रिसेक्शन के रूप में हो सकती है जहाँ केवल अर्बुद का एक हिस्सा ही निकाला जा सकता है। वह केवल बायोप्सी के रूप में भी हो सकती है जहाँ अर्बुद का एक छोटा नमूना निकाला जाता है। ये सर्जरीज़ सामान्य एनेस्थीसिया के अधीन की जाती हैं।
सर्जरी निम्न तरीकों से की जा सकती है।
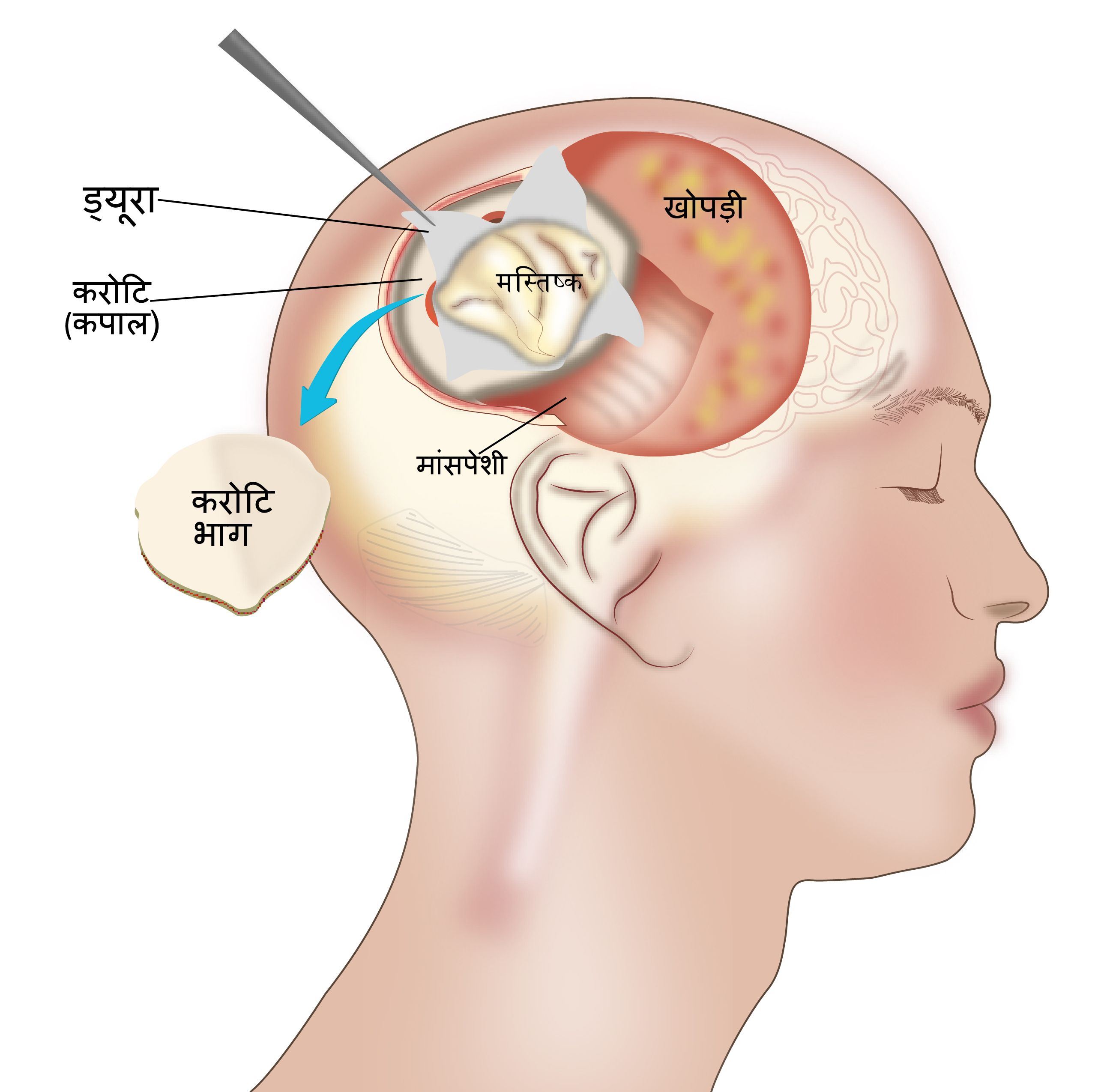
क्रेनियोटॉमी
क्रेनियोटॉमी एक प्रक्रिया है जिसमें अर्बुद तक पहुँचने के लिए सिर के एक टुकड़े को हटाया जाता है। ऑपरेशन के दौरान, दिमाग के सामान्य भाग को नुकसान पहुँचाए बिना अर्बुद का ज़्यादा से ज़्यादा हिस्सा निकाल दिया जाता है। कभी-कभी ऑपरेशन की जगह का बेहतर दृश्य प्राप्त करने के लिए माइक्रोस्कोप इस्तेमाल किया जाता है। कुछ स्थितियों में, सचेत कपालछेदन किया जाता है, जहाँ सर्जरी के दौरान रोगी सचेत रहता है और सर्जन द्वारा दिमाग के उस हिस्से का ऑपरेशन करते समय यह प्रक्रिया इस्तेमाल की जाती है जो महत्वपूर्ण क्रियाओं जैसे बोलचाल, गतिविधि या अनुभूति को नियंत्रित करता है। कॉर्टिकल स्टिमुलेशन की मदद से ब्रेन मैपिंग शरीर की क्रियाओं से संबधित भागों को पहचानने में मदद करती है। यदि संभव हो, तो इससे न्यूरोसर्जन महत्वपूर्ण क्रियाओं से संबधित भागों का ऑपरेशन करने से बच सकता है। उपरोक्त तरीके से, अन्य मैपिंग तकनीकों, जैसे स्पीच मैपिंग, का सचेत कपालछेदन के साथ उपयोग किया जाता है। सर्जरी की प्रगति का आकलन करने के लिए क्रमबद्ध स्कैन्स की मदद से सीटी या एमआरआई निर्देशित सर्जरी की जा सकती है। अर्बुद को निकालने के बाद, सिर की हड्डी को उसके स्थान पर पुनः स्थापित कर दिया जाता है।

कुछ प्रकार के अर्बुदों में, दिमाग के भीतर मौजूद द्रव के प्रवाह में रुकावट होती है। ऑपरेशन के समय, सर्जन एक शन्ट डाल सकता है जो इस द्रव की निकासी में मदद करने वाली एक नली होती है। सबसे सामान्य शन्ट जो डाला जाता है, वह वेंट्रिक्यूलो-पेरिटोनियल (VP) शन्ट कहलाता है जो दिमाग के वेंट्रिकल्स को पेट से जोड़ता है। ओमाया जलाशय एक नली होती है जिसे स्थायी रूप से मस्तिष्क में लगाया जाता है और कुछ मरीजों में ज़रूरत के मुताबिक द्रव को निकालने के लिए वह त्वचा के संपर्क में रहती है।
माइक्रोसर्जरी
कुछ मस्तिष्क अर्बुदों में, माइक्रोसर्जरी की जाती है जहाँ सिर में एक छोटा सा सुराख़ किया जाता है और उस सुराख़ के रास्ते एक पतली नली डाली जाती है। यह नली न्यूरो एंडोस्कोप कहलाती है और दिमाग के अंदरूनी हिस्से का काफी अच्छा और आवर्धित दृश्य प्रदान करती है। इससे सर्जन सूक्ष्मता और एक छोटे से चीरे के साथ ऑपरेशन कर सकता है। न्यूरोसर्जन माइक्रोस्कोप के सिरे पर लगे उपकरणों की मदद से अर्बुद को काटकर निकाल सकेगा।
बायोप्सी
जैसा कि ऊपर बताया गया है बायोप्सी केवल कुछ स्थितियों के लिए उपयुक्त सर्जिकल ऑपरेशन हो सकता है। बायोप्सी ओपन बायोप्सी हो सकती है जहाँ हड्डी के छोटे से टुकड़े को निकालकर एक छोटा सा सुराख़ किया जाता है, और उस सुराख़ के रास्ते अर्बुद का नमूना लिया जाता है। अन्य मामलों में, स्टीरियोटैक्टिक बायोप्सी की जा सकती है जिसमें बायोप्सी के समय सीटी या एमआरआई मार्गदर्शन शामिल होता है। न्यूरल नेविगेशन नामक एक और विधि का उपयोग किया जा सकता है जो बायोप्सी के लिए सूई डालने के लिए सर्जन का मार्गदर्शन करने में मदद करने के लिए एक संपूर्ण उपकरण और स्टिम का उपयोग करता है।
श्लैष्मिक सर्जरी
अन्य मस्तिष्क अर्बुदों के इलाज की तुलना में पीयूष ग्रंथि में अर्बुद को निकालने के लिए सर्जरी एक अलग विधि से की जाती है। सामान्य तरीका नाक के रास्ते होता है जिसमें दिमाग के नीचे के भाग तक पहुँचा जाता है जहाँ पीयूष ग्रंथि स्थित होती है।
रेडियोथेरेपी कैंसर की कोशिकाओं को ख़त्म करने के लिए उच्च ऊर्जा एक्स-रे का उपयोग होता है। ये एक्स-रे कैंसर की कोशिकाओं के डीएनए को नुकसान पहुँचाती हैं और उन्हें ख़त्म कर देती हैं। रेडियोथेरेपी एक स्थानीय उपचार है और इसका प्रभाव उसी स्थान पर होता है जहाँ यह की जाती है। यह एक विशाल मशीन (लीनियर ऐक्सेलरेटर) का उपयोग करके की जाती है जो एक्स-रे उत्पन्न करती है और उन्हें रोगी तक पहुँचाती है। प्रोटॉन थेरेपी भी रेडियोथेरेपी का एक रूप है। इन विधियों को बाहरी बीम थेरेपी कहा जाता है।रेडियोथेरेपी मस्तिष्क अर्बुदों के इलाज का एक महत्वपूर्ण घटक है। रेडियोथेरेपी का प्रकार और अवधि अर्बुद के प्रकार, उसके स्थान और इलाज को सहन करने के लिए रोगी की फिटनेस पर निर्भर करते हैं।
रेडियोथेरेपी की प्रक्रिया
दिमाग की रेडियोथेरेपी करना एक चरणबद्ध प्रक्रिया है।
मास्क बनाना
इलाज की प्रक्रिया के पहले भाग में एक मास्क बनाना और मास्क लगाकर स्कैन करना शामिल है। आम तौर पर मास्क प्लास्टिक से बना होता है जिसे गर्म करने पर आकार दिया जा सकता है।
रोगी से इलाज करवाने के समान अवस्था में लेटने के लिए कहा जाता है। उपचार करने वाले रेडियोग्राफ़र्स थर्मोप्लास्टिक खोल की शीट लेकर उसे गर्म पानी में भिगोते हैं। कुछ देर बाद, जब शीट गर्म हो जाती है, तो वह धीरे-धीरे चेहरे के आस-पास लपेटी जाती है, जिससे वह चेहरे का आकार ले लेती है। मास्क का उद्देश्य पूरे उपचार के दौरान सिर को समान अवस्था में रखना है, जिससे इलाज करना बहुत सटीक हो जाता है। इसलिए, यह महत्वपूर्ण है कि मास्क बहुत कसकर चेहरे पर फिट हो। सही अवस्था में होने के बाद, मास्क को हटाकर उसे ठंडा होने दिया जाता है। ठंडा होने के बाद, मास्क चेहरे का आकार ले लेता है। रोज़ाना इलाज के दौरान मास्क पहना जाता है।
सीटी स्कैन की योजना बनाना
मास्क बनाने के बाद एक रेडियोथेरेपी नियोजन सीटी स्कैन किया जाता है। इस स्कैन से डॉक्टर बीमारी को देख सकता है और उसके अनुसार रेडियोथेरेपी की योजना बना सकता है। आम तौर पर, पहले रोगी का सीटी या एमआरआई हुआ होगा, लेकिन फिर भी एक नियोजन स्कैन आवश्यक होता है क्योंकि रोगी को उपचार की अवस्था में रखते हुए उसे करने की आवश्यकता होती है। कुछ रोगियों में इस सेटिंग में एक एमआरआई नियोजन स्कैन भी किया जा सकता है।
रेडियोथेरेपी की योजना बनाना
स्कैन पूरा करने के बाद, डॉक्टरों और भौतिकविदों को इलाज की योजना बनाने में कुछ दिनों का समय लगता है केवल उसके बाद ही इलाज की शुरुआत होती है।
रेडियोथेरेपी के प्रकार
जैसा की ऊपर कहा गया है, रेडियोथेरेपी में उच्च ऊर्जा एक्स-रे का उपयोग किया जाता है। नीचे सूचीबद्ध किए गए रेडियोथेरेपी के विभिन्न प्रकारों में इलाज करने का तरीका अलग है। प्रोटॉन्स के उपयोग के साथ भी रेडियोथेरेपी की जा सकती है।
मानक आंशिक रेडियोथेरेपी
रेडियोथेरेपी उपचार कई दिनों तक, आम तौर पर दिन में एक बार, किया जाता है। हर दिन के उपचार को एक अंश कहा जाता है, क्योंकि उस दिन रेडियोथेरेपी की कुल खुराक का एक अंश दिया जाता है। मस्तिष्क अर्बुद के प्रकार पर निर्भर करते हुए 3-6 सप्ताहों के लिए सप्ताह में 5 दिन रोज़ाना मानक रेडियोथेरेपी की जाती है। इस प्रकार का इलाज 3D अनुरूप रेडियोथेरेपी, तीव्रता संग्राहक रेडियोथेरेपी (IMRT) या आर्क थेरेपी (रैपिड आर्क, VMAT), साइबरनाइफ़ या प्रोटॉन थेरेपी के रूप में किया जाता है। इस प्रकार की रेडियोथेरेपी अब तक इस्तेमाल की जाने वाली सबसे सामान्य विधि है।
स्टीरियोटैक्टिक रेडियोसर्जरी (SRS)
स्टीरियोटैक्टिक रेडियोसर्जरी रेडियोथेरेपी उपचार का एक रूप है, जिसमें एकल सिटिंग में एक अंश में संपूर्ण उपचार किया जाता है। इस इलाज में एक छोटी सी जगह पर उच्च सटीकता के साथ रेडियोथेरेपी की एक उच्च खुराक देना शामिल है। कुछ मस्तिष्क अर्बुदों, जैसे मेनिन्जियोमा, अकूस्टिक न्युरोमा या श्वानोमा, पिट्यूटरी एडेनोमास, मस्तिष्क मेटास्टेसिस या कुछ अन्य, का इलाज करने के लिए इस प्रकार के उपचार का उपयोग किया जाता है। चूँकि इलाज एक ही अंश में किया जाता है, इसलिए इस उपचार का उपयोग करते समय अधिक सटीकता की आवश्यकता होती है। इसलिए, विशेषज्ञ रेडियोथेरेपी उपकरण और तकनीकों का उपयोग किया जाता है। लीनियर ऐक्सेलरेटर (Novalis,Truebeam,Edge सिस्टम्स) के साथ इलाज करने पर उपचार की पूरी अवधि 20-45 मिनट या गामा नाइफ़ या साइबर नाइफ़ सिस्टम के साथ इलाज करने पर उपचार की पूरी अवधि 40-120 मिनट के बीच हो सकती है।
गामा नाइफ़ एक ऐसी विशेषज्ञ रेडियोथेरेपी मशीन है जिसका उपयोग दिमाग में स्टीरियोटैक्टिक रेडियोथेरेपी करने के लिए किया जाता है। गामा नाइफ़ का उपयोग करते समय, सिर को बिल्कुल स्थिर रखने के लिए एक विशेष स्टीरियोटैक्टिक फ्रेम की आवश्यकता होती है।
ऊपर सूचीबद्ध की गई नई रेडियोथेरेपी मशीनें स्टीरियोटैक्टिक फ्रेम की आवश्यकता के बिना स्टीरियोटैक्टिक रेडियोथेरेपी करने में सक्षम हैं। मानक रेडियोथेरेपी के समान एक मास्क का उपयोग किया जाता है। इसे फ्रेमलेस रेडियोसर्जरी भी कहा जाता है।
आंशिक स्टीरियोटैक्टिक रेडियोथेरेपी (SRT)
इसमें, रेडियोथेरेपी की तकनीकें, सूक्ष्मता और संकेत स्टीरियोटैक्टिक रेडियोसर्जरी के समान होते हैं। मुख्य अंतर यह होता है कि इलाज के एक अंश में खुराक देने के बजाय, खुराक को कई अंशों में विभाजित किया जाता है। रेडियोसर्जरी या आंशिक स्टीरियोटैक्टिक रेडियोथेरेपी का उपयोग करने का निर्णय अर्बुदों के प्रकार, आकार, संख्या और स्थान के साथ-साथ इलाज के संभावित दुष्प्रभावों पर आधारित होता है।
मस्तिष्क रेडियोथेरेपी के दुष्प्रभाव
दिमाग की रेडियोथेरेपी कुछ दुष्प्रभावों से संबंधित है जो नीचे सूचीबद्ध किए गए हैं।
बाल झड़ना
यह दिमाग की रेडियोथेरेपी में सामान्य है और सिर के बाल झड़ जाते हैं। सिर के किसी-किसी हिस्से के झड़ सकते हैं, जो दिमाग की रेडियोथेरेपी करने की जगह तक सीमित होता है। रेडियोथेरेपी की खुराक पर निर्भर करते हुए बालों का झड़ना अस्थायी या स्थायी हो सकता है।
त्वचा में परिवर्तन
सिर की त्वचा लाल और कष्टदायक हो सकती है। इलाज पूरा होने के कुछ सप्ताह बाद यह ठीक हो जाता है।
सिरदर्द और थकान
ये रेडियोथेरेपी के सामान्य दुष्प्रभाव हैं और इलाज समाप्त होने के कुछ सप्ताह बाद ठीक हो जाते हैं।
मतली और उल्टी आना
दिमाग की रेडियोथेरेपी करवाने वाले कुछ रोगियों में ये प्रभाव हो सकते हैं। इलाज से 30 मिनट पहले गोलियाँ लेना लक्षणों में मदद कर सकता है।
उच्च आंतरकपालीय दबाव
दिमाग की रेडियोथेरेपी करवाने वाले रोगियों में, मस्तिष्क के भीतर दबाव बढ़ सकता है और यदि मरीज को स्टेरॉयड्स दिए जा रहे हैं, तो इस दुष्प्रभाव का इलाज करने के लिए उनकी खुराक बढ़ाई जा सकती है।
ज़्यादा नींद आना
यह एक संभावित दुष्प्रभाव है और इलाज समाप्त होने के कुछ सप्ताह बाद होता है।
एकाग्रता और याददाश्त में कमी
यह दिमाग की रेडियोथेरेपी का एक ज्ञात दुष्प्रभाव है और उपचार की खुराक और इलाज किए जा रहे दिमाग के हिस्से पर निर्भर करता है।
श्लैष्मिक क्रिया में कमी
यह एक ऐसा दुष्प्रभाव है जो दिमाग की रेडियोथेरेपी के बाद कई महीनों से लेकर सालों तक हो सकता है। उन मरीजों में पीयूष ग्रंथि की क्रिया की निगरानी करने की आवश्यकता होती है जिनके दिमाग के उस हिस्से की रेडियोथेरेपी की गई थी।
निम्न श्रेणी ग्लियोमा का इलाज
निम्न श्रेणी ग्लियोमा में पाइलोसाइटिक एस्ट्रोसाइटोमा, ऑलिगोडेंड्रोग्लियोमा, डिफ़्यूज़ एस्ट्रोसाइटोमा और गैंग्लियोग्लियोमा शामिल हैं। निम्न श्रेणी ग्लियोमा के उपचार के विकल्पों में सर्जरी, रेडियोथेरेपी, कीमोथेरेपी और निगरानी शामिल हैं। इन विकल्पों के बारे में नीचे विस्तारपूर्वक चर्चा की गई है।
निम्न श्रेणी ग्लियोमा के लिए सर्जरी
सर्जरी द्वारा ग्लियोमा के स्वरूपों को निकालना इस इलाज का एक महत्वपूर्ण भाग है। संपूर्ण रिसेक्शन, जहाँ पूरा अर्बुद निकाल दिया जाता है, करने पर सबसे अच्छा परिणाम हासिल होता है। कुछ मामलों में, अर्बुद के स्थान पर निर्भर करते हुए, डिबल्किंग प्रक्रिया की जाती है। इसमें पूरा अर्बुद निकालना संभव नहीं होता और केवल अर्बुद का कुछ ही भाग निकाला जाता है। अन्य स्थितियों में, डिबल्किंग प्रक्रिया भी संभव नहीं होती, और केवल बायोप्सी की जाती है। कुल मिलाकर, अध्ययनों से पता चला है कि यदि अधिक सर्जरी की जाती है तो परिणाम बेहतर होता है और इसे सर्जरी के परिणामस्वरूप उत्पन्न होने वाले दुष्प्रभावों तथा कार्यात्मक विकलांगता की तुलना में संतुलित रखा जाना चाहिए। छोटे अर्बुदों और बिना किसी लक्षण वाले मरीजों के एक छोटे समूह में, सर्जरी को बाद में किसी समय तक टालना संभव हो सकता है।
रेडियोथेरेपी
रेडियोथेरेपी या विकिरण उपचार में कैंसर के इलाज के लिए उच्च ऊर्जा एक्स-रे का उपयोग शामिल है। निम्न श्रेणी ग्लियोमा में, परिणाम को बेहतर करने और अर्बुद के बढ़ने में देरी करने के लिए सर्जरी के बाद रेडियोथेरेपी की जाती है। इस सेटिंग में की जाने वाली रेडियोथेरेपी, 6 सप्ताहों तक सप्ताह में 5 दिनों के लिए रोज़ाना की जाती है। यह इलाज सर्जरी के बाद जल्द किया जा सकता है (प्रारंभिक) या कुछ मरीजों में इसे सर्जरी के बाद कैंसर में निश्चित रूप से वृद्धि होने तक स्थगित किया जा सकता है (विलंबित)। इस इलाज का सही समय अर्बुद और लक्षणों तथा रोगी की इच्छा के आधार पर निर्धारित किया जाएगा। प्रारंभिक रेडियोथेरेपी ने भी रोगियों में लक्षणों को कम किया है लेकिन विलंबित उपचार की तुलना में उसने उत्तरजीविता में सुधार नहीं किया है।
मस्तिष्क रेडियोथेरेपी के सामान्य दुष्प्रभावों में थकान, बालों का झड़ना, मतली, भूख न लगना, सिरदर्द और प्रारंभिक लक्षणों, जैसे हाथों/पैरों में कमज़ोरी या ऐंठन, का बिगड़ना शामिल हैं। रेडियोथेरेपी के कुछ दीर्घकालिक प्रभावों में एकाग्रता और याददाश्त में कमी शामिल हो सकते हैं।
कीमोथेरेपी
कीमोथेरेपी में कैंसरों का इलाज करने के लिए गोलियों और टीकों के रूप में दवाइयों का उपयोग शामिल होता है। कीमोथेरेपी निम्न श्रेणी ग्लियोमा के इलाज का एक महत्वपूर्ण घटक है।
आम तौर पर इसमें रेडियोथेरेपी पूरी होने के बाद कीमोथेरेपी की जाती है। केवल रेडियोथेरेपी की तुलना में रेडियोथेरेपी के बाद की जाने वाली कीमोथेरेपी लाभदायक होती है। इसमें इस्तेमाल की जाने वाली दवाइयाँ प्रोकार्बाज़ीन, लोमुस्टीन और विन्क्रिस्टीन (PCV) या टेमोज़ोलोमाइड हैं। ऑलिगोडेंड्रोग्लियोमा वाले रोगियों में, सर्जरी के बाद रेडियोथेरेपी के बजाय केवल कीमोथेरेपी करना एक विकल्प हो सकता है। निकाले गए अर्बुद के नमूने पर ऐसे आनुवंशिक परिवर्तन देखने के लिए विशेष आनुवंशिक परीक्षण किए जा सकते हैं जो कीमोथेरेपी और उत्तरजीविता के प्रति प्रतिक्रिया का पूर्वानुमान लगा सकता है। यह परीक्षण 1p 19q कोडिलिशन का पता लगाता है, और यदि वह मौजूद होता है तो कीमोथेरेपी से ज़्यादा फ़ायदा पहुँचाता है।
सर्जरी, रेडियोथेरेपी और कीमोथेरेपी के साथ प्रारंभिक उपचार के बाद कैंसर फिर से उत्पन्न होने पर फिर से कीमोथेरेपी का उपयोग किया जाता है। इस सेटिंग में की जाने वाली कीमोथेरेपी को दूसरी पंक्ति की चिकित्सा कहा जाता है। इसमें उपचार के विकल्पों में अन्य दवाइयों के साथ-साथ पीसीवी या टेमोज़ोलोमाइड जैसी दवाइयाँ शामिल हैं।
यदि बायोप्सी में ग्लियोमा को ग्रेड 3 या ग्रेड 4 के तौर पर ग्रेड दिया जाता है तो वे उच्च श्रेणी वाले होते हैं। उच्च श्रेणी ग्लियोमा में एनाप्लास्टिक ऑलिगोडेंड्रोग्लियोमा, एनाप्लास्टिक एस्ट्रोसाइटोमा और ग्लियोब्लास्टोमा शामिल हैं। निम्न श्रेणी ग्लियोमा की तुलना मे उच्च श्रेणी ग्लियोमा का प्रबंधन अलग होता है। उच्च श्रेणी ग्लियोमा के लिए उपचार के विकल्प नीचे दिए गए हैं।
सर्जरी
ज़्यादातर रोगियों में, उच्च श्रेणी ग्लियोमा के निदान के बाद उपचार का पहला विकल्प अर्बुद को सर्जिकल तरीके से निकालना है। मस्तिष्क अर्बुदों की सर्जरी के बारे में अधिक जानकारी के लिए, मस्तिष्क अर्बुदों की सर्जरी अनुभाग देखें।
रेडियोथेरेपी
रेडियोथेरेपी या विकिरण उपचार में कैंसर के इलाज के लिए उच्च ऊर्जा एक्स-रे का उपयोग शामिल है। रेडियोथेरेपी उच्च श्रेणी ग्लियोमा के इलाज के लिए एक विकल्प है। यह अबुर्द को निकालने के लिए सर्जरी के बाद की जाती है। उच्च श्रेणी ग्लियोमा में, अर्बुद को फिर से विकसित होने से रोकने के लिए सर्जरी के तुरंत बाद रेडियोथेरेपी शुरू करना महत्वपूर्ण है। यह इलाज 6 सप्ताहों में किया जाता है और यह टेमोज़ोलोमाइड नामक कीमोथेरेपी की दवाई के साथ-साथ किया जाता है। यह दवाई रेडियोथेरेपी के दौरान और उसकी समाप्ति के बाद दी जाती है। जो रोगी पर्याप्त रूप से फिट नहीं हैं या बुज़ुर्ग रोगियों के मामले में, कम समय के लिए रेडियोथेरेपी प्रदान की जाती है और कीमोथेरेपी के साथ या उसके बिना की जाती है।
मस्तिष्क रेडियोथेरेपी के सामान्य दुष्प्रभावों में थकान, बालों का झड़ना, मतली, भूख न लगना, सिरदर्द और प्रारंभिक लक्षणों, जैसे हाथों/पैरों में कमज़ोरी या ऐंठन, का बिगड़ना शामिल हैं। रेडियोथेरेपी के कुछ दीर्घकालिक प्रभावों में एकाग्रता और याददाश्त में कमी तथा नियमित कार्यों को प्रबंधित करने में परेशानी शामिल हैं।
कीमोथेरेपी
उच्च श्रेणी ग्लियोमा का इलाज करने के लिए कीमोथेरेपी का उपयोग किया जाता है। कैंसर को कम या नियंत्रित करने में मदद करने के लिए गोलियों, टीकों या ड्रिप्स के रूप में दी जाने वाली दवाइयों का उपयोग कीमोथेरेपी होती है। उच्च श्रेणी ग्लियोमा में, रेडियोथेरेपी के साथ-साथ टेमोज़ोलोमाइड के साथ कीमोथेरेपी का उपयोग किया जाता है। यह दवाई रेडियोथेरेपी के दौरान और रेडियोथेरेपी पूरी होने के बाद 6-12 महीने तक रोज़ाना गोलियों के रूप में ली जाती है। रेडियोथेरेपी के बाद दिए जाने पर, यह हर महीने 5 दिनों के लिए दी जाती है।
इस तरह से किया जाने वाला इलाज अर्बुद का अधिकतम नियत्रण हासिल करने में मदद करता है। मरीज की फिटनेस का आकलन करने के बाद ऑन्कोलॉजिस्ट द्वारा केवल रेडियोथेरेपी या रेडियोथेरेपी और कीमोथेरेपी के संयोजन का उपयोग करने का निर्णय लिया जाएगा। बुज़ुर्ग रोगियों या ऐसे मरीजों, जो पर्याप्त रूप से फिट नहीं हैं, में, सर्जरी के बाद रेडियोथेरेपी या टेमोज़ोलोमाइड का उपयोग किया जाता है।
प्रारंभिक उपचार के बाद बीमारी फिर से उत्पन्न होने के बाद कीमोथेरेपी का उपयोग भी किया जाता है। इसमें दवाइयों में प्रोकार्बाज़ीन, लोमुस्टीन, विन्क्रिस्टीन (PCV), कोर्बोप्लैटिन, इरिनोटेकैन और बेवासिज़ुमैब शामिल हैं।
बेवाकिज़ुमैब एक मोनोक्लोनल एंटीबॉडी है और यह नई रक्त वाहिकाओं के विकास को रोकता है। इसका उपयोग हाई-ग्रेड ग्लियोमा जैसे कि ग्लियोब्लास्टोमा के उपचार में अकेले या फिर कीमोथेरपी के साथ संयोजन में किया जाता है जैसे कि इरिनोटेकन और लोमुस्टाइन। बेवाकिज़ुमैब के दुष्प्रभावों में उच्च रक्तचाप, रक्तस्राव का जोखिम और घावों की देरी से ठीक होना शामिल है।
अन्य
हाई ग्रेड ग्लियोमा के मरीजों एक अत्यंत छोटे समूह में ट्यूमर में आनुवंशिक परिवर्तन देखे जाते हैं जैसे कि एनटीआरके जीन में फ्यूजन। इन मरीजों को नए बायोलॉजिकल एजेंटों जैसे कि लैरोट्रेक्टिनिब और एंट्रेक्टिनिब से लाभ मिल सकता है।
ब्रेन ट्यूमर वाले मरीजों के लिए सहायक देखभाल
ब्रेन ट्यूमर वाले मरीजों को कई तरह की जरूरतें, अक्षमताएँ और समस्याएँ हो सकती हैं जो कि अन्य कैंसर के मरीजों से अलग होती हैं। यह सुनिश्चित करने के लिए पर्याप्त और नियोजित सहायक देखभाल की आवश्यकता है ताकि मरीज अपना उपचार पूरा करने के बाद यथोचित ढंग से कार्य करने में समर्थ हो सकें।
स्टेरॉयड का उपयोग
स्टेरॉयड ऐसी दवाएं हैं जो आमतौर पर ब्रेन ट्यूमर या कैंसर के मरीजों द्वारा उपयोग की जाती हैं। सर्वाधिक सामान्य रूप से इस्तेमाल होने वाला स्टेरॉयड डेक्सामिथेसोन है। स्टेरॉयड मस्तिष्क में ट्यूमर के आसपास तरल पदार्थ के संचय को कम करने में मदद करते हैं, जिससे सिर में दबाव कम होता है और लक्षणों में सुधार दिखाई देता है। डेक्सामिथेसोन की दी जाने वाली खुराक मरीज की स्थिति पर निर्भर करती है। इस खुराक को डॉक्टर द्वारा कम या अधिक रूप में टाइट्रेट किया जाता है। मरीजों को सख्ती से मार्गदर्शन का पालन करना चाहिए। स्टेरॉयड को अचानक नहीं रोका जाना चाहिए, खासकर यदि उन्हें 2 सप्ताह से अधिक समय तक लिया गया हो। स्टेरॉयड की खुराक को धीरे-धीरे कम किया जाना चाहिए और डॉक्टर से इस बारे में सलाह लेनी चाहिए। लंबे समय तक स्टेरॉयड के उपयोग के निम्न दुष्प्रभाव देखे जाते हैं:- वजन बढ़ना, चेहरे पर सूजन, त्वचा का फटना, संक्रमण का खतरा, मधुमेह के मरीजों में शर्करा (शुगर) का स्तर बढ़ जाना, बार-बार भूख लगना और मांसपेशियों में कमजोरी जिसके कारण सीढ़ियां चढ़ने में कठिनाई होती है। इन दुष्प्रभावों के बावजूद, ब्रेन ट्यूमर के मरीजों के प्रबंधन में स्टेरॉयड महत्वपूर्ण भूमिका निभाता है।
एंटी-सीज़र दवाएं
ब्रेन ट्यूमर वाले कई मरीजों को सीज़र (दौरा पड़ना) के जोखिम को कम करने के लिए एंटीपिलेप्टिक्स नामक दवा दी जाती है। ये दौरा पड़ने वाले और दौरा नहीं पड़ने वाले मरीजों के लिए लाभप्रद हो सकते हैं। यह महत्वपूर्ण है कि दौरा पड़ने के अपने जोखिम को कम करने के लिए मरीजों को ये दवाएँ लेनी चाहिए। यदि ये दवाएँ लेने के बावजूद दौरा पड़ना बंद नहीं होता है तो इन दवाओं की खुराक बदलने या वैकल्पिक दवाओं के उपयोग पर विचार करना चाहिए।
फिजियोथेरपी, ऑक्युपेशनल थेरपी और अन्य
ब्रेन ट्यूमर वाले मरीजों को कम गतिशीलता के साथ ही बोलने या सामान्य दैनिक गतिविधि करने में परेशानी हो सकती है। उपचार के दौरान और उपचार पूरा होने के बाद, मरीज की गतिशीलता को बेहतर बनाने में मदद के लिए उपयुक्त फिजियोथेरपी की आवश्यकता होती है, इसके अलावा, मरीज की स्वतंत्रता बनाए रखने में मदद के लिए ऑक्युपेशनल थेरपी, स्पीच और लंग्वेज़ थेरपी तथा मरीज के लक्षणों के आधार पर स्वेलोइंग असेसमेंट आदि की भी आवश्यकता हो सकती है।
प्राथमिक सीएनएस लिम्फोमा एक प्रकार का नॉन-हॉजकिन्स लिम्फोमा है जो दिमाग और अन्य संरचनाओं, जैसे आँखें, रीढ़ की हड्डी या दिमाग के मेनिन्जेज़, में प्रारंभ होता है। इसकी विशेषताएं, व्यवहार और उपचार शरीर के अन्य भागों में प्रारंभ होने वाले लिम्फोमा से अलग होते हैं।
प्राथमिक सीएनएस लिम्फोमा के लक्षण
इस प्रकार का लिम्फोमा दिमाग से संबंधित लक्षण उत्पन्न करता है। सामान्य लक्षणों में सिरदर्द, ऐंठन, भ्रम, याददाश्त में कमी, व्यक्तित्व में बदलाव, आँखों की रोशनी कम होना, उल्टी और शरीर के विभिन्न भागों में कमज़ोरी शामिल हैं।
प्राथमिक सीएनएस लिम्फोमा के लिए जाँच
इस प्रकार के कैंसर का संदेह होने पर या रोगी में उपरोक्त लक्षण उत्पन्न होने पर, निम्न परीक्षण किए जाते हैं।
एमआरआई स्कैन
किसी रोगी में उपरोक्त लक्षण उत्पन्न होने पर दिमाग में असामान्यताओं का पता लगाने के लिए आम तौर पर दिमाग का एमआरआई स्कैन किया जाता है। एक सीएनएस लिम्फोमा इन लक्षणों के संभावित कारणों में से एक है और एमआरआई स्कैन में देखा जाता है।
सीटी स्कैन
जिन स्थानों पर एमआरआई स्कैन अनुपलब्ध होता है, दिमाग में असामान्यताओं का पता लगाने के लिए सीटी स्कैन किया जाता है।
सीएसएफ विश्लेषण
सीएसएफ या मस्तिष्कमेरु द्रव दिमाग के वेंट्रिकल्स और रीढ़ की हड्डी में मौजूद होता है। जाँच के तहत इस द्रव का नमूना लिया जाता है और लिम्फोमा कोशिकाओं की मौजूदगी के लिए उसका परीक्षण किया जाता है।
बायोप्सी
सीएनएस लिम्फोमा के निदान की पुष्टि करने के लिए दिमाग में असामान्य स्थान की बायोप्सी की जाती है।
प्राथमिक सीएनएस लिम्फोमा का इलाज
इस स्थिति का इलाज मुख्य रूप से रोगी की आयु और तंदुरुस्ती पर निर्भर करता है। आम तौर पर इस स्थिति के लिए सर्जरी इलाज के लिए एक विकल्प नहीं है।
कीमोथेरेपी
युवा और तंदुरुस्त मरीजों के लिए, संयोजन कीमोथेरेपी इस स्थिति के लिए चुनिंदा उपचार है। इस कीमोथेरेपी में मेथोट्रेक्सेट, साइटारबिन और रिटक्सिमैब जैसी दवाइयाँ शामिल हैं। इस इलाज के दुष्प्रभाव हो सकते हैं और इसलिए यह केवल इस समूह के रोगियों को ही प्रदान किया जाता है। इलाज के प्रति संपूर्ण प्रतिक्रिया करने वाले मरीजों के लिए, संभवतः और किसी भी इलाज की आवश्यकता नहीं होती। दूसरी ओर, कुछ डॉक्टर स्टेम सेल प्रत्यारोपण या रेडियोथेरेपी अथवा समेकन कीमोथेरेपी जैसे उपचार की सलाह देते हैं। रीढ़ नलिका में कीमोथेरेपी का एक कोर्स किया जा सकता है और उसे इंट्राथिकैल कीमोथेरेपी कहा जाता है।
जो मरीज तंदुरुस्त नहीं हैं या उनकी आयु 50 वर्ष से अधिक है, उनमें बीमारी का इलाज करने के लिए टेमोज़ोलोमाइड और रिटक्सिमैब जैसी कम गहन कीमोथेरेपी का उपयोग किया जाता है।
रेडियोथेरेपी
रेडियोथेरेपी इस स्थिति से पीड़ित मरीजों के इलाज के लिए एक विकल्प है। रेडियोथेरेपी स्वयं एक रोगनिवारक उपचार नहीं है। आम तौर पर रेडियोथेरेपी उन मरीजों के इलाज के लिए एक विकल्प है जो कीमोथेरेपी के प्रति संपूर्ण प्रतिक्रिया नहीं करते या जो कीमोथेरेपी करवाने के लिए पर्याप्त फिट नहीं हैं अथवा जिन्हें कीमोथेरेपी के बाद फिर से कैंसर होता है। जिस स्थिति में रेडियोथेरेपी का कोर्स इस्तेमाल किया जाता है उस पर निर्भर करते हुए वह 3-5 सप्ताह तक चलता है। रेडियोथेरेपी के बारे में अधिक जानकारी के लिए, मस्तिष्क अर्बुदों के लिए रेडियोथेरेपी अनुभाग देखें।
फॉलो-अप प्रक्रिया में इलाज पूरा होने के बाद नियमित रूप से बाह्य मरीज क्लीनिक में रोगियों को देखना शामिल है। यह महत्वपूर्ण है क्योंकि बीमारी बढ़ने के बारे में जल्दी पता लगाकर उसका इलाज करने के लिए कदम उठाए जा सकते हैं। साथ ही, डॉक्टर इलाज के परिणामस्वरूप उत्पन्न होने वाले किसी भी दुष्प्रभाव की निगरानी कर सकेंगे। विभिन्न मस्तिष्क अर्बुदों के लिए फॉलो-अप शेड्यूल अलग-अलग होगा। इस प्रक्रिया में शुरुआत में हर 3 महीने बाद डॉक्टर से मिलना शामिल है और धीरे-धीरे विज़िट्स के बीच अंतराल बढ़ जाएगा। रेडियोथेरेपी ख़त्म होने के लगभग 2 – 3 महीने बाद एमआरआई या सीटी स्कैन किया जाएगा और भावी स्कैन्स के साथ तुलना करने के लिए बेसलाइन के रूप में इस स्कैन को इस्तेमाल किया जाएगा। अर्बुद की निगरानी करने के लिए शुरुआत में हर 3-6 महीने बाद और बाद में हर साल नियमित स्कैन्स किए जाएंगे। पीयूष ग्रंथि की क्रिया की निगरानी करने के लिए नियमित रूप से खून की जाँच भी की जाती है।





