बड़ी आंत
बड़ी आंत

कोलन शरीर का एक भाग है जिसे बड़ी आंत भी कहते हैं। यह पेट में होता है और एक सिरे पर छोटी आंत से जुड़ा होता है तथा दूसरे सिरे पर रेक्टम से जुड़ा होता है। इसे काएकुम, आरोही (एसेंडिंग) कोलन, ट्रांसवर्स कोलन, अवरोही (डिसेंडिंग) कोलन और सिग्मोइड कोलन में विभाजित किया जाता है। सिग्मोइड कोलन रेक्टम तक जारी रहता है।
जो भोजन हम करते हैं वह पेट और आंत में पचता है। सभी पोषक तत्व छोटी आंतों में अवशोषित हो जाते हैं और जो भोजन पच जाता है और जो आवश्यक नहीं है वह कोलन में पास हो जाता है। जो पानी इस पचे हुये भोजन में रह जाता है वह कोलन में अवशोषित हो जाता है और शेष अपशिष्ट रेक्टम में पास हो जाता है और मलोत्सर्जन के पहले वह यहाँ जमा रहता है।
कोलन कैंसर

जो कैंसर कोलन में प्रारम्भ होता है उसे कोलन कैंसर कहा जाता है। अत्यधिक होने वाला कॉमन प्रकार का कोलन कैंसर अड़ेनोकार्सिनोमा है। इस प्रकार का कैंसर कोलन की सबसे भीतरी लाइनिंग से शुरू होता है जिसे म्यूकोसल परत कहते हैं। कोलन कैंसर म्यूकोसल परत से फैल कर कोलन की अन्य परतों पर असर करता है और उसके बाद यह कोलन के बाहर के भाग में भी फैल जाता है। इस प्रकार के फैलाव को डाइरैक्ट स्प्रेड कहते हैं। यह कोलन के आसपास लिम्फ़ ग्रंथियों में और शरीर के अन्य भागों में लिम्फ़ेटिक चैनलों के माध्यम से फैल जाता है। यह कैंसर रक्त के साथ साथ लीवर और फेफड़ों जैसे शरीर के अन्य भागों में भी फैल जाता है।
ग्लोबोकन डाटा 2018 के अनुसार भारत में 2018 में 27605 कोलन कैंसर के नए मामले सामने आए जो कि सभी प्रकार के कैन्सरों का 2.4% है।
अड़ेनोकार्सिनोमा
विभिन्न प्रकार के कैंसर हैं लेकिन सबसे ज्यादा कॉमन अड़ेनोकार्सिनोमा है जो कोलन कैंसर का लगभग 95% है। अड़ेनोकार्सिनोमा कोलन की भीतरी दीवार पर लगी म्यूकोसा परत की लाइनिंग से उत्पन्न होता है। म्यूकोसा परतों में ग्रंथि जैसी कोशिकाएं होती हैं जहां से यह कैंसर उत्पन्न होता है।
स्क्वेमस कोशिका कार्सिनोमा
इस प्रकार के ट्यूमर कोलन कैंसर में बहुत कम होते हैं लेकिन दिखाई देते हैं। ये स्क्वेमस कोशिकाओं से उत्पन्न होते हैं और आंत्र-दीवार पर मौजूद होते हैं।
लिंफ़ोमस
लिंफ़ोमस वे कैंसर हैं जो लिम्फ़ ग्रंथियों जैसे लिंफेटिक सिस्टम से विकसित होते हैं। लिंफ़ोमस कोलन सहित शरीर के किसी भी भाग में लिंफेटिक ऊतक से उत्पन्न हो सकता है।
कार्सिनोइड ट्यूमर
ये ट्यूमर कभी कभी दिखाई देते हैं जो कोलन की लाइनिंग में मौजूद न्यूरोएंडोक्राइन कोशिकाओं से उत्पन्न होते हैं।
सार्कोमस
सार्कोमस कभी कभी होने वाले कैंसर हैं जो मांस पेशियों, हड्डियों जैसे शरीर के सपोर्टिंग स्ट्रक्चर कोशिकाओं से उत्पन्न होते हैं। कॉमन प्रकार का सार्कोमस कोलन में दिखाई देता है जो कोलन की दीवार पर मौजूद मांस पेशियों से उत्पन्न होता है।
स्क्वेमस कोशिका कार्सिनोमा, लिंफोमस, कार्सिनोइड ट्यूमर और सार्कोमस के लिए उपचार विकल्प अड़ेनोकार्सिनोमा के उपचार से भिन्न होता है।
आयु
वृद्धावस्था में जैसे सभी कैंसर होना लगभग कॉमन होता है वैसे ही कोलन कैंसर भी वृद्ध लोगों के आयुवर्ग के मरीजों में अधिक होता है जिनमें से अधिकांश कैंसर 60 वर्ष से अधिक की आयु के लोगों में होता है।
आनुवांशिक कारक (जेनेटिक)
5% कोलन कैंसर असामान्य जीन के कारण परिवारों पर पास ऑन होते हैं। यदि परिवार के निकट के एक से अधिक रिश्तेदार को किसी भी आयु में कोलन कैंसर होता है अथवा 45 वर्ष से कम आयु में किसी निकट रिश्तेदार को कैंसर होता है तो जेनेटिक लिंक की आशंका की जा सकती है। एक निकट परिवार का सदस्य का अर्थ है प्रथम डिग्री रिश्तेदार जो कि माता-पिता, बच्चा, भाई या बहन हो सकते हैं।
5% कोलन कैंसर जो कि परिवार के दोषपूर्ण आनुवांशिक जीन के कारण होता है उसमें 2 दशाएँ कॉमन होती हैं, एक तो फैमिलियल अड़ेनोमैटस पोलिपोसिस (FAP) और दूसरा आनुवांशिक नॉन-पोलिपोसिस कोलन कैंसर (HNPCC). एफएपी से युवावस्था से ही कोलन में पोलिप्स विकसित हो जाते हैं जो कि भविष्य में कैंसर का रूप ले लेता है। पुष्टिकृत एफ़एपी वाले कैंसर में खतरे को कम करने के लिए कोलन की सर्जरी का सुझाव दिया जाता है।
एचएनपीसीसी एक ऐसी दशा है जो कोलन कैंसर और पेंक्रियाज़, ब्लैडर, गर्भाशय और डिंबाशय के कैंसर से संबन्धित है।
मोटापा और शारीरिक क्रिया
मोटापा भी कोलन कैंसर का जोखिम कारक है। शारीरिक श्रम नहीं करना भी जोखिम को बढ़ाता है।
भोजन
लाल मांस और प्रोसेस मांस वाले भोजन से भी कोलन कैंसर का खतरा बढ़ता है। लाल मांस और प्रोसेस मांस वाले भोजन करने से तात्पर्य है सप्ताह में अधिकतर दिनों में यह भोजन करना है। लाल मांस का सेवन सप्ताह में एक बार या दो बार करने से यह खतरा नहीं होता है। ऐसा भोजन जिसमें फल और सब्जियों की मात्रा अधिक हो, करने से कोलन कैंसर का खतरा कम हो जाता है।
शराब का सेवन
शराब के सेवन से कोलन कैंसर होने का खतरा बढ़ जाता है और यह खतरा सेवन की गई शराब की मात्रा के अनुपात में बढ़ता है।
आंत में सूझन की बीमारी
जिन मरीजों में बहुत पुरानी आंत के सूझन की बीमारी है यथा क्रोहन की बीमारी और अल्सर कोलाइटीज उनमें कोलन कैंसर होने की जोखिम अधिक होती है। यह खतरा आंत के सूझन की बीमारी के निदान से 10-20 वर्षों के बाद बढ़ जाता है।
पेट का रेडिओथेरपी
जिन वयस्कों ने अपनी बाल्यावस्था में कैंसर के लिए पेट की रेडिओथेरपी कारवाई है उनमें वयस्कता प्राप्त करने पर कोलन कैंसर होने का खतरा रहता है।
कोलन कैंसर में विविध प्रकार के लक्षण होते हैं। इनकी सूची नीचे दी गई है।
शौच क्रिया में परिवर्तन
कोलन कैंसर में शौच क्रिया की नियमितता में आनेवाला परिवर्तन एक सामान्य लक्षण है। जिनका वर्णन नहीं किया जा सकता ऐसे पतले दस्त लगना, या कब्ज हो जाना अथवा कभी पतले दस्त लगना या कभी कब्ज हो जाना। यदि ऐसे लक्षण तीन सप्ताह से अधिक बने रहते हैं तो जांच करवाना आवश्यक हो जाता है।
दस्त में खून आना
गुदा से खून निकलना या दस्त में खून निकलना कोलन या रेक्टल कैंसर से संबन्धित लक्षण हो सकते हैं। कई बार दस्त में खून निकलना कैंसर के कारण नहीं भी होता है, इसका कारण पाइल्स होना या कोई और वजह भी हो सकती है लेकिन डॉक्टर को दिखाना या इसकी जांच करवाना आवश्यक होता है।
पेट में दर्द
आंत के कैंसर में पेट में दर्द होना भी एक कारण हो सकता है। फिर भी इस लक्षण के भी कई कारण हो सकते हैं पर यदि यह लक्षण काफी समय तक बना रहता है तो इसके कारण का पता लगाने के लिए टेस्ट करवाने चाहिए।
अन्य लक्षण
अन्य लक्षणों में वजन कम होते रहना, थकान, खून की कमी, पेट का फूल जाना, उल्टियाँ होना आदि हैं जो कोलन कैंसर से संबन्धित हो सकते हैं।
यदि कोलन कैंसर की आशंका है तो सामान्यतया निम्न जांच की जाती है। प्रत्येक मामले में इन सभी जाँचों को करवाने की आवश्यकता नहीं है।
कोलोनोस्कोपी
कोलोनोस्कोपी एक इंडोस्कोपिक जांच है जिसमें एक पतली ट्यूब जिसके एक सिरे पर लाइट और कैमेरा लगा होता है, उसे गुदा के भीतर रेक्टम और कोलन तक घुसाया जाता है। जो डॉक्टर यह टेस्ट करता है वह एक स्क्रीन पर कोलन के भीतर की स्थिति को देख सकता है और यदि कोलन में कोई असामान्यता दिखाई देती है तो वह इसकी पहचान कर लेता है। इस प्रक्रिया के द्वारा सम्पूर्ण कोलन को देखा जा सकता है।
इस प्रक्रिया के लिए अस्पताल में भर्ती होना नहीं पड़ता और इस जांच को दर्द दूर करनेवाली एक हल्की औषधि के तहत किया जाता है ताकि किसी प्रकार का दर्द न हो। यदि डॉक्टर को कोई असामान्यता का पता लगता है तो ऊतक का एक नमूना ले कर टेस्ट (बायोप्सी) के लिए भेजा जा सकता है।
कभी कभी पोलिप्स जैसे असामान्य भाग को भी इस प्रक्रिया के तहत सम्पूर्णतया दूर किया जाता है। कोलोनोस्कोपी के एक दिन पहले कोलन और रेक्टम को खाली करने के लिए मरीज को दवाई दी जाती है।

लचीली सिग्मोइडोस्कोपी
इस टेस्ट में कोलोनोस्कोपी जैसी एक बहुत ही छोटी ट्यूब का प्रयोग किया जाता है जिसका प्रयोग कोलन और रेक्टम के सबसे निचले भाग की जांच के लिए ही किया जाता है। इस जांच के लिए भी अस्पताल में भर्ती नहीं होना पड़ता और सामान्यतया किसी दर्द दूर करनेवाली औषध की आवश्यकता नहीं होती। रेक्टम और निचले कोलन को खाली करने के लिए एनीमा दिया जाता है।
वर्चुअल कोलोनोस्कोपी अथवा सीटी कोलोनोग्राफी
इस टेस्ट में सीटी स्कैन की सहायता से कोलन के भीतर की स्थिति को देखा जाता है। कोलन को साफ करने के लिए मरीज को एक दिन पहले दवाई दी जाती है और स्कैन के पहले मरीज को कुछ दिन एक विशिष्ट भोजन करने की सलाह दी जाती है। कोलन के विस्तृत चित्र को प्राप्त करने के लिए सीटी स्कैन किया जाता है। कोलन में यदि कोई भी असामान्यता है तो उसे देखा जा सकता है। इस टेस्ट की खामी यह है कि बायोप्सी नहीं की जा सकती और बायोप्सी करने के लिए फिर से कोलोनोस्कोपी करनी होती है।
सीटी स्कैन
एक बार कोलोनोस्कोपी और बायोप्सी से कोलन कैंसर का निदान कर लिया जाता है उसके बाद कैंसर के स्टेज का पता लगाने के लिए छाती, पेट और और पेल्विस का भिन्न विस्तृत सीटी स्कैन किया जाता है। यह स्कैन कैंसर के मूल स्थान से शरीर के अन्य भागों में इसके फैलने की जानकारी प्राप्त करने के लिए किया जाता है।
पीईटी-सीटी स्कैन
पीईटी-सीटी स्कैन एक सीटी स्कैन के साथ मिलाजुला स्कैन है। इसमें स्कैन के पहले नस में विशिष्ट रेडियोएक्टिव डाय को इंजेक्ट किया जाता है। यह विशिष्ट डाय कुछ परिस्थितियों में सामान्य सीटी स्कैन की तुलना में कैंसर की बेहतर जांच करती है।
कोलन कैंसर में रूटीन स्टेज जानने के लिए पीईटी-सीटी स्कैन का सुझाव नहीं दिया जाता लेकिन तब इसका सुझाव दिया जाता है जब लीवर या अन्य अंगों की सर्जरी की जानी हो अथवा जब स्टैंडर्ड सीटी स्कैन कैंसर होने को स्पष्ट रूप से निर्धारित नहीं कर सका हो।
एमआरआई स्कैन
एमआरआई स्कैन का प्रयोग कोलन कैंसर के निदान या इसके स्टेज का पता लगाने के लिए रूटीन रूप में नहीं किया जाता है। इसका प्रयोग तब ही किया जाता है जब लीवर में कैंसर है या नहीं उसे स्पष्टरूप से जाना नहीं जाता है अथवा तब जब लीवर सर्जरी पर विचार किया जा रहा हो।
कैंसर के स्टेज के बारे में जानने के बाद डॉक्टर सबसे उपयुक्त उपचार पर निर्णय लेते हैं। कोलन कैंसर का स्टेज टीएनएम स्टेजिंग सिस्टम या नंबर सिस्टम पर आधारित होता है।
उपर्युक्त में से किसी एक सिस्टम पर कोलन में ट्यूमर की मात्रा, इसके कोलन और लिम्फ़ ग्रंथियों में फैलाव, शरीर के अन्य भागों में कैंसर के फैलाव के आधार पर आधारित स्टेज तय किया जाता है।
टीएनएम से तात्पर्य है ट्यूमर, ग्रंथि और मेटास्टेसेस। T का मतलब है ट्यूमर और कोलन कैंसर में कोलन की दीवार में यह कितना गहरा फैला हुआ है यह दर्शाता है। N से तात्पर्य है ग्रंथियां और कोलन के आसपास की लिम्फ़ ग्रंथियों में इसके फैलाव को दर्शाता है। M का मतलब है मेटास्टेसेस और शरीर के दूसरे भागों में कैंसर फैलने को दर्शाता है।
नंबर स्टेजिंग सिस्टम
कैंसर के टीएनएम स्टेज पर आधारित कोलन कैंसर को निम्नानुसार 1 से 4 स्टेजों में विभाजित किया जाता है। कोलन कैंसर का अन्य वर्गीकरण ड्यूक का स्टेजिंग है। ड्यूक का स्टेजिंग ए से डी है।
स्टेज 1
स्टेज 1 में, कैंसर कोलन तक ही सीमित होता है और इसमें कोलन के सुब्म्युकोसा और मस्क्यूलरिस परतें जैसे भाग भी शामिल हैं। इसमें लिम्फ़ ग्रंथियां शामिल नहीं हैं।
स्टेज 2
स्टेज 2 में, लिम्फ़ ग्रंथियों को छोड़ कर कोलन के बाहरी भाग और आसपास के अंगों में कैंसर होता है।
स्टेज 3
स्टेज 3 कैंसर में, कोलन की किसी भी परत में ट्यूमर हो सकता है लेकिन इसमें निश्चित रूप से लिम्फ़ ग्रंथियां भी शामिल होती हैं।
स्टेज 4
स्टेज 4 में कैंसर शरीर के दूसरे भागों जैसे लीवर, फेफड़े आदि में फैल जाता है।
कोलन कैंसर के उपचार का वर्णन
कोलन कैंसर का उपचार निदान करने पर जो स्टेज आया हो उस पर निर्भर करता है। कोलन कैंसर का स्टेजिंग प्रोसेस कैंसर को दो भागों में विभाजित करता है :- नॉन-मेटास्टैटिक जहां यह बीमारी कोलन के एक भाग और लिम्फ़ ग्रंथियों तक सीमित होती है और इसमें शरीर के अन्य भागों में कैंसर फैलने का कोई प्रमाण नहीं मिलता और मेटास्टैटिक कैंसर जहां कैंसर अपने मूल स्थान से शरीर के अन्य भागों में फैल जाता है।
कैंसर चाहे मेटास्टैटिक हो या नॉन-मेटास्टैटिक इसके निदान के दौरान मौजूद लक्षणों पर उपचार निर्भर करता है।
ज़्यादातर जिस कोलन कैंसर का फैलाव शरीर के अन्य भागों में नहीं हुआ है उसका उपचार सर्जिकल रिसेक्शन से किया जाता है जिसमें कोलन के कैंसर वाले भाग और आसपास की लिम्फ़ ग्रंथियों को बाहर निकाल दिया जाता है। सर्जरी के बारे में विस्तृत जानकारी नीचे दी गई है। सर्जरी के बाद सर्जरी से आए पैथोलोजिकल परिणामों पर आधारित कीमोथेरपी की सलाह दी जाती है। इस सेटिंग में जो कीमोथेरपी दी जाती है उसे एड्जुवंट कीमोथेरपी कहा जाता है जिसका उद्देश्य रोग को दूर करने की संभावनाओं को बढ़ाना है। कुछ मामलों में एड्जुवंट रेडिओथेरपी पर विचार किया जाता है लेकिन यह बहुत ही कॉमन नहीं है।
मेटास्टैटिक कैंसर वाले मरीजों में कीमोथेरेपी को सामान्यतया उपचार की प्रथम पसंद माना जाता है। कीमोथेरेपी अकेले या बायोलीजिकल एजेन्टों के साथ साथ दी जा सकती है, जिसके बारे में विस्तारपूर्वक नीचे चर्चा की गई है।
मेटास्टैटिक बीमारी वाले ऐसे मरीजों में जिनके कोलन में कोई अटकाव या छिद्र वाले लक्षण दिखाई देते हों उनके लिए पहले सर्जिकल रिसेक्शन किया जाता है और बाद में कीमोथेरपी दी जाती है। उन मरीजों में जिनमें सीमित मेटास्टैटिक बीमारी है जो की केवल लीवर या फेफड़ों के भागों तक ही है उनके लिए कोलन और मेटास्टैटिक स्थानों में कैंसर को दूर करने के लिए सर्जरी की जाती है।
कोलन कैंसर का उपचार सर्जरी, कीमोथेरपी और कभी कभी रेडिओथेरपी से होता है।
सर्जरी
कोलन कैंसर के लिए सर्जरी मुख्य इलाज का विकल्प है। केवल कोलन और लिम्फ़ ग्रंथियों में होनेवाले कोलन कैंसर में मरीज की बीमारी के उपचार के लिए सर्जरी से कोलन का भाग और उसके आसपास की सभी लिम्फ़ ग्रंथियों को काट दिया जाता है। लिम्फ़ ग्रंथियों को बाहर निकालने को लिम्फ़ नोड़ डिस्सेक्शन कहते हैं और बेहतर परिणाम प्राप्त करने के लिए कम से कम 12 ग्रंथियों को काटा जाता है।
जो सर्जरी की जाती है वह कोलन में ट्यूमर की स्थिति पर निर्भर करता है।
कोलन की दाहिनी ओर काएकुम अथवा आरोही (एस्सेंडिंग) कोलन पर मौजूद ट्यूमर के लिए कोलन के उस भाग के चारों ओर लिम्फ़ ग्रंथियों को काटने के लिए राइट हेमीकोलेक्टोमी की जाती है। इसमें कोलन का दाहिना भाग, अपेंडिक्स, काएकुम और तिरछे (ट्रांसवर्स) कोलन तक के भाग काट दिये जाते हैं। यकृत के मोड़ (hepatic flexure) में मौजूद कैंसर के लिए एक विस्तारित राइट हेमीकोलेक्टोमी की जाती है। इसमें ट्रांसवर्स कोलन के एक भाग को काट दिया जाता है।
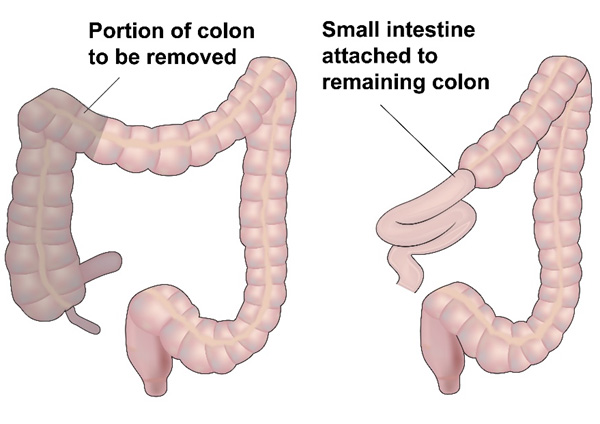
ट्रांसवर्स कोलन में मौजूद ट्यूमरों को एक्स्टेंडेड राइट या लेफ्ट हेमीकोलेक्टोमी से हटा दिया जाता है जो कि ट्रांसवर्स कोलन में ट्यूमर कहाँ स्थित है उस पर निर्भर करता है। कभी कभी ट्रांसवर्स कोलेक्टोमी की जाती है।
अवरोही कोलन में ट्यूमर का उपचार लेफ्ट हेमीकोलेक्टोमी के द्वारा किया जाता है और सिग्मोइड कोलन में ट्यूमर का इलाज सिग्मोइड कोलेक्टोमी से किया जाता है। लेफ्ट हेमीकोलेक्टोमी में ट्रांसवर्स कोलन, प्लीहा संबंधी फ्लेक्सचर और अवरोही कोलन तथा सिग्मोइड कोलन का एक भाग हटा दिया जाता है।
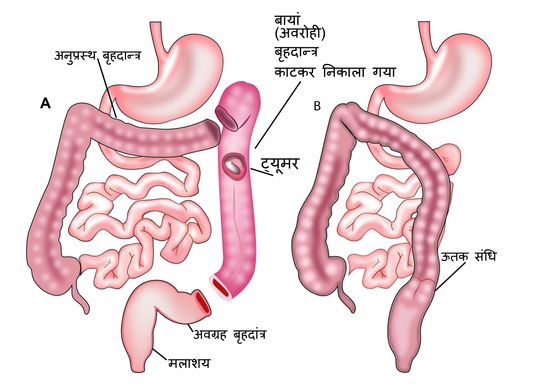
सिग्मोइड कोलन में ट्यूमर को हटाने के लिए सिग्मोइड कोलेक्टोमी की जाती है।
उपर्युक्त सर्जरी एक खुली पद्धति द्वारा की जाती है जहां पेट पर चीरा मारा जाता है अथवा लैपरोस्कोपिक पद्धति के माध्यम से की जाती है। जब किसी अनुभवी सर्जन द्वारा लैपरोस्कोपिक सर्जरी की जाती है तब इसमें सर्जरी के बाद त्वरित स्वास्थ्य लाभ मिलता है। सभी सर्जरियाँ सामान्यतया जनरल एनेस्थेसीया के तहत की जाती हैं।
रोगग्रस्त कोलन को हटाने के बाद कोलन के शेष सिरों को एक साथ जोड़ दिया जाता है, इसे एनस्टोमोसिस कहा जाता है। कभी कभी आंत के घांव को भरने के लिए एनस्टोमोसिस को कुछ समय के बाद किया जाता है और ओस्टोमी किया जाता है। इसमें काटी गई आंत के सिरे को पेट पर ओपनिंग के रूप में लाया जाता है। ओस्टोमी से एक बैग लगाया जाता है जिसमें मल और प्रवाही एकत्रित होते हैं। यह ओस्टोमी एक कोलोस्टोमी होती है यदि कोलन को बाहर निकाल दिया जाता है अथवा इलिओस्टोमी होती है यदि छोटी आंत के सिरे को बाहर निकाल दिया जाता है। बाद में इस प्रक्रिया को उलटा भी सकते हैं।
प्रारम्भिक कोलन कैंसर के लिए सर्जरी
बहुत ही प्रारम्भिक कोलन कैंसर में जब ट्यूमर कोलन की सबसे अंदर की परत तक ही सीमित होता है तब लोकल रिसेक्शन अथवा इंडोस्कोपिक रिसेक्शन किया जा सकता है। यहाँ कोलन में कोलोनोस्कोपी घुसाई जाती है और सामान्य कोलन के मार्जिन के साथ ट्यूमर को देख कर काटा जाता है। और इसके बाद इसका रिव्यू पैथोलोजिस्ट के द्वारा किया जाता है। यदि रिसेक्शन पूर्ण हो जाता है तो आगे कोई उपचार आवश्यक नहीं है। फिर भी यदि रिसेक्शन अपूर्ण होता है या कोलन की एकदम भीतरी परतों में कुछ दिखाई देता है तो ऊपर वर्णन किए अनुसार स्टैंडर्ड कोलेक्टोमी करना जरूरी होता है।
फॉलो अप
कोलन कैंसर के रोग निवारक उपचार जिसमें सर्जरी और बीमारी के स्टेज पर आधारित संभवतः कीमोथेरपी शामिल है, के बाद मरीज को आउट पेशेंट क्लीनिक में नियमितरूप से बारीकी से मॉनिटर किया जाना चाहिए। यह फॉलो अप पाँच वर्षों की अवधि तक किया जाना चाहिए और बीच बीच में कोलोनोस्कोपी और स्कैन किए जाने चाहिए। इस प्रोसेस से कैंसर के पुनः होने की संभावना की जांच समय रहते करने में मदद मिलती है और तुरंत कारगर उपचार किया जा सकता है।
मेटास्टैटिक बीमारी में सर्जरी
मेटास्टैटिक बीमारी में कोलन को विशेष रूप से उस समय सर्जिकल तरीके से दूर करने की नौबत आती है जब कोलन में हजम हुये भोजन के मार्ग में कोई अवरोध हो। यहाँ या तो सर्जरी के बाद गठानों (अनस्टोमोसिस) का निर्माण हो जाता है या सामान्यरूप से कोलोस्टोमी की जाती है।
कोलन कैंसर शरीर के अन्य भागों में फैल जाता है, सामान्यरूप से अन्य भागों के अलावा लिवर और फेफड़ों में फैल जाता है। सामान्यतया जब कैंसर शरीर के दूसरे भागों में फैलता है तो रोग निवारक सर्जरी करना उचित नहीं माना जाता। फिर भी कुछ कोलन कैंसरों में जहां लिवर या फेफड़ों में बीमारी सीमित हो तो कैंसर को पूरी तरह से दूर करने के लिए सर्जरी की जाती है। इसमें लिवर या फेफड़े के जिस भाग में कैंसर हो उसे दूर किया जाता है। सर्जरी में कई पहलुओं पर ध्यान दिया जाता है जैसे की मरीज की जनरल फ़िटनेस, बीमारी कितनी बड़ी है, संबन्धित अंग किस तरह से कार्य कर रहा है और पहले की गई कीमोथेरपी का रिसपोन्स कैसा रहा और सर्जिकल निपुणता।
कोलन कैंसर के लिए कीमोथेरपी उपचार के लिए एक महतवपूर्ण घटक है। इस दशा में कीमोथेरपी कई सेटिंग्स में दी जाती है।
एड्जुवंट कीमोथेरपी
एड्जुवंट कीमोथेरपी कैंसर को सर्जरी से हटाने के बाद मरीजों को दी जाती है। एड्जुवंट कीमोथेरपी का उद्देश्य क्यूरेटिव रिसेक्शन के बाद कैंसर के पुनः होने के खतरे को कम करना है। कीमोथेरपी स्टेज 3 के मरीजों को निश्चित रूप से दी जाती है और स्टेज 2 के कुछ मरीजों को भी। कीमोथेरपी के फ़ायदे और नुकसान के लिए कैंसर के डॉक्टर से चर्चा की जानी चाहिए। इसमें प्रयुक्त औषध सामान्यतया फ्लुरोरेसिल, केपेसिटेबिन और ओकसालिप्लेटिन हैं। जब ओक्सालिप्लेटिन का प्रयोग किया जाता है तब इसके साथ साथ फ्लुरोरेसिल अथवा केपेसिटेबिन को भी दिया जाता है। इस उपचार की अवधि 3-6 माह होती है और यह दो या तीन सप्ताह में एक बार दी जाती है जो कि चुनी गई औषध पर निर्भर करता है।
पेल्लिएटिव कीमोथेरपी
जब कैंसर स्टेज 4 में होता है तो पेल्लिएटिव कीमोथेरपी दी जातीहै। कीमोथेरपी का उद्देश्य कैंसर और इसके प्रभाव को कम करना है तथा जीवन की रक्षा करना है।
स्टेज 4 कोलन कैंसर के लिए प्रयुक्त कीमोथेरपी औषध में फ्लुरोरेसिल, कैपेसिटेबिन, ओक्सालिप्लेटिन और इरिनोटेकन होती है। ओक्सालिप्लेटिन फ्लुरोरेसिल (फॉलफॉक्स) अथवा केपेसिटेबिन (क्सेलोक्स) के साथ साथ दी । इसी के समान इरिनोटेकन फ्लुरोरेसिल (फोलफिरी) अथवा केपेसिटेबिन(क्सेलीरी) के साथ साथ दी जाती है। ये मिश्रण रेजीमेंस दो या तीन सप्ताह में एक बार दिया जाता है जो कि चुने गए रेजीमेन पर निर्भर करता है। कीमोथेरपी रेजीमेन एक अतिरिक्त औषध एंटीयंजिओजेनिक एजेंट या एंटी ईजीएफ़आर एंटीबोडीज़ के साथ साथ दिया जाता है जिनके बारे में विस्तारपूर्वक सूची नीचे दी गई है।
पल्लिएटिव कीमोथेरपी की अवधि एक ड्रग या मिश्रण के साथ 3 से 6 माह होती है। उस विशिष्ट रेजीमेन की कुल अवधि उस उपचार के दौरान कैंसर के रिसपोन्स और मरीज की सहनशक्ति पर पर निर्भर करती है।
उपचार के एक रेजीमेन को पूरा करने के बाद पहली कीमोथेरपी के बाद या कुछ समय के बाद दूसरी कीमोथेरपी दी जाती है जो कि उस समय कैंसर की दशा पर निर्भर करता है।
मेटास्टैटिक बीमारी के रिसेक्शन के पहले कीमोथेरपी
स्टेज 4 कैंसर के कुछ मरीजों में बीमारी केवल लिवर तक ही सीमित रहती है जिसमें सर्जिकल रिसेक्शन किया जाता है। इस प्रकार के सेटिंग में कीमोथेरपी लिवर रिसेक्शन के पहले लगभग तीन महीनों के लिए दी जाती है ताकि बीमारी पर अच्छी तरह से नियंत्रण किया जा सके। यह कीमोथेरपी सर्जरी के बाद पुनः शुरू की जानी चाहिए और कुल छह महीनों के लिए जारी रखी जानी चाहिए।
एंटी ईजीएफ़आर एंटीबोडीज
एंटी ईजीएफ़आर वे औषध हैं जो कैंसर कोशिका पर मौजूद ईजीएफ़आर रिसेप्टर पर निशाना साधते हैं। यह कोशिकाओं को बढने से रोकता है। इसमें दो औषधियों का प्रयोग होता है: सेटुक्सिमेब और पैनीटूमुमब। ये अकेले या कीमोथेरपी के साथ साथ दी जाती है। कोलन कैंसर के सभी मरीजों को इससे लाभ नहीं होता। बायोप्सी के समय एक विशिष्ट टेस्ट (RAS testing) किया जाता है यह पता लगाने के लिए कि क्या ट्यूमर में केआरएएस अथवा एनआरएएस म्यूटेशन मौजूद है। यदि है तो ये ड्रग देना ठीक नहीं रहेगा। फिर भी यदि केआरएएस या एनआरएएस म्यूटेशन मौजूद नहीं है (केआरएएस वाइल्ड टाइप) तो ये ड्रग लाभदायी होंगी। सेटुक्सिमेब और पेनीटुमुमेब दोनों नसों में दी जाती हैं और सामान्यतया सहन की जा सकती हैं। इन औषधों का सामान्य साइड इफेक्ट त्वचा पर लाल चकते (रैश) होना, दस्त लगना, मुंह में छाले आना और थकान हैं।
एंटी एंजिओजेनिक एजेंट्स
एंजिओजेनेसिस नयी ब्लड नसों का पैदा होना और इनमें वृद्धि होना है। कैंसर में नई नसें पैदा हो जाती हैं और इनका बढ़ना जारी रहता है। एंटी एंजिओजेनिक ड्रग नयी ब्लड नसों को बढने से रोकता है और इससे कैंसर का बढ़ना भी रुक जाता है। इसके लिए उपलब्ध ड्रग हैं: बेवासिजुमब (एवस्टीन), एफलिबेरसेप्ट(जल्ट्रेप) और रिगोरेफ़ेनिब (स्टीवर्गा)। ये ड्रग अकेले या कीमोथेरपी के साथ साथ दी जा सकती हैं। ये स्टेज 4 के कोलन कैंसर के सभी मरीजों के लिए उपयुक्त होती हैं और इनके लिए किसी विशेष टेस्टिंग की आवश्यकता नहीं होती।





