లివర్ క్యాన్సర్
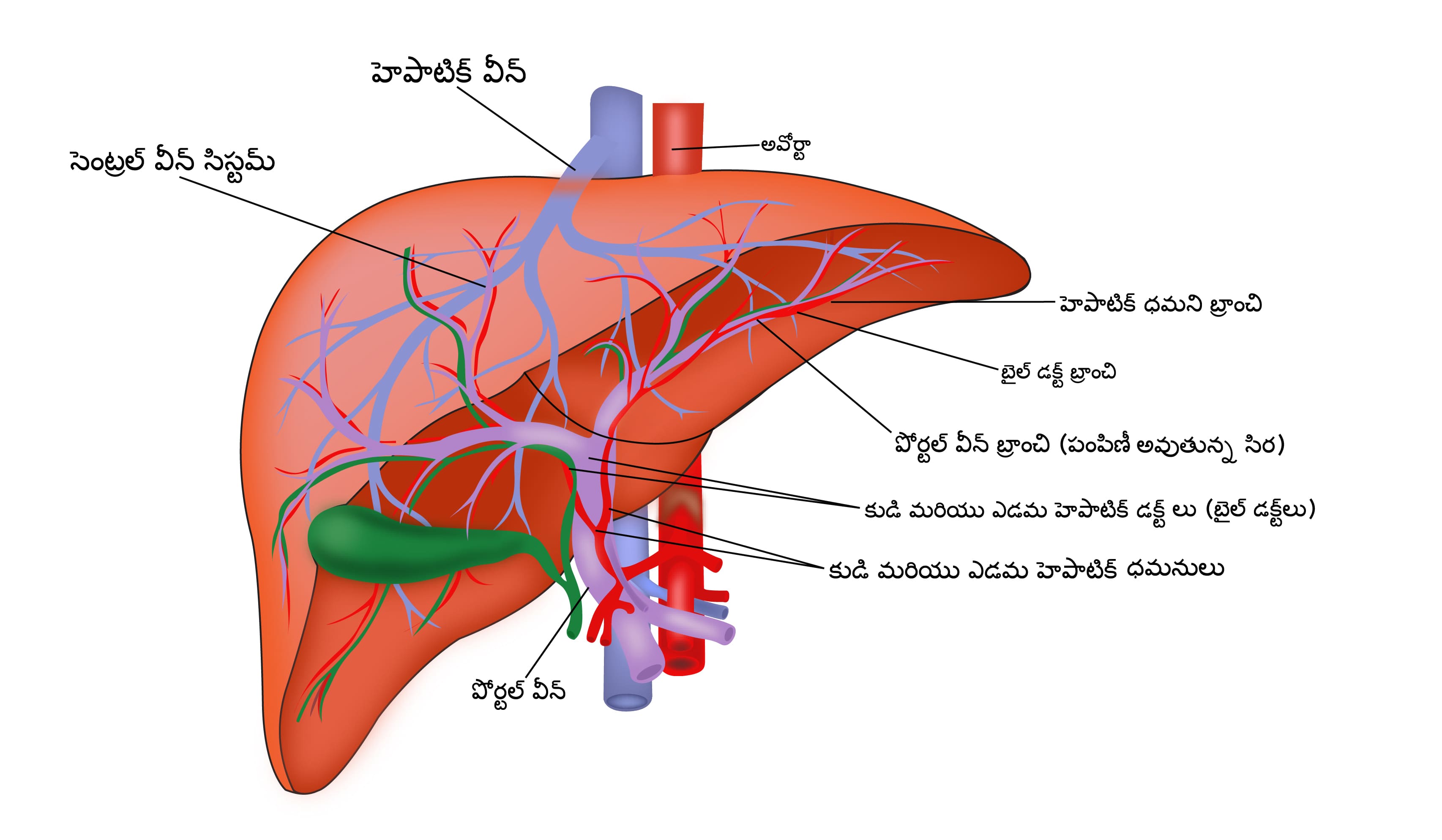
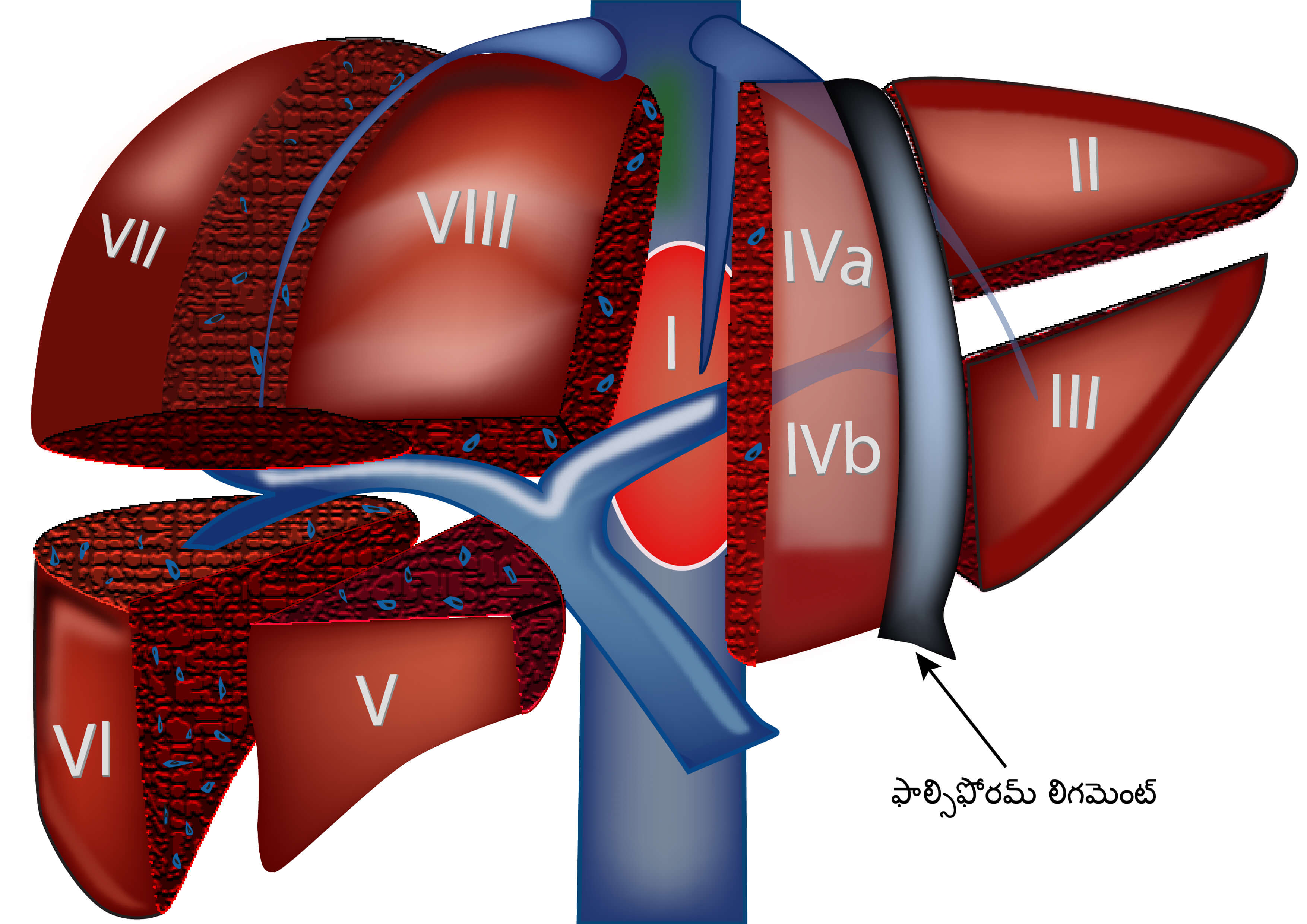
లివర్ శరీరంలో అతిపెద్ద అవయవం, ఇది పొత్తి కడుపు కుడి వైపున ఉంటుంది. లివర్ రెండు లోబ్స్తో తయారవుతుంది, కుడి మరియు ఎడమ లోబ్లు ఫాల్సిఫార్మ్ లిగమెంట్ ద్వారా విభజించబడతాయి. లివర్ 1 నుండి 8 వరకు 8 విభాగాలుగా విభజించబడింది. లివర్, కాప్స్యూల్ అని పిలువబడే మందపాటి పొరతో కప్పబడి ఉంటుంది.
శరీరానికి అవసరమైన ప్రోటీన్ల తయారీతో సహా లివర్ కి శరీరంలో అనేక విధులు ఉన్నాయి. ఇది జీర్ణమైన ఆహారాన్ని క్రొవ్వులు మరియు గ్లైకోజెన్గా మార్చడానికీ అలాగే శరీరంలో నిల్వ చేయడానికీ సహాయపడుతుంది. శరీరానికి అవసరమైనప్పుడు ఈ ఆహారాలను తిరిగి గ్లూకోజ్గా మార్చడానికి ఇది సహాయపడుతుంది. ఇది ఆహారం జీర్ణం చేసే పిత్త రసాన్ని ఉత్పత్తి చేయడానికి సహాయపడుతుంది.
కాలేయ కేన్సర్ లేదా హెపటోసెల్యులర్ కేన్సర్ అంటే ఏమిటి
లివర్ లో ప్రారంభమైన కేన్సర్ కాలేయ కేన్సర్. దీనిని హెపటోసెల్యులర్ కార్సినోమా అని కూడా అంటారు. ఇది లివర్ లోని ప్రధాన కణాలైన హెపటోసైట్ల నుండి అభివృద్ధి చెందుతుంది. శరీరంలోని ఇతర భాగాలలో ప్రారంభమైన అనేక క్యాన్సర్లు లివర్ కి సోకుతాయి, వీటిని సెకండరీ కాలేయ కేన్సర్ అని పిలుస్తారు.
లివర్ లో లింఫోమాస్, సార్కోమాస్, హెపాటోబ్లాస్టోమాస్, న్యూరోఎండోక్రిన్ ట్యూమర్ల వంటి ఇతర క్యాన్సర్లు వస్తాయి. కానీ అవి హెపటోసెల్యులర్ కార్సినోమా కేన్సర్లు కావు.
ఈ అంశం లివర్ లో ప్రారంభమయ్యే ప్రధానమైన కాలేయ క్యాన్సర్ల గురించి వివరిస్తుంది.
లివర్ కేన్సర్ అభివృద్ధికి దారితీసే అనేక ప్రమాద కారకాలు ఉన్నాయి. ఇవి
సిర్రోసిస్
సిర్రోసిస్ అనేది లివర్ వ్యాధి, ఈ వ్యాధిలో లివర్ మీద గీతలు పడతాయి. ఇది లివర్ పరిమాణం తగ్గడానికీ, లివర్ నిర్మాణం మార్పుకీ దారితీస్తుంది. ఇది లివర్ ని సరిగా పని చేయనీయదు. ఎక్కువగా ఆల్కహాల్ తీసుకోవడం, హెపటైటిస్ B లేదా C లేదా ప్రైమరీ బైలియరీ సిరోసిస్ లేదా హెమోక్రోమాటోసిస్ వంటి ఇతర పరిస్థితుల వల్ల కలిగే అంటువ్యాధులు సిర్రోసిస్ రావడానికి దారితీస్తాయి.
ఆల్కహాల్
అధికంగా ఆల్కహాల్ తీసుకోవడం సిర్రోసిస్ పెరుగుదలకి దారితీస్తుంది, ఇది లివర్ కేన్సర్ పెరగడానికి దారితీస్తుంది.
నాన్ ఆల్కహాలిక్ ఫ్యాటీ లివర్ డిసీజ్ (NAFLD)
ఇది లివర్ లో క్రొవ్వు అధికంగా పేరుకుపోవడం వల్ల సిరోసిస్కు దారితీస్తుంది, ఇది లివర్ కేన్సర్ పెరుగుదలకి దారితీస్తుంది. డయాబెటిస్, స్థూలకాయం ఉన్న రోగులలో ఈ పరిస్థితి ఎక్కువగా కనిపిస్తుంది.
ధూమపానం
హెపాటోసెల్యులర్ కార్సినోమాని పెరిగేలా చేయడానికి ధూమపానం ఒక స్వతంత్ర ప్రమాద కారకం. పైన పేర్కొన్న ప్రమాద కారకాలతో పాటు ధూమపానం ప్రమాదాన్ని మరింత పెంచుతుంది.
ఇతర కారణాలు
హెపటోసెల్యులర్ కేన్సర్కు గల ఇతర కారణాల్లో ఔషధాల వల్ల రోగనిరోధక శక్తి తగ్గడం లేదా HIV/AIDS వంటి అంటువ్యాధులు, లివర్ కేన్సర్ ఎక్కువగా ఉన్న కుటుంబ చరిత్ర కూడా ఉన్నాయి.
బూజు (ఫంగస్) పట్టిన వేరుశెనగ, మొక్కజొన్న, గోధుమ, బియ్యంలో ఉండే అఫ్లాటాక్సిన్ అనే విషం లివర్ కేన్సర్కు ప్రమాద కారకం. అదేవిధంగా బెంజీన్ రసాయనాలు కూడా ప్రమాద కారకాలు. వక్క నమలడం కూడా ప్రమాద కారకంగా పరిగణించబడుతుంది.
లివర్ కేన్సర్ చిన్నగా ఉన్నప్పుడు ఎటువంటి లక్షణాలనూ ఉత్పన్నం చేయదు. కనిపించే లక్షణాల్లో అలసట, బరువు తగ్గడం, నీళ్ల విరేచనాలు, ఆకలి తగ్గడం, జ్వరం వంటివి ఉన్నాయి. సాధారణంగా పొత్తికడుపులో ఉండే మాస్ (ద్రవ్యరాశి) బాగా ముదిరిన కేన్సర్ను సూచిస్తుంది.
గతంలో హెపటైటిస్ బి, సి, సిర్రోసిస్, ఇతర లివర్ పరిస్థితులతో లివర్ వ్యాధి ఉన్న రోగులలో లివర్ కేన్సర్ కనిపిస్తుంది. ఈ పరిస్థితులతో ఉన్న రోగులలో లివర్ కేన్సర్ వచ్చినపుడు, ఈ పరిస్థితులకు సంబంధించిన లక్షణాలు మరింత తీవ్రతరమవుతాయి. ఇవి కామెర్లు (కళ్లు, చర్మం, పసుపు రంగులోకి మారడం), రక్తస్రావం, పొత్తికడుపు లోపల ఫ్లూయిడ్ పెరగడం (అసిటెస్, జలోదరం) వంటివి కావచ్చు.
లివర్ కేన్సర్ నిర్ధారణకు ఈ క్రింది పరిశోధనలు జరుగుతాయి
రక్త పరీక్షలు
లివర్ కేన్సర్ నిర్ధారణలో సహాయపడడానికీ, ఏ చికిత్స చేయాలా అనే విషయంలో అత్యుత్తమ ఎంపికకు సంబంధించి నిర్ణయాలు తీసుకోవడానికీ అనేక రకాల రక్త పరీక్షలు చేయబడతాయి.
ఈ రక్త పరీక్షల్లో ఇవి కూడా ఉంటాయి.
లివర్ కేన్సర్ రోగుల రక్తంలో AFP లేదా ఆల్ఫా ఫెటోప్రొటీన్ ప్రోటీన్ కనుగొనబడుతుంది. రోగ నిర్ధారణలో రక్తంలో AFP పెరిగి ఉండడం సహాయపడుతుంది. కొన్ని లివర్ కేన్సర్లు AFP ని ఉత్పన్నం చేయవు, అందువల్ల అన్ని లివర్ కేన్సర్లలోనూ AFP స్థాయి పెరగదు.
లివర్ కేన్సర్ పెరగడానికి ప్రమాద కారకాలుగా ఉన్న హెపటైటిస్ బి హెపటైటిస్ సి పరీక్షలు కూడా చేయబడతాయి, ఎందుకంటే అవి లేవనీ లేదా ఈ కారణంగా రాలేదనీ నిర్ధారించుకోవడానికీ ఈ పరీక్షలు చేయాలి.
ఇతర సాధారణ రక్త పరీక్షలలో లివర్ పనితీరు (LFT), కిడ్నీ ఫంక్షన్, CBC పరీక్షలు ఉన్నాయి.
అల్ట్రాసౌండ్ అబ్డోమిన్
అల్ట్రాసౌండ్ అబ్డోమిన్ సాధారణంగా లక్షణాలను గమనించడం కోసం చేసే మొదటి స్కాన్. స్కాన్ లివర్ లో ఉన్న అసాధారణత (అబ్నార్మాలిటీ) ని చూపించగలదు, ఇది కేన్సర్ ఉందనే అనుమానాన్ని పెంచుతుంది. ఈ పరీక్ష అసాధారణతను చూపిస్తే మరిన్ని స్కాన్లు చేయాల్సి ఉంటుంది.
CT స్కాన్
లివర్ CT స్కాన్ లివర్ కేన్సర్ లేదా హెపాటోసెల్యులర్ కార్సినోమాను నిర్ధారించడానికి ఉపయోగించే ప్రధాన పరీక్షలలో ఒకటి. ఈ లివర్ CT స్కాన్ ఇతర కారణాల వల్ల చేసే CT స్కాన్కు భిన్నంగా ఉంటుంది. ఒకవేళ ప్రైమరీ లివర్ కేన్సర్ అని అనుమానం ఉంటే, అనుమానిత ప్రాంతాన్ని ఖచ్చితంగా స్కాన్ చేయడానికి ట్రిపుల్ ఫేజ్ CT స్కాన్ అవసరం. ట్రిపుల్ ఫేజ్ స్కాన్ తీయడానికి కాంట్రాస్ట్ మెటీరియల్ ఇంజెక్ట్ చేయడం సాధ్యం కాని రోగులకు MRI స్కాన్ చేయబడుతుంది.
MRI స్కాన్
ప్రైమరీ లివర్ కేన్సర్ నిర్ధారణలో CT స్కాన్ చేయడం ఎంత మంచిదో పొత్తికడుపుకి MRI స్కాన్ చేయడం అంత మంచిది. కొన్ని సందర్భాల్లో, రోగ నిర్ధారణ చేయడానికి MRI మరియు CT స్కాన్లు రెండూ అవసరమే.
PET స్కాన్ లేదా PET-CT స్కాన్
ప్రైమరీ లివర్ కేన్సర్లో PET స్కానింగ్ ప్రయోజనం పరిమితం ఎందుకంటే లివర్ కేన్సర్ను తీసుకోవడంలో ఇది మరీ సున్నితమైనది కాదు. అందువల్ల, ప్రైమరీ లివర్ కేన్సర్ ఉందని నిర్ధారణ చేయడానికి గానీ లేదా దశ నిర్ధారణ చేయడానికి ఈ రకమైన స్కాన్ మామూలుగా సిఫారసు చేయబడదు.
లివర్ కేన్సర్ నిర్ధారణ అయిన తర్వాత, అది ఏ దశలో ఉందో నిర్ధారించడం జరుగుతుంది. కేన్సర్ ఎక్కడ నుంచి మొదలైందో, అక్కడ నుంచి శరీరంలోని ఇతర భాగాలకు వ్యాప్తి చెందిందేమో చూడడానికి ఇది ఒక ప్రక్రియ.
స్టేజింగ్ పూర్తి చేయడానికి ఈ క్రింది పరీక్షలు చేస్తారు.
బోన్ స్కాన్
బోన్ స్కాన్ అనేది ఎముకలలో కేన్సర్ వ్యాప్తిని చూసే ప్రత్యేక స్కాన్. ప్రైమరీ లివర్ కేన్సర్ లో, ఎముకలలో కేన్సర్ వ్యాప్తి చెందే ప్రమాదం ఉంది, అందువల్ల స్టేజింగ్ ప్రక్రియను పూర్తి చేయడానికి బోన్ స్కాన్ ని పరిగణించడం జరుగుతుంది.
బయాప్సీ
లివర్ కేన్సర్ నిర్ధారణను నిర్ధారించడానికి లివర్ లోని మాస్ (ద్రవ్యరాశి) బయాప్సీ కొన్నిసార్లు అవసరం. సాధారణంగా, ట్రిపుల్ ఫేజ్ CT లేదా MRI స్కాన్ ఫలితాలు ప్రైమరీ లివర్ కేన్సర్కు అనుగుణంగా ఉంటేనూ మరియు AFP పెంచబడితేనూ, అపుడు ఒక ఖచ్చితమైన చికిత్సా ఎంపిక ఇవ్వడానికి ముందు బయాప్సీ సాధారణంగా అవసరం లేదు. అయినప్పటికీ, ఒక స్కాన్ ఆధారంగా చేసే రోగ నిర్ధారణ సందేహాస్పదంగా ఉన్నప్పుడు బయాప్సీ సిఫార్సు చేయబడుతుంది.
కేన్సర్కు TNM స్టేజింగ్ సిస్టమ్ లేదా నెంబర్ స్టేజింగ్ సిస్టమ్ ఆధారంగా ఒక స్టేజి ఇవ్వబడుతుంది. TNM అంటే ట్యూమర్, నోడ్, మెటాస్టేసులు. ఈ లక్షణాల ఆధారంగా ప్రతి ఒక్క దానికీ స్కోరు ఇవ్వబడుతుంది. లివర్ కేన్సర్ కోసం 1-4 నెంబర్ స్టేజింగ్ సిస్టమ్ ఈ క్రింద ఇవ్వబడింది.
స్టేజి 1
వాస్కులర్ ఇన్వేజన్ లేకుండా 2 సెం.మీ వరకు లేదా 2 సెం.మీ కంటే ఎక్కువ పరిమాణంలో ఒక ట్యూమర్ ఉన్నప్పుడు వ్యాధి స్టేజ్ 1 లో ఉంటుంది. కేన్సర్తో లింఫు నోడ్స్ ప్రమేయం ఉండదు లేదా అది శరీరంలోని ఇతర భాగాలకు వ్యాపించదు.
స్టేజి 2
స్టేజి 2 లో ట్యూమర్, వాస్కులర్ ఇన్వేజన్ తో 2 సెం.మీ కంటే ఎక్కువ లేదా 5 సెం.మీ కంటే ఎక్కువ పరిమాణంలో లేని ఎక్కువ ట్యూమర్లు గానీ కనిపిస్తాయి. కేన్సర్తో లింఫు నోడ్స్ ప్రమేయం ఉండదు లేదా అది శరీరంలోని ఇతర భాగాలకు వ్యాపించదు.
స్టేజి 3
స్టేజి 3 వ్యాధిలో, కనీసం 5 సెం.మీ కంటే ఎక్కువ పరిమాణం గల ట్యూమర్లు గానీ లేదా లేదా మేజర్ బ్రాంచ్ కి చెందిన హెపటిక్ లేదా పోర్టల్ వెయిన్ (సిర) ట్యూమర్ లేదా గాల్ బ్లాడర్ (పిత్తాశయం) కాకుండా ఇతర అవయవాల ప్రమేయం ఉంటుంది. కేన్సర్తో లింఫు నోడ్స్ ప్రమేయం ఉండదు లేదా అది శరీరంలోని ఇతర భాగాలకు వ్యాపించదు.
స్టేజి 4
స్టేజి 4 వ్యాధిలో, ట్యూమర్ ఏ పరిమాణంలోనైనా లేదా ఏ సంఖ్యలోనైనా ఉండవచ్చు, కానీ ఇక్కడ లింఫ్ నోడ్స్ ప్రమేయం ఉంటుంది లేదా ఇది శరీరంలోని సుదూర ప్రాంతాలకు వ్యాపిస్తుంది.
లివర్ కేన్సర్ చికిత్స రోగనిర్ధారణ సమయంలో కేన్సర్ స్టేజి మీదా, లివర్ లోనూ మరియు శరీరంలోని ఇతర భాగాలలోనూ కేన్సర్ ఉన్న ప్రదేశం మీదా, రోగి వయస్సు మరియు ఫిట్నెస్ మీదా ఆధారపడి ఉంటుంది.
ప్రైమరీ లివర్ కేన్సర్ చికిత్సకు వివిధ ఎంపికలు ఉన్నాయి వీటిలో ఇవి ఉన్నాయి,
- కేన్సర్ ని (రిసెక్షన్) శస్త్రచికిత్స ద్వారా తొలగించడం,
- లివర్ మార్పిడి
- ఔషధాలతో బయొలాజికల్ థెరపీ
- రేడియో ఫ్రీక్వెన్సీ అబ్లేషన్
- కెమోఎంబోలైజేషన్
- కెమోథెరపీ
- రేడియోథెరపీ
సర్జికల్ రిసెక్షన్ (పార్షియల్ హెపటెక్టమీ, లోబెక్టమీ)
గతంలో ప్రైమరీ లివర్ కేన్సర్ చికిత్సకు లివర్ రిసెక్షన్ ఒక ఎంపిక. ఈ ఆపరేషన్లో లివర్ లో కొంత భాగాన్ని గానీ లేదా లివర్ లో కేన్సర్ను కలిగి ఉన్న ఒక లోబ్ని గానీ తొలగించడం జరుగుతుంది. సాధారణంగా, ఈ రకమైన రిసెక్షన్ చేయడానికి అర్హత గల రోగులకు మంచి లివర్ పనితీరుతో ఉండి, లివర్ లో పరిమిత వ్యాధి ఉంటే, లివర్ తన సాధారణ విధులను నిర్వహించేలా చేసేందుకు రిసెక్షన్ చేయడం జరుగుతుంది,. పెద్ద ట్యూమర్లు లేదా ఎక్కువ ట్యూమర్లు లేదా పెద్ద రక్త నాళాలు కలిగిన ట్యూమర్లు ఉన్న రోగులు ఈ రకమైన చికిత్సకు తగినవారు కాదు.
లివర్ మార్పిడి
సిరోసిస్, లివర్ ట్రాన్స్ప్లాంటేషన్ వంటి లివర్ పనితీరు సరిగా లేని పరిస్థితి ఉంటే ప్రైమరీ లివర్ కేన్సర్ రోగులకు లివర్ మార్పిడి అనేది కేన్సర్, సిరోసిస్కు చికిత్స చేయడానికి ఎంపిక చేసే చికిత్స.
సాధారణ లివర్ మార్పిడి (ట్రాన్స్ప్లాంట్) రకం ఆర్థోటోపిక్ లివర్ మార్పిడి (OLT). ఇందులో, రోగి లివర్ తొలగించబడుతుంది, ఇటీవల మరణించిన వ్యక్తి నుండి సేకరించిన మొత్తం లివర్ ని రోగికి మార్పిడి చేయబడుతుంది. సిరోసిస్ లివర్ కేన్సర్ రోగులందరికీ లివర్ మార్పిడి వల్ల ప్రయోజనం ఉండదు. రోగులకు 1 ట్యూమర్ 5 సెం.మీ వరకు గానీ లేదా ఒక్కొక్కటి 3 సెం.మీ కంటే ఎక్కువ పరిణామంలో లేని 5 ట్యూమర్ల వరకు గానీ ఉండాలి మరియు లివర్ లో పెద్ద రక్త నాళాల ప్రమేయం లేకుండా లివర్ వెలుపల వ్యాధి ఉన్నట్టు ఆధారాలు లేకుండా ఉండాలి.
కొన్ని సందర్భాల్లో, లివర్లోని ట్యూమర్లు చాలా పెద్దగా ఉంటే, ముందుగా కెమోఎంబోలైజేషన్ గానీ లేదా రేడియోఫ్రీక్వెన్సీ అబ్లేషన్ వంటి మరొక ప్రొసీజర్ జరపబడుతుంది, ఆ తరువాత మార్పిడి జరుగుతుంది.
ఆర్థోటోపిక్ లివర్ మార్పిడిని అనుసరించి, రోగులందరూ ఇమ్యునోసప్రెసివ్ డ్రగ్స్ అనే ఔషధాలు తీసకోవాలి. మార్పిడి చేసిన లివర్ మరొక వ్యక్తి నుండి వచ్చినందు వల్ల శరీరం ఆ మార్పిడిని తిరస్కరించడానికి ప్రయత్నిస్తుంది. తిరస్కరణ తీవ్రంగానూ లేదా దీర్ఘకాలికంగా ఉండే అవకాశం ఉంది. మార్పిడి చేసిన కొద్ది రోజుల తరువాత తీవ్రమైన తిరస్కరణ సంభవించవచ్చు, అలాగే కొన్ని నెలల తర్వాత కూడా దీర్ఘకాలిక తిరస్కరణ జరగవచ్చు. ఈ మందులను ఉపయోగించడం ద్వారా ఈ తిరస్కరణ ఆగిపోతుంది. దీనికి సాధారణంగా ఉపయోగించే మందులు స్టెరాయిడ్స్, టాక్రోలిమస్, మైకోఫెనోలేట్ మోఫెటిల్, సైక్లోస్పోరిన్ ఇంకా ఇతర ఔషధాలు. రోగనిరోధక శక్తిని తగ్గించే మందుల వల్ల, అందులోనూ ముఖ్యంగా రోగనిరోధక శక్తి ఎక్కువగా ఉండే మొదటి కొన్ని నెలల్లో రోగులకు సంక్రమణ ప్రమాదం ఎక్కువగా ఉంటుంది.
రేడియో ఫ్రీక్వెన్సీ అబ్లేషన్ (RFA)
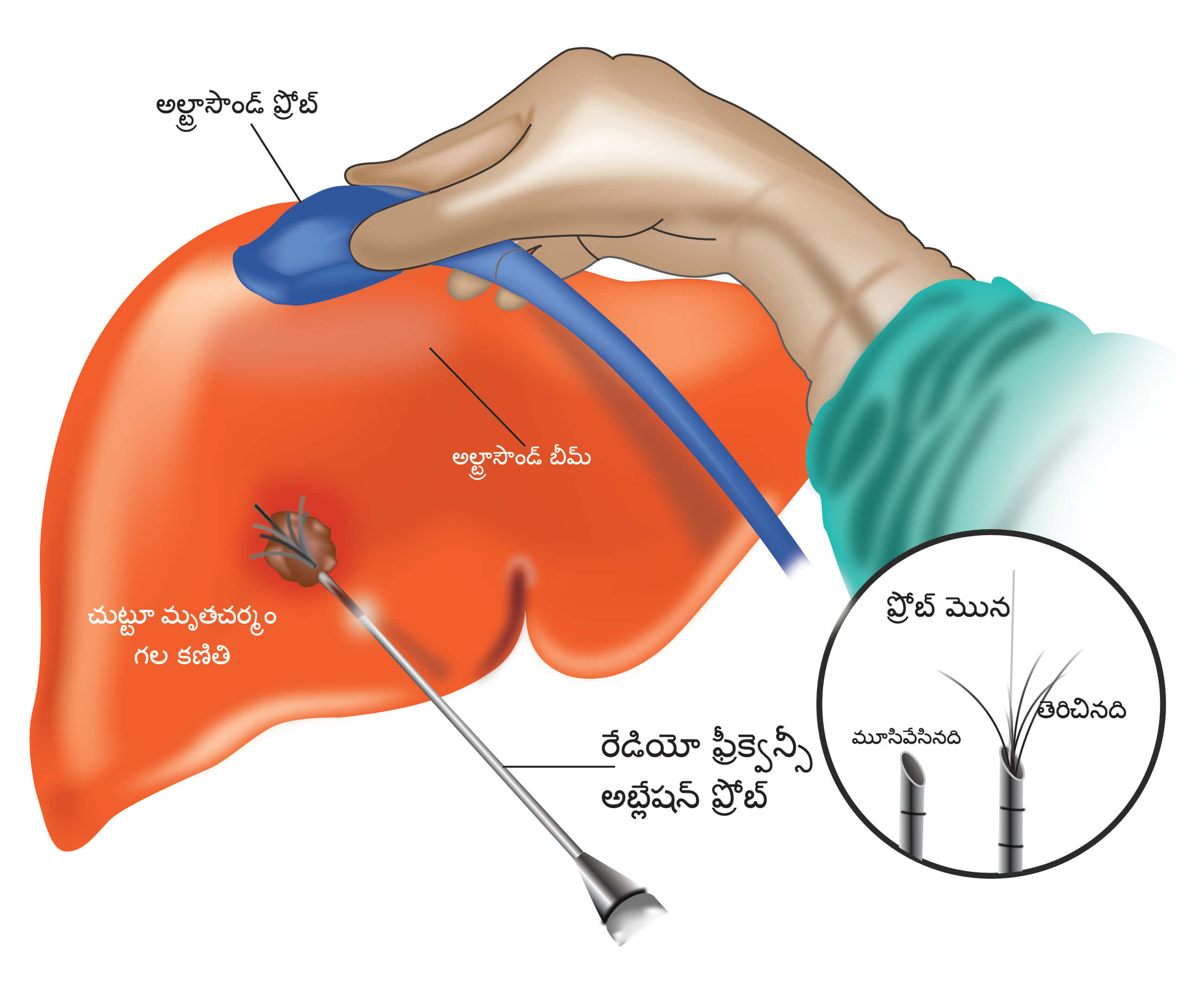
ఇది చర్మం ద్వారా ట్యూమర్లో ఒక సూది (ప్రోబ్) ను గ్రుచ్చి, దాని ద్వారా కరెంట్ ని పంపడానికి ఉపయోగించే ప్రక్రియ. ఈ కరెంట్ ట్యూమర్ లోపల వేడిని ఉత్పత్తి చేసి దానిని నాశనం చేస్తుంది. రోగికి సాధారణ మత్తుమందు ఉన్నప్పుడు RFA జరుగుతుంది. ఇది సాధారణంగా 4 సెం.మీ లేదా అంతకంటే తక్కువ పరిమాణంలో ఉండే ట్యూమర్లలో జరుగుతుంది. రోగి లివర్ మార్పిడి కోసం ఎదురు చూస్తున్నప్పుడు చికిత్సను ఒక బ్రిడ్జిగా ఉపయోగించవచ్చు. సర్జరీకి అనువుగా లేని రోగులలో ఇది చికిత్సా ఎంపికగా కూడా ఉపయోగించబడుతుంది.
ట్రాన్సార్టెరియల్ కెమోఎంబోలైజేషన్(TACE)
ఇది, లిపియోడోల్ అనే రసాయనంతో కలిపిన కెమోథెరపీ మందుని ట్యూమర్ కి ఆహారాన్ని అందించే హెపటిక్ ధమనిలోకి పంపించే ప్రక్రియ. ఈ చికిత్స ట్యూమర్ కి రక్త సరఫరాను ఎంబోలైజ్ చేయడానికి (బ్లాక్ ఆఫ్) సహాయపడుతుంది. అలాగే ట్యూమర్ కి నేరుగా కెమోథెరపీని పంపిణీ చేస్తుంది. ఇది కేన్సర్ కుదించడానికి సహాయపడుతుంది. లివర్ కేన్సర్ పనిచేయని లేదా ఆపరేషన్ చేయలేనంత పెద్దదైనపుడు, ఆ రోగులకు ఒక చికిత్స ఎంపికగా TACE ని ఉపయోగించబడుతుంది. రోగి లివర్ మార్పిడి కోసం ఎదురు చూస్తున్నప్పుడు ఇది బ్రిడ్జింగ్ చికిత్సగా కూడా ఉపయోగించవచ్చు. రోగులందరికీ ఈ టెక్నిక్ వల్ల ప్రయోజనం ఉండదు, రోగి ప్రయోజనం పొందటానికి కొన్ని ప్రమాణాలను పాటించాల్సిన అవసరం ఉంది.
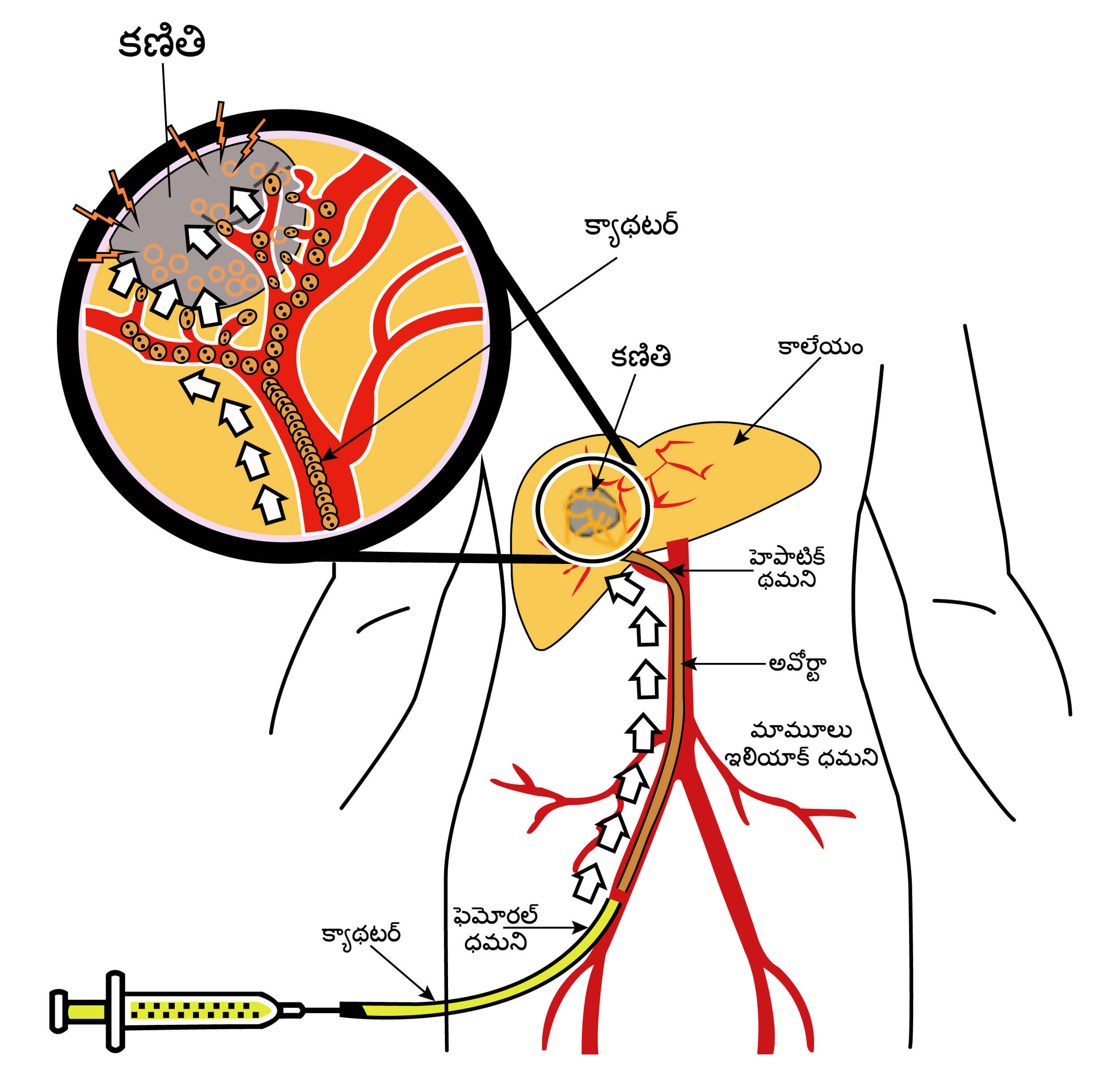
ట్రాన్స్ఆర్టీరియల్ రేడియోఎంబోలైజేషన్ (టేర్)
ఇది టేస్ మాదిరిగా ఉండే ప్రక్రియ, కానీ ఇక్కడ వైట్రియం 90 లేబుల్డ్ మైక్రోస్ఫియర్స్ క్యాన్సరు ఏరియాకు ఎక్కించబడతాయి. వైట్రియం-90 అనేది రేడియోయాక్టివ్ పదార్థం, ఇది స్థానిక రేడియేషన్ని విడుదల చేస్తుంది, క్యాన్సరు కణాలను చంపడానికి సహాయపడుతుంది. కాలేయం బయట వ్యాధి ఏదీ లేకుండా కాలేయానికి కాలేయం క్యాన్సరు పరిమితమైన చోట ఈ చికిత్స పరిగణించబడుతుంది.
పెర్క్యుటేనియస్ ఇథనాల్ ఇంజెక్షన్
ఇథనాల్ (ఆల్కహాల్) ను చర్మం ద్వారా లివర్ లోకి ఇంజెక్ట్ చేసే విధానం ఇది. ఇథనాల్ కేన్సర్ కణాలను చంపుతుంది.
రేడియోథెరపీ
రేడియోథెరపీని కొన్నిసార్లు లివర్ కేన్సర్ చికిత్సకు ఉపయోగిస్తారు. రేడియోథెరపీ అధిక ఖచ్చితమైన మరియు అవసరమైన మోతాదును ట్యూమర్ కి అందించడానికి స్టీరియోటాక్టిక్ బాడీ రేడియోథెరపీ (SBRT) వంటి కొత్త చికిత్సా పద్ధతులు ఉపయోగించబడతాయి. ఈ పద్ధతులు ప్రైమరీ లివర్ కేన్సర్లను రేడియోథెరపీతో చికిత్స చేయడానికి అనుమతిస్తాయి, ఇవి ఇప్పుడు ఎక్కువగా ఉపయోగించబడుతున్నాయి.
మోలిక్యులర్లీ టార్గెటెడ్ థెరపీ
సోరాఫెనాబ్
ఈ మందు రిసెక్షన్ కి అనుకూలంగా లేని, ముదిరిన లేదా మెటాస్టాటిక్ ప్రైమరీ లివర్ కేన్సర్ చికిత్స కోసం ఆమోదించబడింది. ఈ మందు మాత్రల రూపంలో ఇవ్వబడుతుంది, దీని వల్ల రోగులు ఎక్కువ కాలం బ్రతకడం గమనించబడింది.
సోరాఫెనిబ్ అనేది టైరోసిన్ కినేస్ ఇన్హిబిటర్ (TKI) మరియు ఒక VEGF ఇన్హిబిటర్ గా పిలవబడే ఒక రకమైన మందు. ఇది కేన్సర్ ని పెరగేలా చేసేందుకు సహాయం పడుతూ విడుదల చేయబడే రసాయన సంకేతాలను అడ్డుకుంటుంది. కేన్సర్ లో కొత్త రక్త నాళాల అభివృద్ధిని కూడా ఆపివేస్తుంది. చాలా అసాధారణమైన లివర్ పనితీరు ఉన్న రోగులలో ఈ మందు ఇవ్వబడదు.
ఈ ఔషధంతో సంబంధం ఉన్న సాధారణ దుష్ప్రభావాలు విరేచనాలు, గొంతు నొప్పి, చేతులు కాళ్ళ నొప్పులు, అలసట, అధిక రక్తపోటు, రక్తస్రావం జుట్టు సన్నబడటం.
సోరాఫెనిబ్ ప్రారంభించిన తర్వాత, చికిత్స పనిచేసేంత వరకు ఇది ఇవ్వబడుతుంది రోగి చికిత్సను బాగా తట్టుకోగలడు.
లెన్వాటినిబ్
సోరాఫెనిబ్ వలె యాంటీఆంజియోజెనిక్ లక్షణాలను కలిగి ఉన్న ఈ మందుని లివర్ కేన్సర్కు ఆపరేషన్ చేయలేని పరిస్థితిలో మొదటి వరుస చికిత్సగా ఉపయోగించవచ్చు. దీనిని సోరాఫెనిబ్ స్థానంలో ఉపయోగించవచ్చు.
రెగోరాఫెనిబ్
ఇది అప్పటికే సోరాఫెనిబ్ ఉపయోగించిన రోగులలో లివర్ కేన్సర్ వాడకానికి ఆమోదించబడిన మరొక మాలిక్యులర్ ఏజెంట్.
కాబోజంటినిబ్
సోరాఫెనిబ్తో ముందుగా చికిత్స చేసిన తర్వాత ఉపయోగించగల మాలిక్యులర్ ఏజెంట్.
రోగనిరోధక చికిత్స
కేన్సర్ను నియంత్రించడానికి తగినంతగా శరీర రోగనిరోధక శక్తిని ప్రారంభించడానికి శరీరంలోని రోగనిరోధక యంత్రాంగాన్ని మార్చే మందుల వాడకమే ఇమ్యునోథెరపీ. చెక్ పాయింట్ ఇన్హిబిటర్స్ అని పిలవబడే వినూత్న వర్గానికి చెందిన ఇమ్యునోథెరపీ మందులను ఇప్పుడు ప్రైమరీ లివర్ కేన్సర్లతో సహా అనేక కేన్సర్లలో ఉపయోగిస్తున్నారు.
నివోలుమబ్
నివోలుమబ్ PD -1 రిసెప్టార్ పై పని చేసే మోనోక్లోనల్ యాంటీబాడీ. నివోలుమాబ్ PD-1 రిసెప్టర్ను బ్లాక్ చేస్తుంది, శరీరంలోని T కణాలను కేన్సర్పై దాడి చేయడానికి వీలు కల్పిస్తుంది. సోరాఫెనిబ్ లేదా లెన్వాటినిబ్ వంటి మందులతో ప్రారంభ చికిత్స విఫలమైన తరువాత లివర్ కేన్సర్లో ఈ మందుని ఉపయోగిస్తారు.
పెంబ్రోలిజుమాబ్
పెంబ్రోలిజుమాబ్ PD-1 రిసెప్టార్ పై పని చేసే మోనోక్లోనల్ యాంటీబాడీ. ఇది PD-1 రిసెప్టార్ ని బ్లాక్ చేస్తుంది. రోగనిరోధక వ్యవస్థ T కణాలను కేన్సర్ కణాలపై దాడి చేసి చంపేలా చేస్తుంది.
ఇమ్యూన్ చెక్ పాయింట్ ఇన్హిబిటర్స్ దుష్ప్రభావాలు
సాధారణంగా, ఇమ్యూన్ చెక్ పాయింట్ ఇన్హిబిటర్స్ దుష్ప్రభావాలు కెమోథెరపీ కంటే రోగులచే బాగా తట్టుకోబడతాయి. అయినప్పటికీ, అవి కొన్ని రకాల తీవ్రమైన దుష్ప్రభావాలని కలిగి ఉంటాయి.
కెమోథెరపీ
ప్రైమరీ లివర్ కేన్సర్ చికిత్సలో కెమోథెరపీని కొంతవరకు ఉపయోగిస్తారు. కెమోథెరపీకి లివర్ కేన్సర్ ప్రతిస్పందన తక్కువగా ఉంటుంది. అందువల్ల దీనిని సాధారణంగా ఉపయోగించరు. రోగులకి వ్యాధి బాగా ముదిరినప్పుడు గానీ లేదా మెటాస్టాటిక్ వ్యాధిని కలిగి ఉన్నప్పుడు గానీ ముందు జాబితా చేసిన సోరాఫెనిబ్ లేదా ఇతర మందుల్ని ఉపయోగించినప్పుడు గానీ లేదా సోరాఫెనిబ్ను ఉపయోగించలేనప్పుడు గానీ కెమోథెరపీ ఇవ్వడాన్ని పరిగణిస్తారు. కెమోథెరపీని ఒక సింగిల్ డ్రగ్ గా గానీ లేదా రోగి ఫిట్నెస్ను బట్టి డ్రగ్స్ కాంబినేషన్ గా గానీ ఇవ్వవచ్చు.




