నాన్- హాడ్జ్ కిన్ లింఫోమా
లింఫోమా అనేది లింఫటిక్ సిస్టమ్ క్యాన్సరు. లింఫటిక్ సిస్టమ్ లో శరీరం అంతటా ఉండే లింఫ్ నోడ్స్, ఈ లింఫ్ నోడ్స్ ని పరస్పరం కనెక్ట్ చేసే లింఫ్ నాళాలు ఉంటాయి. ప్లీహం, థైమస్ గ్రంథి, ఎముక మూలుగ మరియు టాన్సిల్స్ లాంటి అవయవాలు కూడా లింఫటిక్ సిస్టమ్ లో భాగంగా ఉంటాయి. రక్తంలో ఉండే తెల్ల రక్త కణాలైన లింఫోసైట్స్ మరియు ఎముక మూలుగ కూడా లింఫటిక్ సిస్టమ్ లో భాగంగా ఉంటాయి.
అవయవాల నుంచి ద్రవాన్ని బయటకు పంపడం మరియు ఇన్ఫెక్షన్ నుంచి శరీరాన్ని కాపాడటం లింఫటిక్ సిస్టమ్ యొక్క విధి. శరీరంలోని ఒక భాగంలో ఇన్ఫెక్షన్ ఉన్నప్పుడు, ఆ ప్రాంతంలోని నింఫ్ నోడ్స్ శరీరంలోని ఇతర భాగాలకు ఇన్ఫెక్షన్ వ్యాపించకుండా ఆపుతాయి మరియు ఆపడానికి ప్రయత్నిస్తాయి. మామూలుగా కనిపించినట్లుగా ఇది లింఫ్ నోడ్స్ పెరగడానికి దారితీస్తుంది.
లింఫోమా రకాలు
లింఫోమా ప్రధానంగా రెండు రకాలుగా ఉంటుంది. ఒక దానిని హాడ్జ్ కిన్స్ లింఫోమా అని మరియు మరొక దానిని నాన్ హాడ్జ్ కిన్స్ లింఫోమా అని అంటారు.
నాన్- హాడ్జ్ కిన్ లింఫోమా
మొత్తం లింఫోమాస్ లో దాదాపు 80% నాన్-హాడ్జ్ కిన్ లింఫోమాలు ఉన్నాయి. మైక్రోస్కోప్ కింద చూసినప్పుడు వీటిల్లో రీడ్ స్టెర్న్బెర్గ్ కణాలు ఉండవు. మైక్రోస్కోప్ కింద చూసినప్పుడు రూపంపై ఆధారపడి ఈ లింఫోమాస్ ని మళ్ళీ అనేక ఉప రకాలుగా విభజించవచ్చు. వీటిని తక్కువ గ్రేడ్, మధ్య గ్రేడ్ మరియు అధిక గ్రేడ్ నాన్-హాడ్జ్ కిన్ లింఫోమాగా (ఎన్ హెచ్ ఎల్) కూడా వర్గీకరించవచ్చు.
నాన్-హాడ్జ్ కిన్ లింఫోమా రకాలు
నాన్-హాడ్జ్ కిన్ లింఫోమాలో అనేక రకాలు ఉండొచ్చు. కణం మూలంపై ఆధారపడి, వాటిని ఇలా వర్గీకరించవచ్చు.
- టి సెల్ లింఫోమాస్
- బి సెల్ లింఫోమాస్
మైక్రోస్కోప్ లో చూసినప్పుడు అవి ఎలా కనిపిస్తాయనే దానిపై ఆధారపడి కూడా వాటిని వర్గీకరించవచ్చు.
కనిపించే మామూలు రకాలు ఇవి-
- డిఫ్యూజ్ లార్జ్ బి సెల్ లింఫోమా
- మ్యాంటిల్ సెల్ లింఫోమా
- బర్కిట్ సెల్ లింఫోమా
- ఫోలిక్యులర్ లింఫోమా
- లింఫోప్లాస్మాసైటిక్ లింఫోమా
- చిన్న లింఫోసైటిక్ లింఫోమా/క్రానిక్ లింఫోసైటిక్ లింఫోమా
- మార్జినల్ జోన్ లింఫోమా
- ఎన్ కె మరియు టి సెల్ లింఫోమా
అంతర్జాతీయ డేటా 2018 ప్రకారం, 2018లో భారతదేశంలో 28,110 కొత్త నాన్ హాడ్జ్ కిన్ లింఫోమా క్యాన్సర్లు నమోదయ్యాయి, మొత్తం క్యాన్సర్లలో దీని వాటా 2.4%.
నాన్- హాడ్జ్ కిన్ లింఫోమా అనేక లక్షణాలు కలిగించవచ్చు. ప్రారంభ వ్యాధి గల రోగుల్లో లక్షణాలు చాలా తక్కువగా ఉండొచ్చు.
లింఫ్ నోడ్ ల వాపు మరియు పెరగడం
శరీరంలో లింఫ్ నోడ్ లు పెరగడం మామూలుగా కనిపించే లక్షణం. ఇది మెడ, బాహుమూలలో, గజ్జల్లో మరియు ఛాతీ లేదా పొట్ట లాంటి శరీరంలోని ఇతర భాగాల్లో ఉండొచ్చు. ఈ వాపులు సాధారణంగా నొప్పిలేకుండా ఉంటాయి, కానీ అప్పుడప్పుడు నొప్పి కలిగించవచ్చు. ఇన్ఫెక్షన్లతో సహా అనేక కారణాల వల్ల లింఫ్ నోడ్ లు పెరగవచ్చు కానీ ఎల్లప్పుడూ లింఫోమా వల్ల కాదు.
ఇతర లక్షణాలు
నాన్- హాడ్జ్ కిన్ లింఫోమాతో ముడిపడివున్న ఇతర మామూలు లక్షణాల్లో జ్వరం, బరువు తగ్గడం, రాత్రిళ్ళు అమితంగా చెమటలు పోయడం, చర్మం అమితంగా దురద, దగ్గు, శ్వాస తీసుకోవడంలో కష్టం లేదా పొట్ట నొప్పి.
రక్తహీనత వల్ల లక్షణాలు లేదా సులభంగా కమలడం, రక్తస్రావం లాంటి లక్షణాలు లేదా ఇన్ఫెక్షన్లు కలగవచ్చు ఒకవేళ లింఫోమా వల్ల ఎముక మూలుగకు ప్రమేయం ఉంటే.
ప్రాథమిక సిఎన్ఎస్ లింఫోమా అనే నాన్- హాడ్జ్ కిన్ లింఫోమా రకం మెదడులో లేదా వెన్నెముకలో కలగవచ్చు మరియు తలనొప్పి, ఫిట్స్, కంటిచూపులో మార్పులు, తలతిరగడం, అస్థిరత తదితర లాంటి లక్షణాలు కలగవచ్చు. లింఫోమాస్ శరీరంలోని ఏ ప్రాంతంలోనైనా కలగవచ్చు కాబట్టి, లక్షణాలు ఒక రోగి నుంచి మరొక రోగికి చాలా భిన్నంగా ఉండొచ్చు.
లింఫోమాలను అనుమానించినప్పుడు, హాడ్జ్ కిన్ లేదా నాన్- హాడ్జ్ కిన్ లింఫోమా, సాధారణంగా ఈ కింది పరిశోధనలు చేస్తారు.
బయాప్సీ
లింఫోమా ఉందా అనే విషయం ధ్రువీకరించుకునేందుకు పెరిగిన లింఫ్ నోడ్ యొక్క బయాప్సీ చేయబడుతుంది. ఇది కోర్ బయాప్సీ (నోడ్ యొక్క కోర్) లేదా లింఫ్ నోడ్ మొత్తం తొలగించబడిన చోట ఎక్సిషన్ బయాప్సీ అయివుండొచ్చు, ఎఫ్ ఎన్ ఎ సి అనే మరొక రకం బయాప్సీని ఈ సెట్టింగులో చేయరు. ఇమ్యునోహిస్టోకెమిస్ట్రీ (ఐ హెచ్ సి) మార్కర్స్ అనేవి నిర్దిష్ట రకం లింఫోమాను గుర్తించేందుకు బయాప్సీ శాంపిల్ పై చేయబడే ప్రత్యేక పరీక్షలు. కొన్నిసార్లు, కచ్చితమైన లింఫోమా రకాన్ని తెలుసుకునేందుకు మరియు సరైన చికిత్సను నిర్థారించేందుకు అనేక ఐ హెచ్ సి మార్కర్లు పరీక్షించబడతాయి. లింఫ్ నోడ్ కి వేరుగా గడ్డ లేదా మాస్ ఉంటే, గడ్డకు బయాప్సీ చేయబడుతుంది. కొన్ని రకాల లింఫోమాలు ఉన్నాయా లేదా అనే విషయం ధ్రువీకరించుకునేందుకు క్రోమోజోమ్స్ లో అసాధారణతల కోసం కొన్నిసార్లు జన్యుపరమైన పరీక్షలు చేయబడతాయి.
సిటి స్కాన్ లేదా పిఇటి-సిటి స్కాన్
సిటి స్కాన్ లేదా పిఇటి- సిటి స్కాన్ అనేది లింఫోమా ఏ మేరకు వ్యాపించిందో చూసేందుకు చేసే అనువైన పరీక్ష. స్థితి ఏ దశలో ఉందో తెలుసుకునేందుకు స్కాన్ తీస్తారు మరియు శరీరంలో క్యాన్సరు ఎక్కడ ఉందనే సమాచారం ఇస్తుంది. లింఫోమాను మరియు దశను నిర్థారణ చేసేందుకు సిటి స్కాన్ కంటే పిఇటి-సిటి స్కాన్ మెరుగైనది. చికిత్సకు క్యాన్సరు ఎంత బాగా స్పందిస్తోందో తెలుసుకునేందుకు, లింఫోమాకు కీమోథెరపి చేయించుకుంటున్న రోగుల్లో కూడా ఈ స్కాన్లు తీస్తారు.
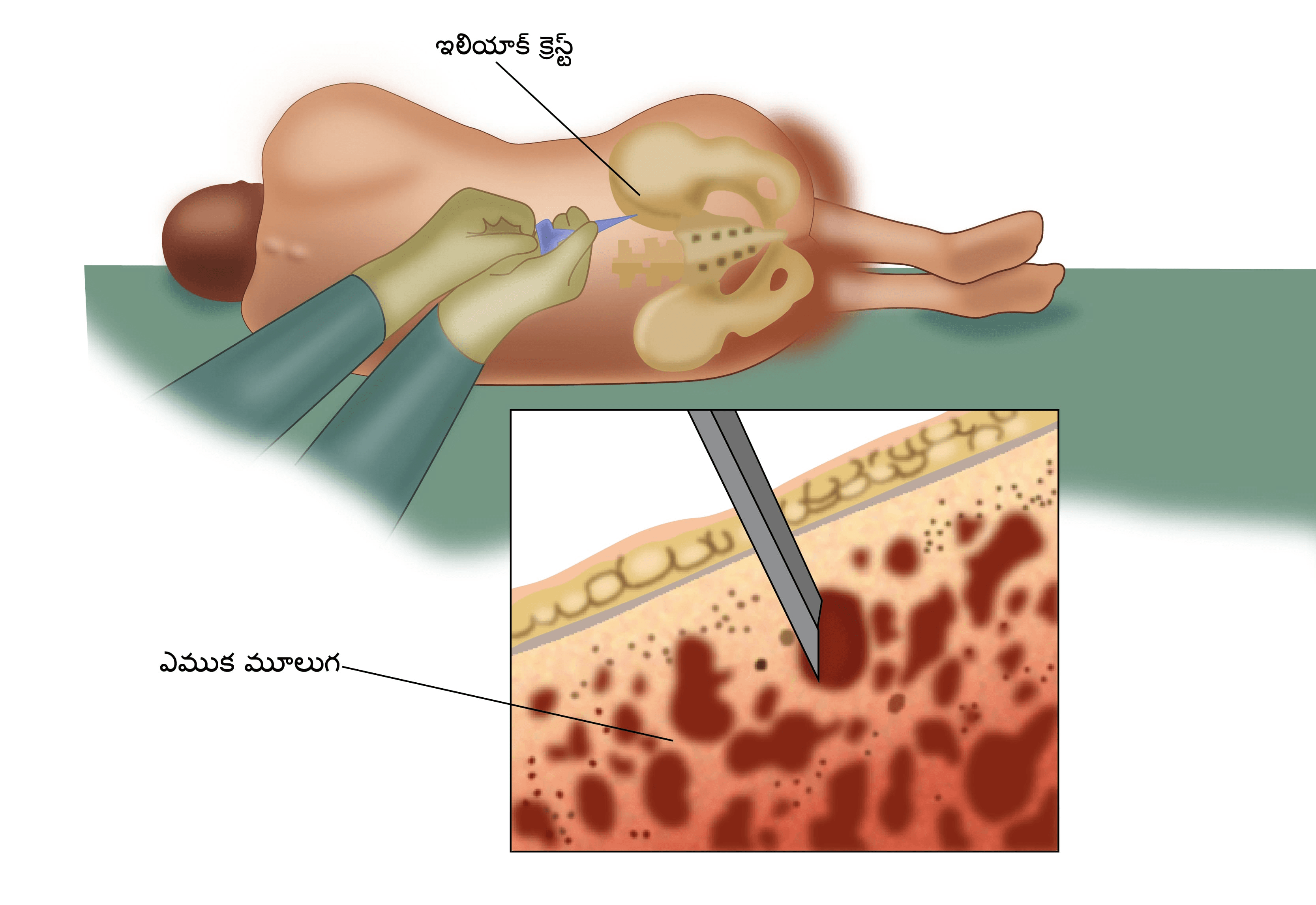
ఎముక మూలుగ బయాప్సీ
ఎముక మూలుగ నుంచి కణాల శాంపిల్ని తీయడం ఎముక మూలుగ బయాప్సీలో ఉంటుంది. ఎము మూలుగ లోకి ఈ క్యాన్సరు వ్యాప్తిని చూసేందుకు లింఫోమాలో ఇది ముఖ్యమైన పరీక్ష. స్థానికంగా మత్తుమందు ఇచ్చి ఈ బయాప్సీ చేయబడుతుంది. మూలుగలో వ్యాధి దేనినీ పిఇటి-సిటి స్కాన్ చూపించని రోగుల్లో ఎముక మూలుగ పరీక్ష చేయబడకపోవచ్చు.
రక్త పరీక్షలు
వివిధ అవయవాల పనితనాలను మదింపు చేసేందుకు సిబిపి, ఇఎస్ఆర్, ఎల్ డి హెచ్, కాలేయం పనితనం పరీక్షోలు, క్రియేటినిన్, ఎలక్ట్రోలైట్స్ లాంటి అనేక రక్త పరీక్షలు చేయబడతాయి.
ఇతర పరీక్షలు
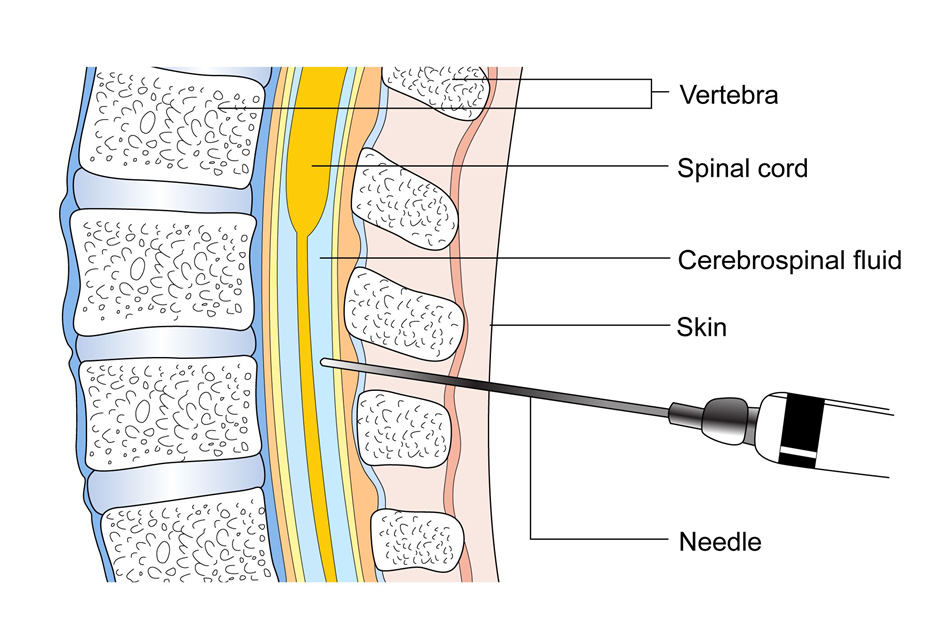
వ్యాధి గురించి మరింత సమాచారం తెలుసుకునేందుకు ఎక్స్ రేలు, పొత్తికడుపుకు అల్ట్రాసౌండ్, ఎంఆర్ఐ స్కాన్లు లాంటి ఇతర పరీక్షలు కూడా కొన్ని పరిస్థితుల్లో చేయబడతాయి. కొన్ని పరిస్థితుల్లో ఫ్లూయిడ్ శాంపిల్ ని తీసుకోవడానికి వెన్నెముకలోకి సూది గుచ్చే లంబార్ పంక్చర్ కూడా చేయబడవచ్చు.
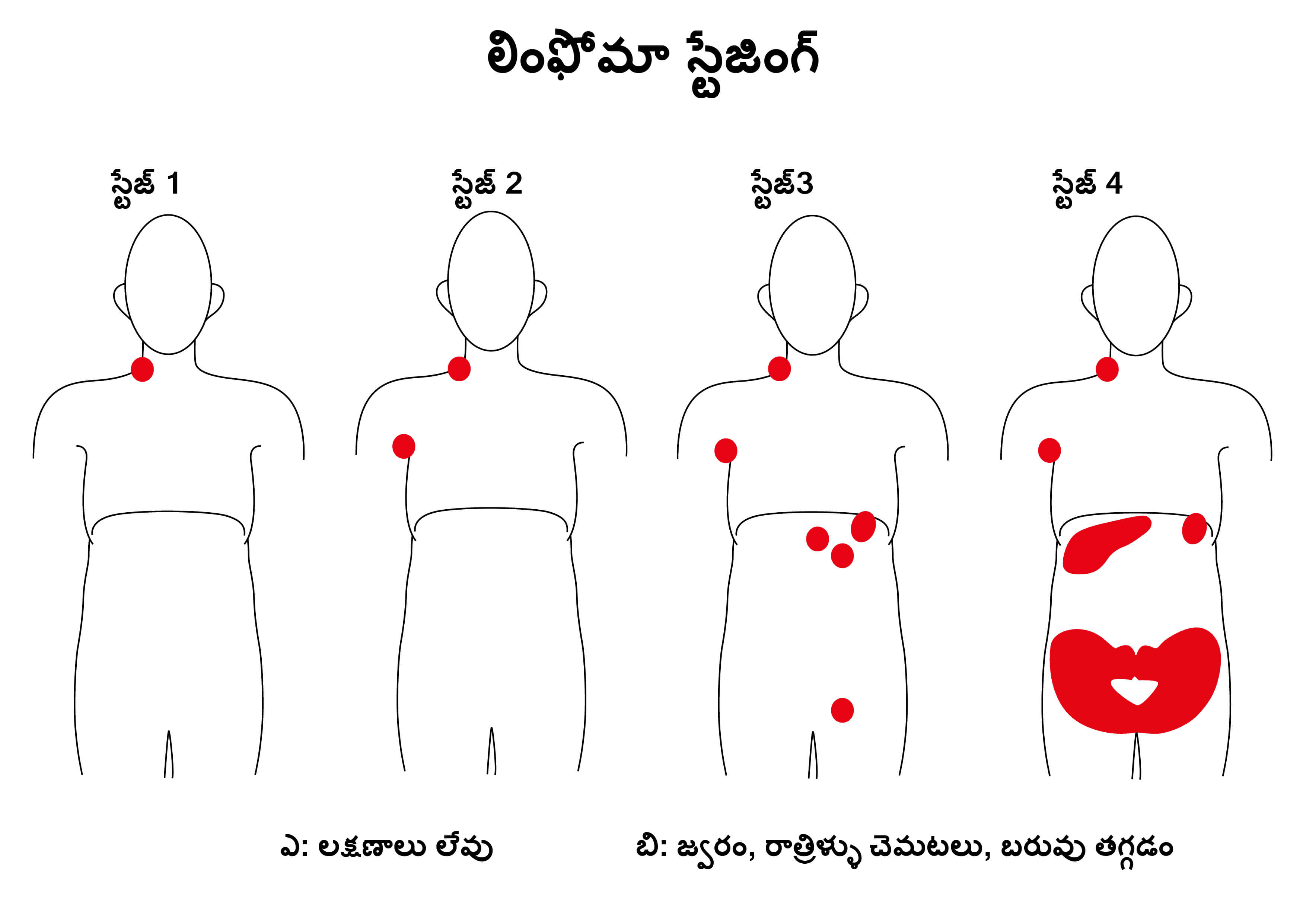
దశ 1
దశ 1లో, సింగిల్ లింఫ్ నోడ్ ప్రాంతం (1) లేదా సింగిల్ అదనపు లింఫటిక్ అవయవం ప్రమేయం ఉండటం లేదా లింఫ్ నోడ్ ప్రమేయం లేకుండా సైట్ (ఐఇ) ఉంటుంది. సింగిల్ లింఫ్ నోడ్ ప్రాంతంలో ఒక నోడ్ లేదా పక్క నోడ్ ల సమూహం ఉండొచ్చు.
దశ 2
దశ 2లో, డయాఫ్రామ్ (ఛాతీని మరియు పొత్తికడుపును వేరుచేసే కండరం) ఒక్కదాని యొక్క (2) లేదా పరిమిత, కంటిజియస్ అవయవంతో లేదా లింఫ్ నోడ్ (ఐఐఇ) కాని కణజాలంతో ఒకే వైపున రెండు లేదా ఎక్కువ లింఫ్ నోడ్ రీజియన్లకు ప్రమేయం ఉంటుంది.
దశ 3
దశ 3లో, డయాఫ్రామ్ యొక్క ఇరు వైపులా లింఫ్ నోడ్ ప్రాంతాలు లేదా లింఫోయిడ్ నిర్మాణాల ప్రమేయం ఉంటుంది.
దశ 4
దశ 4లో, సంబంధిత లింఫటిక్ ప్రమేయంతో లేదా లేకుండానే, అదనపు నాన్- కంటిజియస్ ఎక్స్ ట్రా లింఫటిక్ ప్రమేయం ఉంటుంది.
ఈ కింది లక్షణాల్లో ఒకటి లేదా ఎక్కువ లేకపోవడాన్ని (ఎ) లేదా ఉండటాన్ని (బి) సూచించేందుకు లింఫోమాస్ అన్నిటినీ ఉప-వర్గీకరణ చేయడం జరుగుతుంది: 101 డిగ్రీల ఎఫ్ కంటే ఎక్కువ అకారణ జ్వరం, రాత్రిళ్ళు చెమటతో తడిచిముద్దవడం, లేదా రోగనిర్థారణకు ముందు ఆరు నెలల్లో శరీరం బరువు అకారణంగా 10 శాతం కంటే ఎక్కువగా తగ్గడం. బడలిక, దురద, మద్యం ప్రేరేపిత నొప్పి బి లక్షణాలుగా పరిగణించబడవు, కానీ గమనించాలి.
నాన్- హాడ్జ్ కిన్ లింఫోమాకు చికిత్స లింఫోమా రకంపై మరియు లింఫోమా లో గ్రేడ్ దా లేదా హై గ్రేడ్ దా అనే దానిపై ఆధారపడి ఉంటుంది. చికిత్స వ్యూహాలు రోగనిర్థారణ సమయంలో లింఫోమా దశపై కూడా ఆధారపడి ఉంటుంది.
నాన్- హాడ్జ్ కిన్ లింఫోమాకు చికిత్స ఎంపికల్లో కీమోథెరపి, రేడియోథెరపి, బయోలాజికల్ థెరపి, స్టెమ్ సెల్ మరియు ఎముక మూలుగ ట్రాన్స్ ప్లాంట్లు ఉంటాయి. కొన్ని పరిస్థితుల్లో, వేచివుండే పరిస్థితి కూడా వ్యూహాంగా ఉంటుంది.
లో- గ్రేడ్ నాన్- హాడ్జ్ కిన్ లింఫోమాకు చికిత్స
హై గ్రేడ్ లింఫోమాస్ తో పోల్చుకుంటే లో గ్రేడ్ లింఫోమాలు సాధారణంగా నెమ్మదిగా పెరుగుతుంటాయి. ఫోలిక్యులర్ లింఫోమా అనేది అత్యంత సామాన్యమైన లో గ్రేడ్ నాన్- హాడ్జ్ కిన్ లింఫోమా రకాల్లో ఒకటి.
ప్రారంభ దశ 1 మరియు 2 లో గ్రేడ్ లింఫోమాస్
ఈ లింఫోమాస్ కి రేడియోథెరపితో చికిత్స చేస్తారు. ఈ చికిత్స వ్యవధి దాదాపు 2 నుంచి 3 వారాల పాటు ఉంటుంది.
దశ 3 మరియు 4 (అడ్వాన్స్ డ్) ఫోలిక్యులర్ లింఫోమాస్
ఈ లింఫోమాస్ మారుతుంటాయి మరియు చికిత్స ఎంపికల్లో ఉండేవి
ఉదాహరణకు ఔషధాలతో సమ్మేళనంతో కీమోథెరపిలో ఆర్- సివిపి ఉంటుంది, దీనిలో సైక్లోఫాస్ఫమైడ్, విన్ క్రిస్టిన్, ప్రెడ్నిసోలోన్ మరియు రిటూక్సిమాబ్ లాంటి ఔషధాలు ఉంటాయి. కీమోథెరపి 6 చక్రాలు ఇవ్వబడుతుంది మరియు ప్రతి చక్రం 21 రోజులు ఉంటుంది. చికిత్సకు స్పందనను మదింపు చేసేందుకు 3 చక్రాల తరువాత స్కాన్ తీయబడుతుంది. ప్రతి చక్రం కీమోథెరపికి ముందు రక్త పరీక్షలు చేయబడతాయి.
సింగిల్ ఔషధం లేదా రెండు ఔషధాలతో కీమోథెరపి. ఇక్కడ ఉపయోగించే మామూలు ఔషధాల్లో బెండాముస్టైన్, లెనాలిడోమైడ్ ఉంటాయి.
బయోలాజికల్ థెరపిలో రిటూక్సిమాబ్ మరియు ఒబినుటుజుమాబ్ లాంటి ఔషధాలు ఉంటాయి. ఈ ఔషధాలు సిడి 20 లింఫోసైట్ కి యాంటీబాడీలు మరియు ఒక్కటే లేదా పైన వివరించిన కీమోథెరపితో సమ్మేళనంగా తక్కువ గ్రేడ్ లింఫోమాలో ఉపయోగించబడతాయి.
కీమోథెరపి యొక్క మామూలు దుష్ప్రభావాల్లో వికారం మరియు వాంతులు, జుట్టు ఊడటం, అలసట, నోటిలో పుండు, రుచి కోల్పోవుట, రక్తంలో కణాల తక్కువ కౌంట్లు, ఇన్ఫెక్షన్ అపాయం మరియు రక్తస్రావం ఉంటాయి. తక్కువ గ్రేడ్ లింఫోమాలో ఉపయోగించే అత్యధిక కీమోథెరపిలకు బాగా చికిత్స చేయబడుతుంది,
వేచిచూసి ధోరణి- చికిత్స ఇవ్వబడని చోట మరియు రోగిని సన్నిహితంగా పర్యవేక్షించడం జరుగుతుంది. క్యాన్సరు గణనీయంగా పెరిగినప్పుడు చికిత్స ఇవ్వబడుతుంది.
ప్రారంభ చికిత్స పూర్తయిన తరువాత, రిటూక్సిమాబ్ తో మెయింటెనెన్స్ చికిత్స ఒక ఎంపిక. ప్రారంభ చికిత్స తరువాత లింఫోమా తిరిగి కలిగితే, వ్యాధిని నియంత్రించేందుకు మరొక చికిత్స కోర్సును ఉపయోగిస్తారు. సాధారణంగా ముదిరిన ఫోలిక్యులర్ లింఫోమాను చాలా వరకు చికిత్సతో నియంత్రించవచ్చు, కానీ నయంచేయలేరు. కీమోథెరపి ముగిసిన తరువాత కూడా వ్యాధి ఉంటే, రేడియోథెరపిని ఇవ్వవచ్చు.
అధిక మోతాదు కీమోథెరపి మరియు స్టెమ్ సెల్ లేదా ఎముక మూలుగ ట్రాన్స్ ప్లాంట్
వ్యాధి తిరగబెట్టిన లేదా కీమోథెరపితో మెరుగుపడని రోగులు అధిక మోతాదు కీమోథెరపికి మరియు స్టెమ్ సెల్ లేదా ఎముక మూలుగకు అనుకూలురవ్వవచ్చు. ఇది మామూలు చికిత్స కాదు, కానీ కొన్ని పరిస్థితుల్తోల ఉపయోగించవచ్చు. మరిన్ని వివరాలకు లింఫోమాలో స్టెమ్ సెల్ మరియు ఎముక మూలుగ ట్రాన్స్ ప్లాంట్ విభాగాన్ని చూడండి.
మెయింటెనెన్స్ చికిత్స
లో గ్రేడ్ లింఫోమాకు కీమోథెరపి ప్లస్ రిటూక్సిమాబ్ కి మంచి స్పందన గల రోగులు రెండు సంవత్సరాల వరకు ప్రతి రెండు నెలలకు ఒకసారి మెయింటెనెన్స్ రిటూక్సిమాబ్ ని కొనసాగించవచ్చు.
హై గ్రేడ్ నాన్ హాడ్జ్ కిన్స్ లింఫోమాలు వేగంగా పెరుగుతున్నాయి మరియు సాధారణంగా కీమోథెరపి, రేడియోథెరపి మరియు స్టెమ్ సెల్ మరియు ఎముక మూలుగ ట్రాన్స్ ప్లాంటులతో చికిత్స చేస్తారు.
ప్రారంభ దశ హై గ్రేడ్ నాన్ హాడ్జ్ కిన్స్ లింఫోమాకు చికిత్స
ఈ రకమైన లింఫోమాకు చికిత్సలో మొదటి దఫాలో కీమోథెరపి, ఆ తరువాత శరీరంలో లింఫోమా ఉన్న చోటుకు రేడియోథెరపి ఉంటాయి. డిఫ్యూజ్ లార్జ్ బి సెల్ లింఫోమా అనే హై గ్రేడ్ లింఫోమా యొక్క మామూలు రూపంలో, ఉపయోగించే మామూలు కీమోథెరపి రెజిమెన్ ని సి హెచ్ ఒ పి- ఆర్ అంటారు, దీనిలోని ప్రతి అక్షరం, ఉపయోగించే ఔషధాలను సూచిస్తోంది.
- సి- సైక్లోఫోస్ఫమైడ్
- హెచ్- డోక్సోరుబిసిన్
- ఒ- ఆంకోవిన్ (విన్ క్రిస్టిన్)
- పి- ప్రెడ్నిసోలోన్
- ఆర్- రిటూక్సిమాబ్
ఈ రకమైన కీమోథెరపిని సాధారణంగా ప్రతి 21 రోజులకు ఒకసారి మరియు 4 సార్లు ఇస్తారు. దీని తరువాత రేడియోథెరపి ఇస్తారు. దీనికి మూడు నుంచి నాలుగు వారాల సమయం పట్టవచ్చు. కీమోథెరపిని ప్రారంభించడానికి ముందు శరీరంలో వ్యాధి ఉన్న ప్రాంతానికి రేడియోథెరపి ఇవ్వబడుతుంది.
ఇతర రకాల హై గ్రేడ్ లింఫోమాస్ కి, ఎంచుకునే కీమోథెరపి భిన్నంగా ఉండొచ్చు మరియు చికిత్స వ్యవధి ఎక్కువ కాలం ఉండొచ్చు, అన్ని పరిస్థితుల్లోనూ రేడియోథెరపిని ఉపయోగించకపోవచ్చు.
దశ 3 మరియు 4 (ముదిరిన) హై గ్రేడ్ నాన్ హాడ్జ్ కిన్స్ లింఫోమాకు చికిత్స
ముదిరిన దశ హై గ్రేడ్ లింఫోమాస్ కి, మొదటగా ఇచ్చే చికిత్స కీమోథెరపి. ముదిరిన దశ డిఫ్యూజ్ లార్జ్ బి సెల్ సింఫోమాస్ కి సి హెచ్ ఒ పి – ఆర్ ని కీమోథెరపిగా ఉపయోగిస్తారు. కీమోథెరపిని 6 సార్ల వరకు ప్రతి 21 రోజులకు ఒకసారి ఇస్తారు. ఇతర రకాల హై గ్రేడ్ లింఫోమాస్ కి ఇతర కీమోథెరపి ఎంపికలను ఎంచుకోవచ్చు.
రోగనిర్థారణ సమయంలో వ్యాధి పెద్ద మొత్తంలో ఉన్న (బల్క్ వ్యాధి) రోగుల్లో ప్రత్యేకించి కొన్నిసార్లు కీమోథెరపి తరువాత లేదా కీమోథెరపిని పూర్తిచేసిన తరువాత వ్యాధి మిగిలిపోయివుంటే రేడియోథెరపిని ఉపయోగిస్తారు.
నాన్ హాడ్జ్ కిన్స్ లింఫోమాకు స్టెమ్ సెల్ లేదా ఎముక మూలుగ ట్రాన్స్ ప్లాంట్
ప్రారంభ చికిత్స తరువాత వ్యాధి తిరిగొచ్చిన లేదా చికిత్సకు చాలా బాగా స్పందించని రోగులకు ఇది చికిత్స ఎంపిక. వ్యాధిని నియంత్రించేందుకు మొదటగా అధిక మోతాదు కీమోథెరపిని, ఆ తరువాత స్టెమ్ సెల్ లేదా ఎముక మూలుగ ట్రాన్స్ ప్లాంట్ ఇస్తారు. ఈ చికిత్సపై మరిన్ని వివరాలకు, నాన్ హాడ్జ్ కిన్స్ లింఫోమాస్ లో స్టెమ్ సెల్ మరియు ఎముక మూలుగ ట్రాన్స్ ప్లాంట్ పై సెక్షన్ చూడండి.
ఇతర కీమోథెరపి
ప్రారంభ చికిత్స తరువాత వ్యాధి తిరగబెట్టిన మరియు స్టెమ్ సెల్ లేదా ఎముక మూలుగ ట్రాన్స్ ప్లాంట్ కి అనుకూలం కాని రోగులకు మరింత కీమోథెరపితో చికిత్స చేయబడుతుంది. ఉపయోగించే ఔషధాలు ఇంతకుముందు వాడిన వాటి కంటే భిన్నంగా ఉంటాయి, రెండు చికిత్సల మధ్య ఎక్కువ గ్యాప్ ఉంటే తప్ప. ఇక్కడ ఉపయోగించే కీమోథెరపి రెజిమెన్లలో జెమ్ సిటాబైన్, లెనాలిడోమైడ్, బెంగాముస్టైన్, రిటూక్సిమాబ్, వినోరెల్బిన్ ఉంటాయి.
రేడియోథెరపి ఒక్కటే
నొప్పి లాంటి ఏవైనా స్థానిక లక్షణాలను వ్యాధి కలిగిస్తున్నప్పుడు దానిని నియంత్రించేందుకు చికిత్సగా రేడియోథెరపి ఒక్కటే ఉపయోగించవచ్చు. ఈ రకమైన చికిత్స సాధారణంగా ఆ ప్రాంతంలో క్యాన్సరును నియంత్రించేందుకు మాత్రమే.
వేరే సెక్షన్లలో పేర్కొన్న హై మరియు లో గ్రేడ్ లింఫోమాస్ కాకుండా, లింఫోమాస్ యొక్క కొన్ని అరుదైన రూపాలకు భిన్నంగా చికిత్స చేస్తారు మరియు వీటిని ఈ కింద క్లుప్తంగా వివరించడమైనది.
క్యుటేనియస్ టి సెల్ లింఫోమా
చర్మంపై వ్యాధి ప్రధానంగా ఉన్న చోట ఈ రకమైన టి సెల్ లింఫోమా ఉంటుంది. క్యుటేనియస్ టి సెల్ లింఫోమాస్ యొక్క అనేక ఉపరకాలు ఉంటాయి. చర్మంపై దద్దురు ఉన్నట్లుగా రోగి ఫిర్యాదు చేస్తారు. ఇది కొద్ది వారాలు లేదా నెలల కాలంలో నెమ్మదిగా పెరుగుతుంది మరియు పెరగడం ఆగిపోదు. ప్రభావితమైన చర్మం యొక్క బయాప్సీ ఈ రకమైన లింఫోమా రోగనిర్థారణ ధ్రువీకరించబడుతుంది. శరీరంలోని ఇతర అవయవాలపై వ్యాధి ఉందేమో చూసేందుకు సిటి స్కాన్ లాంటి శరీర స్కాన్ తీస్తారు. వ్యాధి దశను తెలుసుకోవడానికి ఇది సహాయపడుతుంది.
క్యుటేనియస్ లింఫోమాస్ కి సాధారణ చికిత్స ఎంపికల్లో టాపికల్ కీమోథెరపి ఏజెంట్లను చర్మ ఏరియాలకు వినియోగించడం, చర్మానికి స్థానికంగా రేడియోథెరపి, పియువిఎ మరియు యువిబి కిరణాలు లాంటి ఫోటోథెరపిని ఉపయోగించడం ఉంటాయి. పెరిగిన లేదా ఇతర అవయవాలకు కూడా విస్తరించిన వ్యాధికి, ప్రామాణిక కీమోథెరపి, బయోలాజికల్ థెరపి లేదా టోటల్ స్కిన్ ఎలక్ట్రాన్ రేడియోథెరపిలు చికిత్సలుగా ఉపయోగించబడతాయి.
బర్ కిట్స్ లింఫోమా
ఇది అసాధారణ జీన్ యొక్క వ్యక్తీకరణ వల్ల కలిగే హైగ్రేడ్ బి సెల్ లింఫోమా రకం ఇది. పిల్లల్లో ఈ రకమైన లింఫోమా సాధారణమైనది మరియు ఎండెమిక్, స్పోరాడిక్ మరియు ఇమ్యునోడెఫిషియన్సీ లాంటి విభిన్న రూపాలు ఉండొచ్చు. ముఖం లేదా శరీరంలోని ఇతర బాగాలపై వేగంగా పెరుగుతున్న కణితి మాస్ లు రోగులకు ఉంటాయి. ఈ స్థితి వల్ల ఇవి చాలా అనారోగ్యంగా ఉండొచ్చు. ఈ రకమైన లింఫోమాను నిర్థారణ చేయడానికి బయాప్సీ, ఐ హెచ్ సి మరియు జెనెటిక్ పరీక్ష చేయబడతాయి. నిర్థారణ సమయంలో వ్యాధి దశపై చికిత్స ఆధారపడి ఉంటుంది మరియు ఔషధాల సమ్మేళనంతో కీమోథెరపి సాధారణంగా ఉంటుంది. వ్యాధి విస్తరణను బట్టి కీమోథెరపి కొద్ది వారాల నుంచి అనేక నెలలు ఉండొచ్చు.
మాల్ట్ లేదా మార్జినల్ జోన్ లింఫోమా
ఇది నెమ్మదిగా పెరిగే బి సెల్ నాన్- హాడ్జ్ కిన్ లింఫోమా యొక్క రకం, ఇది లింఫ్ నోడ్స్, ప్లీహం లేదా పొట్ట, ఊపిరితిత్తులు, లాలాజల గ్రంథులు, పేగులు లేదా కళ్ళు లాంటి అవయవాల్లో కలగవచ్చు.
పొట్టకు మాల్ట్ లింఫోమా గల రోగుల్లో, పొట్ట అల్సర్లు కూడా కలిగించే హెచ్. పైలోరి అనే క్రిమితో పొట్టకు ఇన్ఫెక్షన్ వల్ల వ్యాధి కలుగుతుందని చెబుతారు. ఇలాంటి పరిస్థితుల్లో క్రిమి నిర్మూలన చికిత్స లక్ష్యం. వ్యాధిని నియంత్రించేందుకు కూడా రేడియోథెరపిని ఉపయోగిస్తారు. కీమోథెరపి లేదా రిటూక్సిమాబ్ తో బయోలాజికల్ థెరపి కూడా కొంతమంది రోగుల్లో ఒక ఎంపిక.
వేరే చోట్ల మాల్ట్ లింఫోమాస్ లో, దశలు 1 మరియు 2కి రేడియోథెరపిని ఉపయోగిస్తారు మరియు ఇతర దశల్లో చికిత్సగా కీమోథెరపి, రేడియోథెరపి లేదా బయోలాజికల్ థెరపిని ఉపయోగిస్తారు.
మ్యాంటిల్ సెల్ లింఫోమా
ఇది బి సెల్ లింఫోమా యొక్క అసామాన్యమైన రకం. దీనితో రోగులు లింఫ్ నోడ్ లు పెరిగినట్లుగా ఫిర్యాదు చేస్తారు మరియు పరిశోధనలు చేసినప్పుడు, ప్లీహం మరియు ఎముక మూలుగ లాంటి ఇతర అవయవాలకు ప్రమేయం ఉండొచ్చు. చికిత్స సాధారణంగా కీమోథెరపి రూపంలో మరియు సిడి20 లింఫోసైట్ కి యాంటీబాడీ అయిన రిటూక్సిమాబ్ రూపంలో ఉంటుంది. ఉపయోగించే కీమోథెరపి ఔషధాల్లో బెంగాముస్టైన్, సివిపి, సి హెచ్ ఒ పి తదితరవి ఉంటాయి. స్టెమ్ సెల్స్ తో ఆటోలోగస్ ట్రాన్స్ ప్లాంట్ యవ్వనంలో మరియు ఫిట్ గా ఉన్న రోగుల్లో ప్రారంభ కీమోథెరపి ద్వారా పరిగణించబడుతుంది.
ప్రాథమిక సిఎన్ఎస్ లింఫోమా అనేది మెదడులో లేదా కళ్ళు, వెన్నెముక లేదా మెదడులోని మెనింజెస్ లాంటి ఇతర అవయవాల్లో ప్రారంభమవుతుంది. దీని విశిష్టతలు, ప్రవర్తన మరియు చికిత్స శరీరంలోని ఇతర భాగాల్లో ప్రారంభమయ్యే లింఫోమాస్ కి భిన్నంగా ఉంటాయి.
ప్రాథమిక సిఎన్ఎస్ లింఫోమా లక్షణాలు
ఈ రకమైన లింఫోమా మెదడుకు సంబంధించిన లక్షణాలను ఉత్పత్తిచేస్తుంది. మామూలు లక్షణాల్లో తలనొప్పి, ఫిట్స్, తికమక, జ్ఞాపకశక్తి తగ్గడం, పర్సనాలిటిలో మార్పు, కంటిచూపు తగ్గడం, వాంతులు మరియు శరీరంలోని విభిన్న భాగాల్లో బలహీనత ఉంటాయి.
ప్రాథమిక సిఎన్ఎస్ లింఫోమాకు పరిశోధనలు
ఈ రకమైన క్యాన్సరును అనుమానించినప్పుడు లేదా రోగి పై లక్షణాలను ప్రదర్శించినప్పుడు, ఈ కింది పరీక్షలు చేయబడతాయి.
ఎంఆర్ఐ స్కాన్
రోగి పై లక్షణాలను ప్రదర్శించినప్పుడు మెదడులో అసాధారణతల కోసం చూసేందుకు మెదడుకు ఎంఆర్ఐ స్కాన్ మామూలుగా చేయబడుతుంది. సిఎన్ఎస్ లింఫోమా ఈ లక్షణాలకు గల సంభావ్య కారణాల్లో ఒకటి మరియు ఎంఆర్ఐ స్కానులో కనిపిస్తుంది.
సిటి స్కాన్
ఎంఆర్ఐ స్కాన్ లభించని చోట, మెదడులో అసాధారణతలను చూసేందుకు సిటి స్కాన్ తీస్తారు.
సిఎస్ఎఫ్ విశ్లేషణ
సిఎస్ఎఫ్ లేదా సెరెబ్రోస్పైనల్ ఫ్లూయిడ్ అనేది మెదడు మరియు వెన్నెముకలోని వెంట్రికల్స్ లో ఉండే ఫ్లూయిడ్. ఈ ఫ్లూయిడ్ శాంపిల్ ని తీసుకొని పరిశోధనల్లో భాగంగా లింఫోమా సెల్స్ ఉన్నాయేమో తెలుసుకునేందుకు పరీక్షించబడుతుంది.
బయాప్సీ
సిఎన్ఎస్ లింఫోమా నిర్థారణను ధ్రువీకరించేందుకు మెదడులోని అసాధారణ ప్రాంతానికి బయాప్సీ చేయబడుతుంది.
ప్రాథమిక సిఎన్ఎస్ లింఫోమాకు చికిత్స
ఈ స్థితికి చికిత్స ప్రధానంగా రోగి వయస్సు మరియు ఫిట్ నెస్ పై ఆధారపడి ఉంటుంది.
కీమోథెరపి
యవ్వనంలో మరియు ఫిట్ గా ఉన్న రోగులకు, సంయోజన కీమోథెరపి చికిత్స ఎంపిక. ఈ కీమోథెరపిలో మెథోట్రెక్సేట్, సైటరాబైన్ మరియు రిటూక్సిమాబ్ లాంటి ఔషధాలు ఉంటాయి. ఈ చికిత్స అనేక దుష్ప్రభావాలు కలిగించవచ్చు కాబట్టి ఈ గ్రూపు రోగుల్లో మాత్రమే ఇవ్వబడుతుంది. చికిత్సకు సంపూర్ణ స్పందన గల రోగులకు, మరింతగా చికిత్స అవసరం లేకపోవచ్చు.
మరొక వైపు, స్టెమ్ సెల్ ట్రాన్స్ ప్లాంట్ లేదా కీమోథెరపి లేదా కన్సాలిడేషన్ కీమోథెరపి లాంటి చికిత్సను కొంతమంది డాక్టర్లు సూచించవచ్చు. కీమోథెరపి కోర్సును వెన్నెముక కెనాల్ లోకి కూడా ఇవ్వవచ్చు మరియు ఇంట్రాథెకాల్ కీమోథెరపి అని కూడా అంటారు.
ఫిట్ గా లేని లేదా 50 సంవత్సరాలకు పైగా వయస్సు గల రోగుల వ్యాధికి చికిత్స చేసేందుకు టెమోజోలోమైడ్ రిటూక్సిమాబ్ లాంటి తక్కువ తీవ్రత గల కీమోథెరపిని ఇస్తారు.
రేడియోథెరపి
ఈ స్థితి గల రోగులకు రేడియోథెరపి చికిత్స ఎంపిక. రేడియోథెరపి దానంతటది రోగనాశక చికిత్స కాదు. కీమోథెరపికి పూర్తి స్పందన లేని, కీమోథెరపి చేయించుకునేందుకు కావలసినంత ఫిట్ గా లేని లేదా కీమోథెరపి తరువాత క్యాన్సరు తిరిగి కలిగిన రోగుల్లో రేడియోథెరపి సాధారణంగా ఒక చికిత్స ఎంపిక. రేడియోథెరపి కోర్సు అది ఉపయోగించబడుతున్న స్థితిని బట్టి 3-5 వారాలు ఉండొచ్చు.




