వృషణ క్యాన్సర్
వృషణతిత్తులు
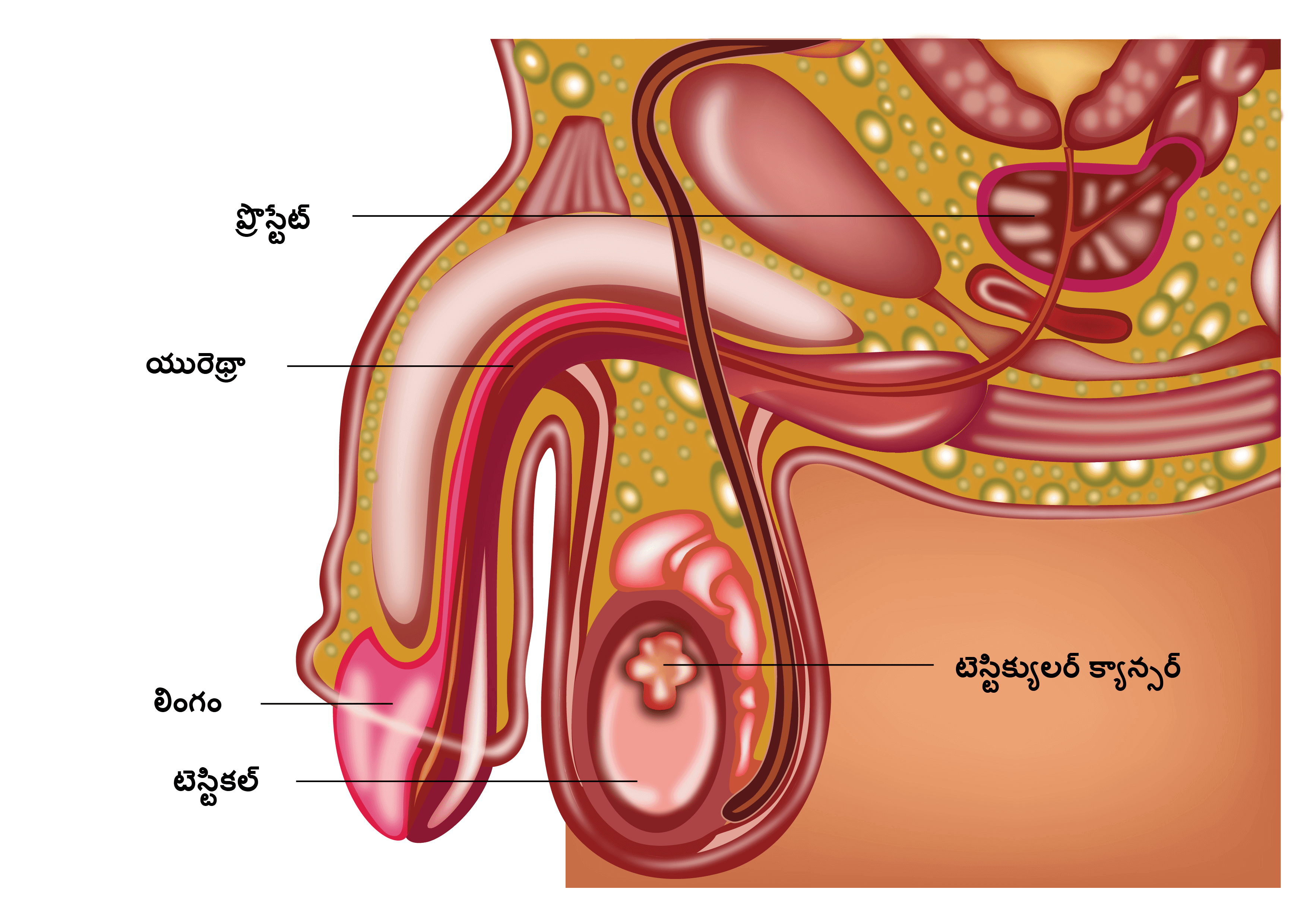
వృషణాలు లేదా టెస్టికల్స్ అనేవి పురుషుని సంతానోత్పత్తి అవయవాలు. పురుషునిలో రెండు వృషణతిత్తులు ఉంటాయి, కుడి మరియు ఎడమ వైపున మరియు వృషణతిత్తిలో ఉంటాయి. వృషణతిత్తి అంగం కింద ఉంటుంది. వృషణాలు టెస్టోస్టెరోన్ అనే హార్మోన్ని ఉత్పత్తి చేస్తాయి. ముఖం మరియు శరీరంపై వెంట్రుకలు పెరగడం, లోతుగా స్వరం మరియు కండరాల అభివృద్ధి లాంటి పురుషుని లక్షణాల అభివృద్ధిని టెస్టోస్టెరోన్ సుగమం చేస్తుంది. వృషణాలు వీర్యం కూడా ఉత్పత్తి చేస్తాయి. వృషణాల్లో ఉత్పత్తి అయిన వీర్యం ఎపిడైడిమిస్ అనే ట్యూబు మరియు స్పెర్మాటిక్ కార్డు ద్వారా మూత్రమార్గంలోకి వెళుతుంది.
టెస్టిక్యులర్ క్యాన్సర్లు
వృషణాల్లో ప్రారంభమయ్యే క్యాన్సర్లను టెస్టిక్యులర్ క్యాన్సర్లు అంటారు. సెమినోమా మరియు నాన్-సెమినోమాలు రెండు ప్రధాన రకాల టెస్టిక్యులర్ క్యాన్సర్లు. వీటిని జెర్మ్ సెల్ కణితులు అని కూడా అంటారు. వృషణాల క్యాన్సర్ల యొక్క అరుదైన రూపాల్లో లింఫోమాస్ మరియు అడెనోకార్సినోమా లాంటి ఇతర పారా టెస్టిక్యులర్ క్యాన్సర్లు ఉంటాయి.
టెస్టిక్యులర్ క్యాన్సర్లు 25 సంవత్సరాల వయస్సు నుంచి యువతలో సామాన్యంగా కలుగుతాయి. 25-35 సంవత్సరాల వయస్సు గల పురుషుల్లో ఇవి అత్యంత సామాన్యమైన క్యాన్సర్ రకం. 55 నుంచి 65 సంవత్సరాల వయస్సు గల వృద్ధ పురుషుల్లో కూడా టెస్టిక్యులర్ క్యాన్సర్లు కలగవచ్చు. గ్లోబోకన్ 2018 డేటా ప్రకారం, భారతదేశంలో 4414 టెస్టిక్యులర్ క్యాన్సర్లు ఉన్నాయి, ఇవి మొత్తం క్యాన్సర్లలో దాదాపు 0.4% ఉంటాయి.
టెస్టిక్యులర్ క్యాన్సర్లు అనేక రకాలుగా ఉండొచ్చు మరియు ఈ కింద జాబితాగా ఇవ్వబడ్డాయి. టెస్టిక్యులర్ క్యాన్సర్లలో అత్యధికం జెర్మ్ సెల్ కణితులు. ఇవి క్యాన్సర్లు లేదా నిరపాయకర కణితులు అయివుండొచ్చు.
జెర్మ్ సెల్ ట్యూబర్స్ని భిన్న కేటగిరిల్లోకి విభజించవచ్చు మరియు ఉంటాయి
- సెమినోమస్
- టెరటోమస్
- మిశ్రమ జెర్మ్ సెల్ కణితి
- స్పెర్మటోసైటిక్ సెమినోమా
టెరటోమస్ని పరిపక్వ టెరటోమా, అపరిపక్వ టెరటోమా, ఎంబ్రియోనల్ కార్సినోమా లేదా యోక్ శాక్ కణితిలో వర్గీకరించవచ్చు. ఈ ప్రత్యామ్నాయాల మిశ్రమం ఒక కణితిలో ఉండొచ్చు.
వృషణాల్లో కలిగే నాన్-జెర్మ్ సెల్ కణితులు అరుదైనవి మరియు ఉండొచ్చు
- సర్కోమాస్
- లింఫోమాస్
- సెక్స్ కార్డ్/లేడిగ్ సెల్ కణితులు
టెస్టిక్యులర్ క్యాన్సర్ కొన్ని ప్రమాదకర అంశాలతో ముడిపడివుంటుంది మరియు క్యాన్సరు కలిగే ప్రమాదాన్ని ఇవి పెంచుతాయి. వీటిల్లో ఉండేవి
జారని వృషణాలు
వృషణాలు జారని ప్రజల్లో టెస్టిక్యులర్ క్యాన్సర్ ప్రమాదం పెరుగుతుంది. పుట్టిన సమయంలో లేదా తరువాత వృషణాలు మరియు సంపూర్ణంగా వృషణతిత్తిలోకి మారిపోయే స్థితి ఇది. జారని వృషణాలను శస్త్రచికిత్సతో 2 సంవత్సరాల వయస్సు లోపు సరిదిద్దితే ఈ ప్రమాదం తగ్గుతుంది.
కుటుంబ చరిత్ర
కుటుంబంలో టెస్టిక్యులర్ క్యాన్సర్ గల రోగులకు ప్రమాదం కలిగే అవకాశం కొద్దిగా పెరుగుతుంది. మొత్తం టెస్టిక్యులర్ క్యాన్సర్లలో దాదాపు 2% తండ్రి, సోదరుడు తదితర వాళ్ళకు ప్రమాదం గల రోగుల్లో కలుగుతుంది.
జన్యుపరమైన స్థితులు
క్లైన్ఫెల్టర్ సిండ్రోమ్, డౌన్స్ సిండ్రోమ్ లాంటి జన్యుపరమైన స్థితులు గల రోగులకు ప్రమాదం పెరుగుతుంది. ఈ రోగుల్లో వృషణాలు ఉపమామూలుగా అభివృద్ధి చెందడం వల్ల ఇది కలిగే అవకాశం ఉంది.
టెస్టిక్యులర్ క్యాన్సర్ అనేక విధాలుగా ఉండొచ్చు మరియు మామూలుగా కనిపించే లక్షణాలు ఈ కింద ఇవ్వబడ్డాయి.
వృషణాల్లో గడ్డ లేదా వాపు
ఇది చాలా సామాన్యంగా ఉండే లక్షణం. వృషణాల్లో గడ్డ ఉన్నట్లుగా అనిపిస్తూ క్రమంగా సైజు పెరుగుతుండటం. గడ్డ నొప్పి లేకుండా లేదా నొప్పిగా ఉండొచ్చు మరియు సాధారణంగా వృషణాలకు వేరుగా ఉండదు. కొన్నిసార్లు, గడ్డను గమనించడానికి ముందు వృషణాలకు దెబ్బతగిలిన చరిత్ర ఉంటుంది.
గడ్డ చిన్నగా లేదా పెద్దగా ఉండొచ్చు మరియు వృషణాల్లో ఉండే అత్యధిక గడ్డలు క్యాన్సరువి కావు. అయినప్పటికీ డాక్టరుతో గడ్డను పరీక్ష చేయించుకోవడం ముఖ్యం.
వృషణాల్లో లేదా వృషణతిత్తిలో నొప్పి
ఇది టెస్టిక్యులర్ క్యాన్సర్కి కూడా లక్షణం కావచ్చు. మళ్ళీ, వృషణాలు నొప్పిగా ఉన్న కొద్ది రోగులకు మాత్రమే క్యాన్సరు ఉంది.
ఇతర లక్షణాలు
టెస్టిక్యులర్ క్యాన్సర్లో కనిపింఏ ఇతర అసామాన్యమైన లక్షణాల్లో కాళ్ళలో వాపు, దగ్గు, శ్వాస తీసుకోలేకపోవడం, పొత్తికడుపులో నొప్పి, బరువు కోల్పోవడం, పిల్లలు పుట్టకపోవడం, మెడలో గడ్డలు లేదా మింగడంలో కష్టం ఉంటాయి. ఈ లక్షణాలు వృషణాల నుంచి క్యాన్సరు ఛాతీ లేదా పొత్తికడుపుకు విస్తరించడం వల్ల కలుగుతాయి.
టెస్టిక్యులర్ క్యాన్సర్ని అనుమానించినప్పుడు, ఈ కింది పరిశోధనలు పరిగణించబడతాయి.
వృషణతిత్తికి అల్ట్రాసౌండ్ స్కాన్
వృషణాలు మరియు వృషణతిత్తికి చేసిన అల్ట్రాసౌండ్ వృషణాల్లోని గడ్డ గట్టిగా ఉందా లేదా ఫ్లూయిడ్తో నిండివుందా అనే విషయం నిర్థారించగలుగుతుంది. ఫ్లూయిడ్ గల గడ్డలు క్యాన్సరు అయ్యే అవకాశం తక్కువగా ఉంటుంది. వృషణతిత్తిలోని గడ్డ వృషణాల వల్ల కలిగిందా లేదా వృషణతిత్తిలోని ఇతర ఏరియాల నుంచి కలిగిందా అనే విషయం కూడా స్కాన్ చెబుతుంది.
రక్త పరీక్షలు
కణితి మార్కర్లు అనేవి క్యాన్సరు ఉందా అనే విషయం పరీక్షించేందుకు చేయబడే రక్త పరీక్షలు. కణితి మార్కర్లు కొన్ని టెస్టిక్యులర్ క్యాన్సర్లలో ఉద్భవించవచ్చు, కాబట్టి ఇలాంటి క్యాన్సరు ఉన్నట్లుగా అనుమానించబడిన రోగులందరిలో ఈ పరీక్షలు చేయబడతాయి. మామూలుగా కొలవబడే కణితి మార్కర్లు అల్ఫా ఫెటో ప్రొటీన్ (ఎఎఫ్పి), బి హ్యూమన్ కోరియానిక్ గొనాడోట్రోఫిన్ (బి హెచ్సిజి) మరియు ఎల్డిహెచ్. కణితి మార్కర్లే కాకుండా, కాలేయం, మూత్రపిండం పనితనం మదింపు చేసేందుకు నిత్యపరిపాటి రక్త పరీక్షలు చేయబడతాయి.
ఆర్కిడెక్టమి
ఆర్కిడెక్టమి అనేది సర్జికల్ ఆపరేషన్, దీనిలో వృషణాలు తొలగించబడతాయి. పై పరిశోధనలను క్లినికల్ పరీక్షతో పాటు టెస్టిక్యులర్ క్యాన్సర్ ఉన్నట్లుగా చూపించినప్పుడు ఇది చేయబడుతుంది.
ఈ క్యాన్సరును అనుమానించినప్పుడు, సాధారణంగా బయాప్సీ చేయబడదు ఎందుకంటే ఇది క్యాన్సర్ విస్తరించే ప్రమాదాన్ని పెంచవచ్చు, కాబట్టి బయాప్సీ లేకుండానే సర్జరీ చేయబడుతుంది. ఆపరేషన్లో, తొలగించిన వృషణాల స్థితిలో ప్రొస్థెసిస్ (ఫాల్స్ వృషణాలు) పెట్టబడతాయి.
నిర్థారణ చేసిన తరువాత స్టేజింగ్ పరీక్షలు
క్యాన్సరు తన మూలస్థానం నుంచి శరీరంలోని ఇతర భాగాలకు విస్తరించిందా అనే విషయం తెలుసుకునేందుకు సహాయపడే ప్రక్రియను స్టేజింగ్ సూచిస్తోంది.
ఛాతీ ఎక్స్రే
ఛాతీలోకి క్యాన్సరు విస్తరించిందేమో చూసేందుకు ఛాతీ ఎక్స్రే తీయబడుతుంది.
సిటి స్కాన్
ముదిరిన టెస్టిక్యులర్ క్యాన్సర్ ఉన్నట్లుగా అనుమానించబడిన రోగి స్జేజ్ని తెలుసుకునేందుకు కాంట్రాస్ట్తో ఛాతీ, పొత్తికడుపు మరియు పెల్విస్కి సిటి స్కాన్ తీయబడుతుంది. శరీరంలోని ఇతర ప్రాంతాలకు క్యాన్సరు విస్తరించిందా లేదా అఏ విషయం గురించిన సమాచారం స్కాన్ ఇస్తుంది మరియు ఆర్కిడెక్టమి చేసిన తరువాత మరింతగా చికిత్స అవసరమా అనే విషయం ఇది నిర్థారిస్తుంది.
పిఇటి సిటి స్కాన్
టెస్టిక్యులర్ క్యాన్సర్ ప్రారంభ స్టేజింగ్కి పిఇటి సిటి స్కాన్ సాధారణంగా సిఫారసు చేయబడటం లేదు, కానీ శరీరంలోని ఇతర భాగాల్లోకి క్యాన్సరు విస్తరించినట్లుగా ఆందోళన ఉన్న పరిస్థితుల్లో ఉపయోగకరంగా ఉంటుంది.
టెస్టిక్యులర్ క్యాన్సర్లను టిఎన్ఎం మరియు నంబరు స్టేజింగ్ సిస్టమ్స్ వల్ల స్టేజింగ్ చేయబడుతున్నాయి మరియు ఈ కింద ఇవ్వబడ్డాయి. ఇక్కడ కణితి మార్కర్ల స్థాయి స్టేజింగ్ని నిర్థారించేందుకు కూడా ఉపయోగించబడుతుంది.
టి స్టేజ్
| టి1 | లింఫో వాస్కులర్ ఇన్వేజన్ లేకుండా వృషణాలకు కణితి పరిమితం కావడం |
| టిఎ1 | కణితి 3 సెం.మీ కంటే చిన్నదిగా ఉండటం |
| టి1బి | కణితి సైజు 3 సెం.మీ లేదా పెద్దదిగా ఉండటం |
| టి2 | లింఫో వాస్కులర్ ఇన్వేజన్ లేకుండా వృషణాలకు కణితి పరిమితం కావడం లేదా వృషణాల చుట్టూ ఉన్న కణజాలాలపై కణితి దాడి చేయడం |
| టి3 | లింఫో వాస్కలర్ ఇన్వేజన్తో లేదా లేకుండా సూపర్మ్యాటిక్ కార్డుపై కణితి దాడిచేయడం |
| టి4 | లింఫో వాస్కలర్ ఇన్వేజన్తో లేదా లేకుండా వృషణతిత్తిపై కణితి దాడిచేయడం |
స్టేజింగ్ని క్లినికల్ పద్ధతులతో చేయాలా లేదా సర్జరీ తరువాత చేశారా అనే దానిపై ఆధారపడి ఎన్ స్టేజ్ క్లినికల్ ఎన్ లేదా పేథొలాజికల్ ఎన్పై ఆధారపడి ఉంటుంది.
క్లినికల్ ఎన్
| సిఎన్0 | రీజినల్ లింఫ్ నోడ్ మెటాస్టాసిస్ లేదు |
| సిఎన్1 | 2 సెం.మీ కంటే పెద్దవి కాని సింగిల్ లేదా అనేక లింఫ్ నోడ్స్లో మెటాస్టాసెస్ |
| సిఎన్2 | సైజు 2 సెం.మీ కంటే ఎక్కువ మరియు 5 సెం.మీ లోపు గల సింగిల్ లింఫ్ నోడ్ లేదా అనేక నోడ్స్లో మెటాస్టాసిస్ |
| సిఎన్3 | సైజు 5 సెం.మీ కంటే ఎక్కువ లింఫ్ నోడ్ మాస్ గల మెటాస్టాసిస్. |
పేథొలాజికల్ ఎన్
| పిఎన్0 | లింఫ్ నోడ్ మెటాస్టాసిస్ లేదు |
| పిఎన్1 | సైజు 2 సెం.మీ కంటే ఎక్కువ మరియు 5 సెం.మీ మించకుండా సింగిల్ లేదా అనేక లింఫ్ నోడ్స్లో మెటాస్టాసెస్ |
| పిఎన్2 | సైజు 2 సెం.మీ కంటే ఎక్కువ మరియు 5 సెం.మీ లోపు గల, లేదా 5కి పైగా నోడ్లు లేదా లింఫ్ నోడ్స్ బయట వ్యాధి విస్తరణతో సింగిల్ లింఫ్ నోడ్ లేదా అనేక నోడ్స్లో మెటాస్టాసిస్ సైజు 5 సెం.మీ కంటే ఎక్కువ లింఫ్ నోడ్ మాస్ గల మెటాస్టాసిస్. |
| pN3 | Metastasis with a lymph node mass larger than 5 cm in size |
మెటాస్టాసిస్ (ఎం)
| ఎం0 | సుదూర మెటాస్టాసెస్ లేవు |
| ఎం1 | సుదూర మెటాస్టాసెస్ కనిపించాయి |
సీరమ్ మార్కర్స్ (5)
| ఎస్0 | మామూలు పరిమితుల లోపల కణితి మార్కర్ స్థాయిలు | ||||
| S1 | LDH <1.5 x N మరియు B-hCG (mIU/mL) <5000 మరియు AFP (ng/mL) <1000 | S2 | DH 1.5-10 x N or B-hCG (mIU/mL) 5000-50,000 లేదా AFP (ng/mL) 1000- 10,000 |
S3 | DH >10 x N లేదా B-hCG (mIU/mL) >50,000 లేదా AFP (ng/mL) >10,000 |
నంబరు స్టేజింగ్ సిస్టమ్ ఈ కింది విధంగా ఉంటుంది
స్టేజ్ 1 క్యాన్సర్
స్టేజ్ 1 క్యాన్సర్ అనేది వృషణాలకు పరిమితమైన మరియు వృషణాలకు బయట విస్తరించని క్యాన్సర్ అని అర్థం. ఆర్కిడెక్టమి తరువాత కణితి మార్కర్లు అలాగే ఉన్నాయా లేదా అనే విషయంపై ఆదారపడి ప్రతి స్టేజ్కి ‘ఎస్’ ఇవ్వబడుతుంది. కణితి మార్కర్లు పెరిగితే, అది స్టేజ్ 1ఎస్ అవుతుంది.
స్టేజ్ 2 క్యాన్సర్
స్టేజ్ 2 క్యాన్సర్ అంటే వృషణాలను దాటి పెల్విస్ లేదా పొత్తికడుపు యొక్క లింఫ్ నోడ్స్లోకి క్యాన్సర్ వ్యాపించిందని అర్థం. ఎన్ స్టేజింగ్ ఎన్1, ఎన్2 మరియు ఎన్3కి మించి ఉందా అనే దానిపై ఆధారపడి స్టేజ్ 2ని 2ఎ, 2బి మరియు 2సిలోకి విభజించడం జరుగుతుంది.
స్టేజ్ 3 క్యాన్సర్
లింఫ్ నోడ్ ప్రమేయం పొత్తికడుపుకు మించివున్నప్పుడు లేదా క్యాన్సర్ ఇతర అవయవాలకు సోకినప్పుడు లేదా అత్యధిక స్థాయిల కణితి మార్కర్లు ఎస్2 మరియు ఎస్3 కేటగిరిలో ఉన్నప్పుడు స్టేజ్ 3 ఉంటుంది.
టెస్టిక్యులర్ క్యాన్సర్లకు సర్జరీ, కీమోథెరపి మరియు రేడియోథెరపి ఎంపికలతో చికిత్స చేయబడతాయి.
సర్జరీ
ఆర్కిడెక్టమి
వృషణాల క్యాన్సరుకు సర్జరీ చేయడం క్యాన్సరు గల వృషణం మొత్తాన్ని తొలగించడం ఉంటుంది మరియు ఈ ప్రక్రియను ఆర్కియెక్టమి లేదా ఆర్కిడెక్టమి అంటారు. ఇక్కడ, వృషణాలను తొలగించేందుకు గజ్జల్లో గంటు పెట్టబడుతుంది. సర్జరీ సమయంలో, తొలగించిన వృషణం స్థానంలో ప్రొస్థేసిస్ పెట్టబడుతుంది. ప్రారంభ టెస్టిక్యులర్ క్యాన్సర్లలో, అవసరమయ్యే ఏకైక ఆపరేషన్ ఆర్కిడెక్టమి.
లింఫ్ నోడ్ డిసెక్షన్
కొన్ని దేశాల్లో, వృషణాల వెలుపల వ్యాధి కనిపించనప్పుడు చేయబడే ఏకైక ఆపరేషన్ ఆర్కిడెక్టమి. ఇతర దేశాల్లో, ఆర్కిడెక్టమి మరియు పొత్తికడుపుకు లింఫ్ నోడ్ని తొలగించడం చేయబడతాయి. ఏ ఆపరేషన్ ప్రణాళిక చేయబడిందనే విషయం మీ డాక్టరు వివరిస్తారు.
కీమోథెరపి లేదా రేడియోథెరపి తరువాత సైజు తగ్గని పొత్తికడుపులో లింఫ్ నోడ్లు పెరిగిన రోగుల్లో, లింఫ్ నోడ్లను సర్జరీతో తొలగించడం పరిగణించబడవచ్చు.
ఈ ప్రక్రియను రెట్రోపెరిటోన్డ్ లింఫ్ నోడ్ విచ్ఛేదనం అని అంటారు మరియు ప్రారంభ టెస్టిక్యులర్ క్యాన్సర్లు గల రోగుల్లో లేదా చికిత్స తరువాత ఇంకెంత మాత్రం లింఫ్ నోడ్లు పెద్దవి కాని రోగుల్లో అవసరం కాలేదు.
ఇతర ఏరియాలు
కొన్నిసార్లు, కీమోథెరపి లేదా రేడియోథెరపితో తగ్గని శరీరంలోని ఇతర ప్రాంతాల నుంచి లింఫ్ నోడ్ మాస్లను తొలగించడానికి సర్జరీ చేయబడుతుంది.
క్యాన్సర్ దశపై ఆధారపడి సర్జరీ తరువాత కీమోథెరపి లేదా రేడియోథెరపి లాంటి ఇతర చికిత్సలు అవసరం కావచ్చు మరియు ఇది సంబంధిత విభాగాల్లో చర్చించబడింది.
కీమోథెరపి
టెస్టిక్యులర్ క్యాన్సర్లను అదుపుచేయడంలో కీమోథెరపి మామూలుగా ఉపయోగించబడుతుంది. ఇక్కడ వ్యాధిని నియంత్రించడం మరియు నయం చేయడం కీమోథెరపి లక్ష్యం. కీమోథెరపి అవసరం మరియు వాడే ఔషధాల ఎంపిక టెస్టిక్యులర్ క్యాన్సర్ రకంపై మరియు రోగనిర్థారణ సమయంలో క్యాన్సరు దశపై ఆధారపడి ఉంటుంది.
సెమినోమా
సెమినోమాస్ చికిత్సలో కీమోథెరపి ఉపయోగించబడుతుంది. సెమినోమాస్లో మామూలుగా ఉపయోగించే ఔషధాల్లో కార్బోప్లాటిన్, ఇపి లేదా బిఇపి కీమోథెరపి రెజిఎమన్లు ఉంటాయి. ఎంపికచేసే ఔషధాలు సెమినోమా దశపై మరియు రోగి సాధారణ స్థితి మరియు ప్రాధాన్యతలపై ఆధారపడి ఉంటాయి. ప్రారంభ దశ సెమినోమాస్లో, సర్జరీ తరువాత కీమోథెరపి పరిగణించబడుతుంది మరియు ముదిరిన దశల్లో, మొదటి చికిత్సగా కీమోథెరపిని ఉపయోగించవచ్చు.
నాన్- సెమినోమా క్యాన్సర్లు
సెమినోమాస్ కాకుండా ఇతర క్యాన్సర్లను నాన్ సెమినోమాటవస్ జెర్మ్ సెల్ కణితులుగా పిలుస్తారు. ఈ కణితుల చికిత్స ఎంపికలు రోగనిర్థారణ సమయంలో క్యాన్సరు దశపై ఆధారపడి ఉంటుంది, ప్రారంభ క్యాన్సర్లలో, కీమోథెరపిని ఉపయోగించవలసిన అవసరం లేదు మరియు సర్జరీ మాత్రమే సరిపోతుంది, మరింత ముదిరిన క్యాన్సర్లలో కీమోథెరపి కచ్చితంగా ఉపయోగించబడుతుంది. ఇక్కడ మామూలుగా ఉపయోగించే కీమోథెరపి ఎంపిక పైన వివరించినట్లుగా బిఇపి. సాధారణంగా 4 చక్రాల వరకు ఇవ్వబడుతుంది.
నటెస్టిక్యులర్ క్యాన్సర్లకు రేడియోథెరపి
కొన్ని రకాల టెస్టిక్యులర్ క్యాన్సర్లకు చికిత్స చేసేందుకు రేడియోథెరపి ఉపయోగించబడుతుంది. ఈ చికిత్సను సర్జరీ పూర్తయిన తరువాత ఇవ్వబడుతుంది.
నసెమినోమా
స్టేజ్ 1 మరియు 2 సెమినోమాస్లో చికిత్స ఎంపికగా రేడియోథెరపిని ఉపయోగించవచ్చు. టెస్టిక్యులర్ క్యాన్సర్లలో, సర్జరీ తరువాత ప్రారంభ దశల్లో కీమోథెరపి లేదా రేడియోథెరపిని ఉపయోగించాలా అనే విషయంలో చాయిస్ ఉంటుంది, ఎందుకంటే ఈ స్థితిని నయం చేసేందుకు ఉభయ ఎంపికలు సహాయపడగలవు. నిర్ణయం తీసుకోవడానికి ముందు ఎంపికలను డాక్టరుతో చర్చించవచ్చు.
ననాన్ సెమినోమా క్యాన్సర్లు
నాన్ సెమినోమాటవస్ జెర్మ్ సెల్ కణితుల చికిత్స కోసం రేడియోథెరపి సాధారణంగా పరిగణించబడదు. ఇక్కడ సర్జరీ తరువాత కీమోథెరపి ప్రాధాన్యమివ్వబడే చికిత్స ఎంపిక.
నసెమినోమాకు చికిత్స
సెమినోమాకు చికిత్స రోగనిర్థారణ సమయంలో స్టేజ్ని బట్టి నిర్ణయించబడుతుంది. సెమినోమా ఉన్నట్లుగా నిర్థారణ చేయబడిన అత్యధిక మంది రోగులకు చికిత్సలో తొలి చర్యగా ఆర్కిడెక్టమి ఉంటుంది. లింఫ్ నోడ్ని విచ్ఛేదనం చేయడం లేదా చేయకపోవడంతో ఇది ముడిపడివుండొచ్చు. తదుపరి చికిత్సను ప్రధానంగా స్టేజ్తో నిర్ణయించడం జరుగుతుంది.
నస్టేజ్ 1 సెమినోమా
స్టేజ్ 1 సెమినోమా బాగా నయంచేయదగిన వ్యాధి మరియు సర్జరీ తరువాత తదుపరి చికిత్స ఎల్లప్పుడూ అవసరం కాదు. ఈ కింది ఎంపికలు చికిత్స ఎంపికలుగా పరిగణించబడతాయి.
నిఘా అనేది ఒక ఎంపిక, ఇక్కడ సర్జరీ తరువాత తదుపరి చికిత్స ఏదీ చేయబడదు మరియు రోగిని క్లినిక్లో క్రమంతప్పకుండా చూడటం జరుగుతుంది. ఇది మొదటి రెండు సంవత్సరాల్లో సాధారణంగా ప్రతి 1-2 నెలల లోపు ఉంటుంది మరియు ఆ తరువాత ఛాతీ ఎక్స్రేలు మరియు సిటి స్కాన్ని ఉపయోగించడంతో పాటు తక్కువ తరచుగా ఉంటుంది. డాక్టరుకు రెగ్యులర్ సందర్శనల ప్రణాళికకు రోగికి స్టిక్స్ ఇస్తూ ఈ ఎంపిక కింద వివరించిన ఇతర ఎంపికల అంత బాగా ఉంటుంది.
కార్బోప్లాటిన్ యొక్క చక్రం 1తో కీమోథెరపి ఈ క్యాన్సర్ స్టేజిలో మరొక చికిత్స ఎంపిక. ఇక్కడ ఒక మోతాదు కార్బోప్లాటిన్ కీమోథెరపి రోగికి ఇవ్వబడుతుంది. ఈ కీమోథెరపి యొక్క సంభావ్య దుష్ప్రభావాల్లో యువ రోగుల్లో సంతానోత్పత్తిపై ప్రభావం, తక్కువ రక్త కౌంట్లు మరియు ఇన్ఫెక్షన్ అపాయం, వికారం మరియు వాంతులు, మలబద్ధకం మరియు అలసట ఉంటాయి.
రేడియోథెరపి ఈ స్టేజ్ యొక్క మరొక చికిత్స ఎంపిక. పారాఅవోర్టిక్ లింఫ్ నోడ్ రీజియన్ని లక్ష్యంగా చేసుకోవడం చికిత్స మరియు 10 రోజుల వ్యవధి ఉంటుంది మరియు సంభావ్య దుష్ప్రభావాల్లో అలసట, సంతానోత్పత్తి తగ్గే ప్రమాదం కొద్దిగా ఉంటుంది.
ఏ ఎంపికను ఎంచుకోవాలనేది ఈ చికిత్సల మంచి చెడులు, రోగి వయస్సు మరియు రోగి కోరికలపై ఆధారపడి ఉంటుంది.
నస్టేజ్ 2 సెమినోమా
స్టేజ్ 2 సెమినోమా గల రోగులకు ఈ సర్జరీ తరువాత రేడియోథెరపి లేదా కీమోథెరపితో చికిత్స చేయవచ్చు. వ్యాధి ఏ స్టేజ్లో ఉందనే దానిపై ఆధారపడి, కీమోథెరపిని సింగిల్ ఏజెంట్ కార్బోప్లాటిన్తో లేదా ఎటోపోసైడ్ మరియు సిస్ప్లాటిన్ లేదా కార్బోప్లాటిన్తో కీమోథెరపి సమ్మేళనంతో ఉండొచ్చు. సింగిల్ ఏజెంట్ కార్బాప్లాటిన్ని స్టేజ్ 1లో వివరించినట్లుగా రేడియోథెరపితో మిళితం చేయవచ్చు.
నస్టేజ్ 3 మరియు 4 సెమినోమా
స్టేజ్ 3 సెమినోమా గల రోగులకు సమ్మేళన కీమోథెరపితో చికిత్స చేయబడుతుంది.
నటెరటోమా లేదా నాన్ సెమినోటోవస్ జెర్మ్ సెల్ కణితులకు చికిత్స
సర్జరీలో వ్యాధి స్టేజ్ మరియు సర్జరీ తరువాత బి-హెచ్సిజి, ఎఎఫ్పి మరియు ఎల్డిహెచ్ లాంటి కణితి మార్కర్ స్థాయిలపై ఆధారపడి సర్జరీ తరువాత సమ్మేళన కీమోథెరపితో చికిత్స చేయబడుతుంది.
నస్టేజ్ 1 టెరటోమా
స్టేజ్ 1 టెరటోమా గల రోగులకు సర్జరీ తరువాత పేథాలజీ శాంపిల్లో కనిపించిన వాస్కులర్ ఇన్వేజన్ ఉండటం లేదా లేకపోవడంపై ఆధారపడి నిఘా లేదా కీమోథెరపితో చికిత్స చేయబడవచ్చు. వాస్కులర్ ఇన్వేజన్ లేనప్పుడు, స్టేజ్ 1 కణితులకు కేవలం నిఘా అవసరం మరియు కీమోథెరపికి బదులుగా సన్నిహిత అనుసరణ ఉండాలి. వాస్కులర్ ఇన్వేజన్ గల వారు బిఇపి రెజిమెన్తో కీమోథెరపి యొక్క 2 చక్రాల నుంచి ప్రయోజనం పొందుతారు. బిఇపిలో బ్లెయోమైసిన్, సిస్ప్లాటిన్ మరియు ఎటోపోసైడ్ ఔషధాలు ఉన్నాయి. ప్రతి 3 వారాలకు 5 రోజుల పాటు ఇవ్వబడుతుంది. రెట్రోపెరిటోనియల్ లింఫ్ నోడ్ సర్జరీ లేదా నిఘాతో సర్జికల్ స్టేజింగ్ కూడా ఎంపికలు.
నమెటాస్టాటిక్ టెరటోమా
ముదిరిన టెరటోమా గల రోగులకు బిఇపి రెజిమెన్తో సాధారణంగా సమ్మేళన కీమోథెరపితో చికిత్స చేయబడుతుంది. ఇది 3 లేదా 4 చక్రాల పాటు ఉంటుంది, ప్రతి చక్రం 21 రోజులు ఉంటుంది. ప్రతి చక్రంలో కీమోథెరపి 5 రోజుల పాటు ఇవ్వబడుతుంది మరియు 3 రోజులోల కూడా ఇవ్వవచ్చు (3 రోజుల బిఇపి). ఈ కీమోథెరపితో ఈ కణితులను బాగా నయం చేయవచ్చు. కీమోథెరపి యొక్క విషతుల్యత లేదా దుష్ప్రభావాల్లో అలసట, జుట్టు ఊడటం, తక్కువ రక్త కౌంట్లు, ఇన్ఫెక్షన్ ప్రమాదం, వాంతులు, నీళ్ళ విరేచనాలు, సంతానోత్పత్తి తగ్గడం, ఊపిరితిత్తులు దెబ్బతినడం ఉంటాయి.
నరిలాప్స్ లేదా రికరెంట్ లేదా నిరోధక వ్యాధి
ప్రారంభ చికిత్సతో పరిష్కారం కాని వ్యాధి గల సెమినోమా లేదా టెరటోమా గల రోగులకు, వ్యాధి తిరిగొచ్చిన వారికి, విఐపి లేదా టిఐపి లాంటి కీమోథెరపితో చికిత్స చేయబడుతుంది. స్టెమ్ సెల్ సపోర్టుతో అధిక మోతాదు కీమోథెరపి కూడా పరిగణించబడుతుంది.
నబ్లెయోమైసిన్ ఊపిరితిత్తుల విషతుల్యం
బ్లెయోమైసిన్ బిఇపి కీమోథెరపి రెజిమెన్లో భాగంగా ఉంటుంది. కొంతమంది రోగుల్లో ఈ ఔషధం ఊపిరితిత్తులకు దీర్ఘకాలిక డేమేజ్ కలిగించవచ్చు కాబట్టి ఈ చికిత్సపై ఉండగా ఊపిరితిత్తుల పనితనం సన్నిహితంగా పర్యవేక్షించబడుతుంది. పొడి దగ్గు మరియు ఊపిరాడకపోవడం బ్లెయోమైసిన్ విషతుల్యతతో ముడిపడివున్న లక్షణాలు. ఇంకా, ముందు నుంచే ఊపిరితిత్తుల వ్యాధి గల రోగులకు లేదా ధూమపానం చేసేవారికి ఈ ఔషధం ఇవ్వబడదు.
వీర్యం బ్యాంకింగ్
టెస్టిక్యులర్ క్యాన్సర్లకు కీమోథెరపి లేదా రేడియోథెరపి చేయించుకోవడం వల్ల యువ పురుషులకు, వీర్యం బ్యాంకింగ్ సలహా ఇవ్వబడుతోంది ఎందుకంటే పిల్లలు పుట్టకపోవడం దుష్ప్రభావం కావచ్చు, ప్రత్యేకించి కీమోథెరపితో. వీర్యం బ్యాంకింగ్ అనేది ఒక ప్రక్రియ దీనిలో రోగి కీమోథెరపిని పొందడానికి ముందు రోగి వీర్యం నిల్వ చేయబడుతుంది.




