యుటెరైన్ క్యాన్సర్
యుటెరస్
యుటెరస్ అనేది గర్భాశయానికి ఇవ్వబడిన వైద్య పేరు. సెర్విక్స్, యోని, అండాశయాలు మరియు ఫాలోపియన్ ట్యూబులతో పాటు, ఇది స్త్రీ సంతానోత్పత్తి వ్యవస్థను తయారుచేస్తుంది.
యుటెరస్ అనేది బిడ్డ వృద్ధిచెందే కండరాల తిత్తి. యుటెరస్ యొక్క అత్యంత లోపలి వైపున గల లైనింగ్ని ఎండోమెట్రియమ్ అని అంటారు. మయోమెట్రియమ్ అనే ఎండోమెట్రియం చుట్టూ గల కండరాల పొర యుటెరస్కి ఉంది.
యుటెరస్ యొక్క దిగువ భాగాన్ని సెర్విక్స్ అంటారు, ఇది యోని లోపలకు తెరుచుకుంటుంది. ఫాలోపియన్ ట్యూబుల ద్వారా అండాశయాలకు యుటెరస్ అనుసంధానమై ఉంటుంది.
యుటెరైన్ లేదా ఎండోమెట్రియల్ క్యాన్సర్
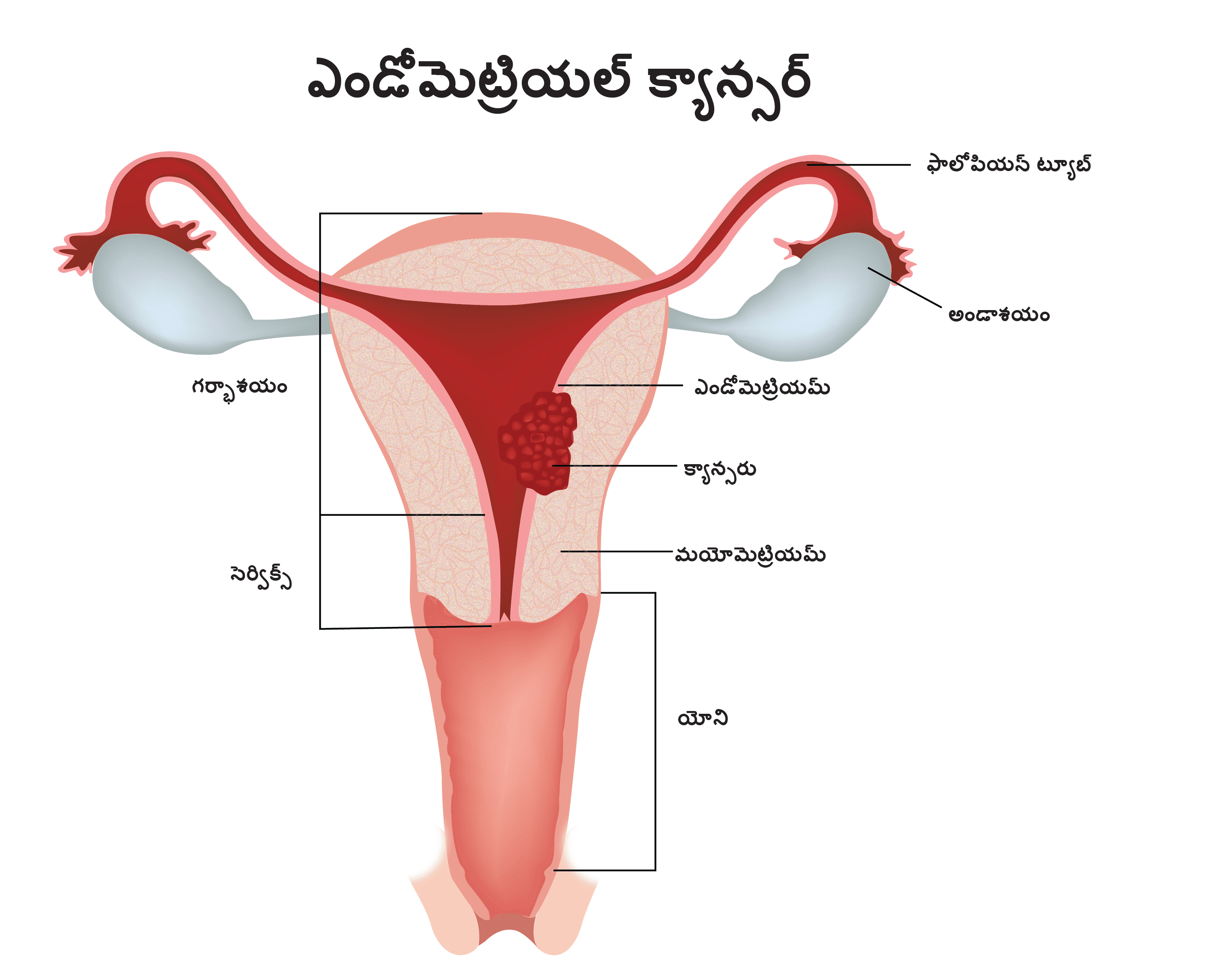
యుటెరస్లో ప్రారంభమయ్యే క్యాన్సరును యుటెరైన్ క్యాన్సరు అని అంటారు. క్యాన్సరు సాధారణంగా ఎండోమెట్రియమ్లో కలుగుతుంది కాబట్టి యుటెరైన్ క్యాన్సరును ఎండోమెట్రియల్ క్యాన్సర్ అని కూడా పిలుస్తారు. యుటెరైన్ సర్కోమాలు ఎండోమెట్రియల్ క్యాన్సర్ల కంటే భిన్నంగా ఉంటాయి మరియు యుటెరస్ యొక్క కండర పొరలో లేదా ఇతర కణాల్లో ఉత్పన్నమవుతుంది. గ్లోబోకన్ డేటా 2018 ప్రకారం, భారతదేశంలో మొత్తం 13,328 యుటెరైన్ క్యాన్సర్లు ఉన్నాయి, ఇవి మొత్తం క్యాన్సర్లలో 1.2%కి సమానం.
యుటెరైన్ క్యాన్సరు రకాలు
యుటెరైన్ క్యాన్సరు యొక్కఅత్యంత సామాన్య రకం ఎండోమెట్రియల్ కార్సినోమా, ఇది మొత్తం యుటెరైన్ క్యాన్సర్లలో దాదాపు 90% ఉంటుంది. అడెనోకార్సినోమాలు చాలా వరకు అత్యంత సామాన్యమైన ఎండోమెట్రియల్ కార్సినోమాలు.
తక్కువ సామాన్యమైన కణితులు లేదా గర్భాశయ క్యాన్సర్లలో యుటెరైన్ సర్కోమాలు ఉంటాయి. యుటెరైన్ సర్కోమాలు ముల్లెరియన్ కణితులు (కార్సినోసర్కోమా), ఎండోమెట్రియల్ స్ట్రోమల్ సర్కోమా మరియు లెయోమైసర్కోమాల మిశ్రమం అయివుండొచ్చు.
గర్భాశయ క్యాన్సరుతో ముడిపడివున్న వివిధ ప్రమాదకర అంశాలు ఉన్నాయి. అవి ఈ కింద ఇవ్వబడ్డాయి. ప్రమాదకర అంశం అనేది క్యాన్సరు కలిగే ప్రమాదాన్ని పెంచుతుంది.
వయస్సు
గర్భాశయ క్యాన్సరు అనేది పెద్ద వయస్సు మహిళల్లో ఎక్కువ సామాన్యంగా కలుగుతుంది. గర్భాశయ క్యాన్సర్లలో 1% కంటే తక్కువ 40 సంవత్సరాల వయస్సు లోపు మహిళల్లో కలుగుతాయి. రుతువిరతి తరువాత మహిళల్లో ఇది అత్యంత సామాన్యంగా కలుగుతుంది.
ఊబకాయం మరియు అధిక బరువు
ఊబకాయంతో ఉండటం ఎండోమెట్రియల్ క్యాన్సరు కలగడానికి గణనీయమైన ప్రమాదకర అంశం. ఊబకాయం పరిమాణం పెరుగులతో ఈ ప్రమాదం పెరుగుతుంది. ఊబకాయ మహిళల శరీరంలో ఉన్న హార్మోన్ ఈస్ట్రోజెన్ పరిమాణం పెరగడం వల్ల ఇది ప్రధానంగా కలుగుతుంది.
డయాబెటీస్
డయాబెటీస్ గల ప్రజల్లో ఎండోమెట్రియల్ క్యాన్సర్ ప్రమాదం పెరుగుతుంది.
ఔషధాలు
రుతువిరతి మహిళల్లో ఈస్ట్రోజెన్ మాత్రమే గల హార్మోన్ రీప్లేస్మెంట్ థెరపిని ఉపయోగించడం ఎండోమెట్రియల్ క్యాన్సర్ ప్రమాదాన్ని పెంచవచ్చు. టామోక్సిఫెన్ అనే ఔషధాన్ని ఉపయోగించడం కూడా ప్రమాదాన్ని పెంచుతుంది.
పాలిసిస్టిక్ ఓవరీ వ్యాధి
పాలిసిస్టిక్ అండాశయ వ్యాధి అనే స్థితి గల మహిళలకు ఈ స్థితిలో ఉండే హార్మోన్ల అసమతుల్యతల వల్ల ప్రధానంగా యుటెరైన్ క్యాన్సరు కలిగే ప్రమాదం పెరుగుతుంది.
కుటుంబ చరిత్ర
ఎండోమెట్రియల్ క్యాన్సర్ గల తల్లి ఉన్న మహిళలకు ప్రమాదం కొద్దిగా పెరుగుతుంది. ఇంకా, హెన్ఎన్పిసిసి అనే జన్యుపరమైన స్థితి గల చరిత్ర ఉన్న కుటుంబాలకు ఎండోమెట్రియల్ క్యాన్సర్ కలిగే ప్రమాదం ఉంటుంది.
పిన్న వయస్సులోనే రజస్వల కావడం మరియు రుతువిరతి జాప్యంకావడం
జీవితంలో పిన్న వయస్సులోనే పీరియడ్స్ గల మరియు రుతువిరతి ఆలస్యంగా కలిగిన మహిళలకు గర్భాశయ క్యాన్సరు ప్రమాదం కలుగుతుంది. అలాగే ఈ వ్యవధిలో అండాశయాలు ఉత్పత్తి చేసిన ఈస్ట్రోజెన్ పరిమాణం పెరగడం వల్ల ప్రధానంగా కలుగుతుంది.
గర్భాశయ క్యాన్సరు కలిగే ప్రమాదాన్ని తగ్గించే అంశాల్లో శారీరక కార్యకలాపం మరియు మౌఖిక గర్భనిరోధకత మాత్రలు వాడటం ఉంటాయి.
ఎండోమెట్రియల్ క్యాన్సర్లు సాధారణంగా పిన్న వయస్సులో ఉంటాయి మరియు అవి ఉత్పత్తి చేసే లక్షణాల స్వభావం వల్ల సాధారణంగా చిన్న వయస్సులోనే నిర్థారణ చేయబడుతుంటాయి. యోని రక్తస్రావం చాలా వరకు అత్యంత సామాన్యమైన లక్షణాల ప్రదర్శన.
రుతువిరతి అనంతరం రక్తస్రావం
రుతువిరతి తరువాత మహిళల్లో యోని నుంచి రక్తస్రావం కలగడం ఎండోమెట్రియల్ క్యాన్సరు లక్షణం అత్యంత సామాన్యంగా కలుగుతుంది. ఇది కొద్దిగా మచ్చలు లేదా మరకలు పడటంతో సహా ఏదైనా రక్తస్రావం అయివుండొచ్చు.
ఇతర యోని రక్తస్రావం
పీరియడ్స్ మధ్య రక్తస్రావం లేదా సుదీర్ఘ కాలం మరియు విపరీతంగా రక్తస్రావం కూడా ఎండోమెట్రియల్ క్యాన్సరుకు సంకేతమైన ఉండొచ్చు కాబట్టి పరిశోధించాలి.
అత్యంత తరచుగా పై లక్షణాలు ఎండోమెట్రియల్ క్యాన్సరుకు సంబంధించినవి కావని తెలుసుకోవడం ముఖ్యం. ఈ లక్షణాలను మూల్యాంకనం చేయించుకోవడం ముఖ్యం.
ఇతర లక్షణాలు
పొత్తికడుపులో గడ్డ లేదా మాస్ ఉందనే అనుభూతి చెందడం, మూత్రంలో రక్తం పోవడం, మలబద్ధకం, ఆసనం నుంచి రక్తస్రావం, నడుము నొప్పి, బరువు తగ్గడం, ఆకలి బాధ తగ్గడం తదితర లాంటి లక్షణాలు వ్యాధి ముదిరిన రోగుల్లో ఉంటాయి, కానీ ఈ రకమైన క్యాన్సరు అసామాన్యంగా ఉంటుంది.
గైనకాలజిస్టు క్షుణ్ణంగా శారీరక పరీక్ష చేసిన తరువాత మూత్ర లేదా ఎండోమెట్రియల్ క్యాన్సర్ దశను మరియు ధృవీకరించేందుకు ఈ కింది పరిశోధనలు చేయబడతాయి.
పెల్విక్ అల్ట్రాసౌండ్
ఎండోమెట్రియమ్లో మందాన్ని చూసేందుకు పెల్విస్కి అల్ట్రాసౌండ్ స్కాన్ తీయబడుతుంది. వేరే విభాగంలో వివరించినట్లుగా, ఎండోమెట్రియమ్ అనేది గర్భాశయ క్యావిటి యొక్క లైనింగ్ మరియు ఈ లైనింగ్ మందాన్ని అల్ట్రాసౌండ్లో, ప్రత్యేకించి ట్రాన్స్వెజైనల్ అల్ట్రాసౌండ్ స్కాన్లో చూడవచ్చు. ఎండోమెట్రియల్ దళసరిగా మారడం ఎండోమెట్రియల్ క్యాన్సర్ వల్ల అయివుండొచ్చు, కానీ అత్యధిక సార్లు దీనివల్ల కాదు. దళసరిగా మారడం కనిపిస్తే, కారణాన్ని నిర్థారించేందుకు మరిన్ని పరీక్షలు అవసరమవుతాయి.
ఎండోమెట్రియల్ పైపెల్లే బయాప్సీ
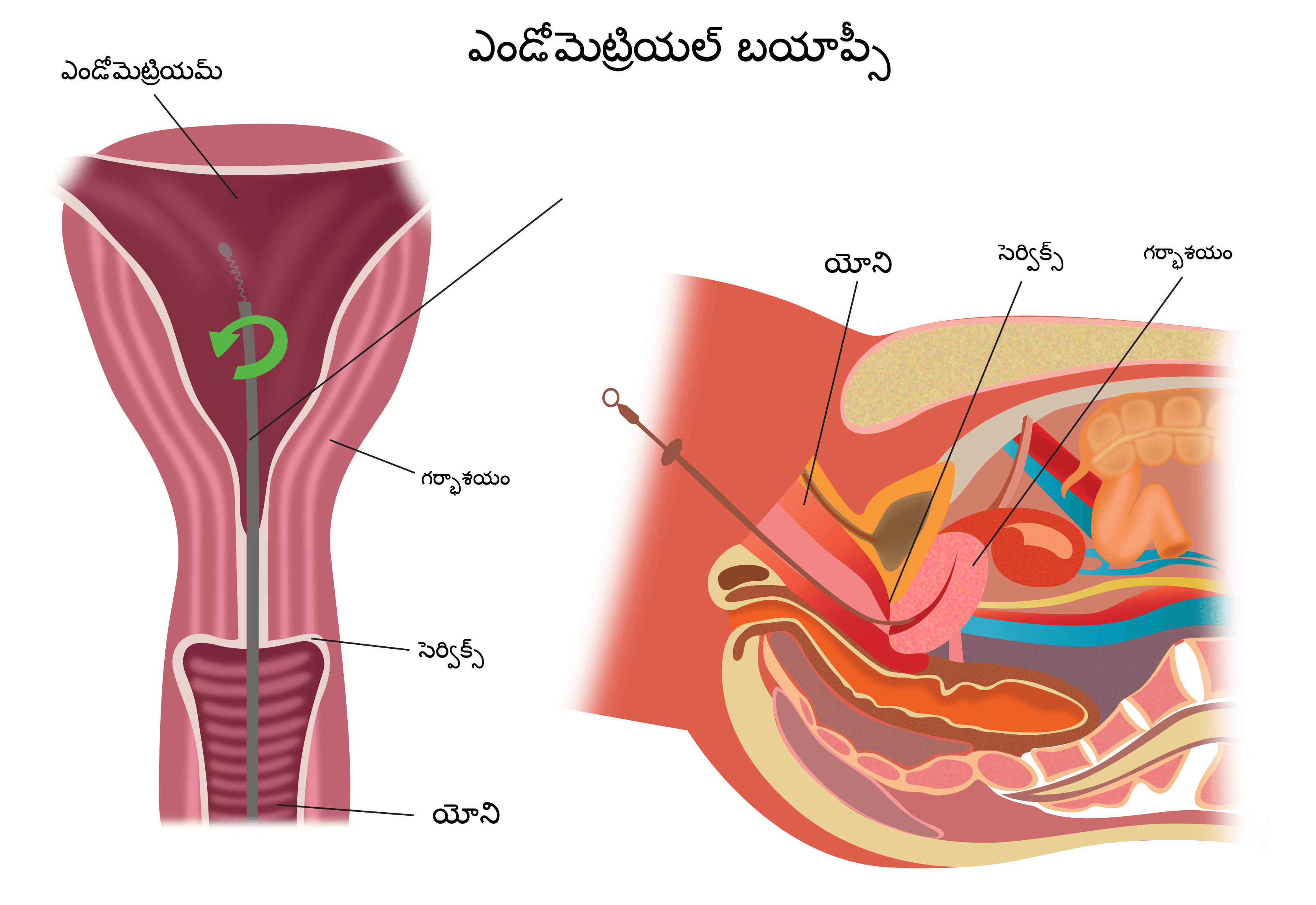
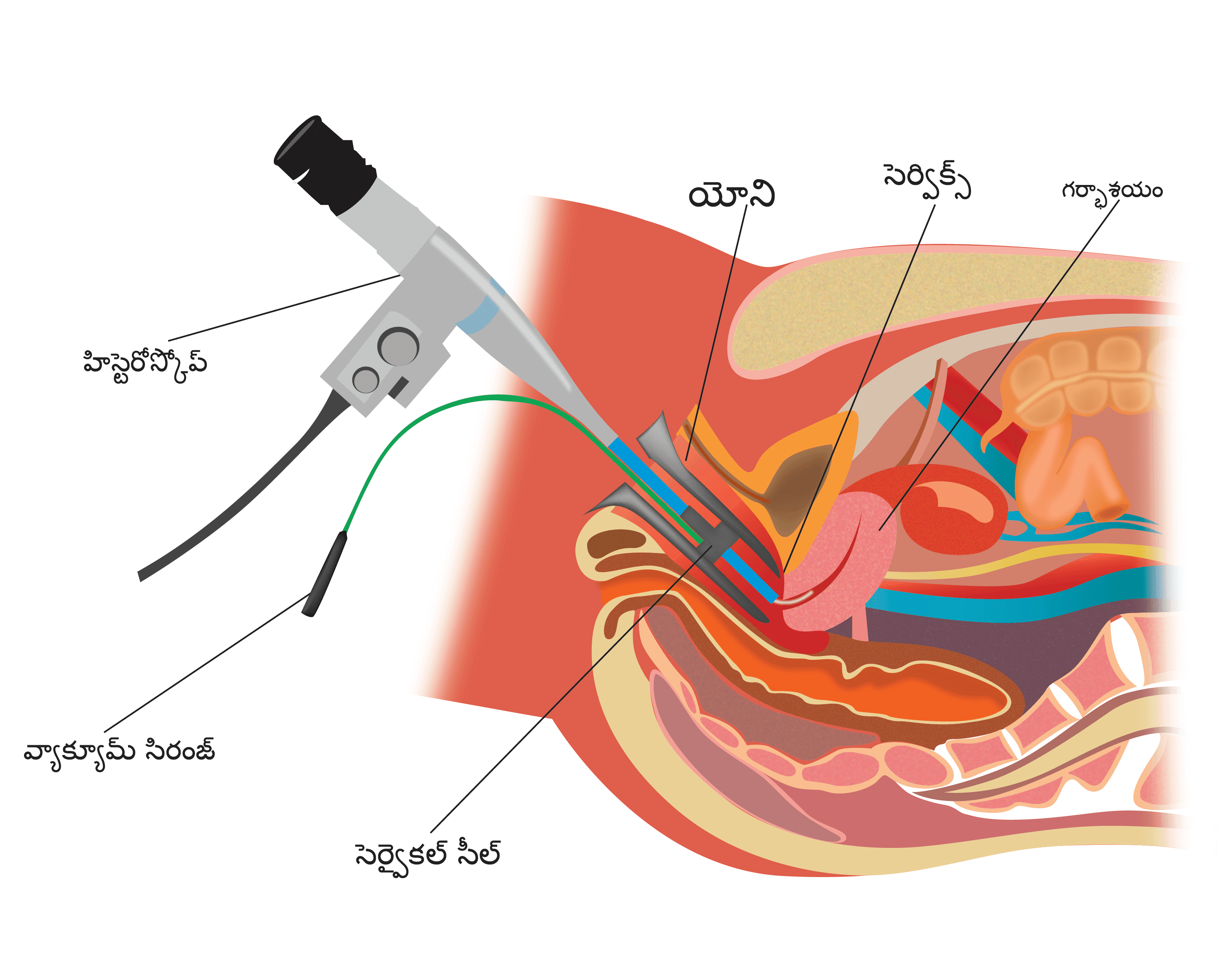
హిస్టెరోస్కోపి మరియు బయాప్సీ
డి మరియు సి (డైలటేషన్ మరియు క్యూర్టేజ్)
ఇక్కడ డాక్టరు ఎండోమెట్రియల్ క్యావిటిని పెద్దది చేస్తారు (విస్తరిస్తారు) మరియు ఎండోమెట్రియల్ లైనింగ్ని నయం చేస్తుంది (పూర్తిగా తొలగిస్తుంది) మరియు దీనిని బయాప్సీకి పంపడం జరుగుతుంది. లైనింగ్ యొక్క చిన్న మొత్తాన్ని శాంప్లింగ్కి బదులుగా కొన్ని పరిస్థితుల్లో ఇది చేయబడుతుంది. హిస్టెరోస్కోప్ని ఉపయోగించి ఈ ప్రక్రియను చేయవచ్చు.
ఇతర పరిశోధనలు
బయాప్సీలో ఎండోమెట్రియల్ క్యాన్సర్ని రోగనిర్థారణ చేస్తే, క్యాన్సరు దశను తెలుసుకునేందుకు ఇతర పరీక్షలు చేయబడతాయి.
ఎండోమెట్రియల్ క్యాన్సర్ దాని మూల స్థానం నుంచి ఇతర తావులకు స్థానికంగా లేదా శరీరంలోని ఇతర భాగాలకు వ్యాపించడం లేదా వ్యాపించకపోవడాన్ని గుర్తించేందుకు స్టేజింగ్ పరీక్షలు సహాయపడతాయి. అత్యంత సముచితమైన చికిత్స వ్యూహం నిర్ణయించడానికి యాక్యురేట్ స్టేజింగ్ సహాయపడుతుంది.
ఎండోమెట్రియల్ క్యాన్సర్ సాధారణంగా ప్రారంభ దశలో నిర్థారణ చేయబడుతుంది. కాబట్టి, చేయబడే స్టేజింగ్ పరిశోధనలు ఏవైనా పెల్విస్లోకి వ్యాధి స్థానికంగా వ్యాపించడాన్ని మదింపు చేసేందుకు ప్రధానంగా చేయబడతాయి.
ఎంఆర్ఐ స్కాన్ పెల్విస్
గర్భాశయం, సెర్విక్స్ మరియు దానికి మించి ఎండోమెట్రియల్ క్యాన్సర్ వ్యాప్తిని మదింపు చేయడంలో పెల్విస్కి చేసే ఎంఆర్ఐ స్కాన్ సహాయపడుతుంది. పెల్విస్ యొక్క లింఫ్ నోడ్స్లోకి క్యాన్సరు వ్యాప్తి గురించి కూడా ఇది సమాచారం ఇస్తుంది.
ఈ క్యాన్సరు స్టేజ్ తెలుసుకునేందుకు ఈ సెట్టింగులో సిటి మరియు పిఇటి-సిటి స్కాన్ల కంటే ఎంఆర్ఐ స్కాన్ మెరుగైనదిగా చెబుతారు.
సిటి స్కాన్ ఛాతీ పొత్తికడుపు
ఛాతీ మరియు పొత్తికడుపుకు సిటి స్కాన్, ఛాతీ మరియు పొత్తికడుపుకు క్యాన్సర్ వ్యాపించిందా అనే విషయం చూస్తుంది. ఈ స్కాన్ నిత్యపరిపాటిగా అవసరం ఉండదు, కానీ వ్యాపించినట్లుగా ఎక్కువగా నమ్మితే చేయబడుతుంది.
రక్త పరీక్షలు
ఈ స్థితికి చికిత్స చేయడానికి ముందు నిత్యపరిపాటి రక్త పరీక్షలు చేయబడతాయి. ఈ క్యాన్సరుకు కొన్నిసార్లు సిఎ125 లాంటి ప్రత్యేక పరీక్షలు చేయబడతాయి.
టిఎన్ఎం స్టేజింగ్ సిస్టమ్ మరియు ఎఫ్ఐజిఒ స్టేజింగ్ సిస్టమ్పై ఆధారపడి ఎండోమెట్రియల్ క్యాన్సర్ స్టేజింగ్ చేయబడుతుంది.
ఈ స్టేజ్లు ఈ కింద జాబితాగా ఇవ్వబడతాయి.
టి స్టేజ్ మరియు ఎఫ్ఐజిఒ స్టేజ్
| టిఎన్ఎం స్టేజ్ | ఎఫ్ఐజిఒ స్టేజ్ | |
|---|---|---|
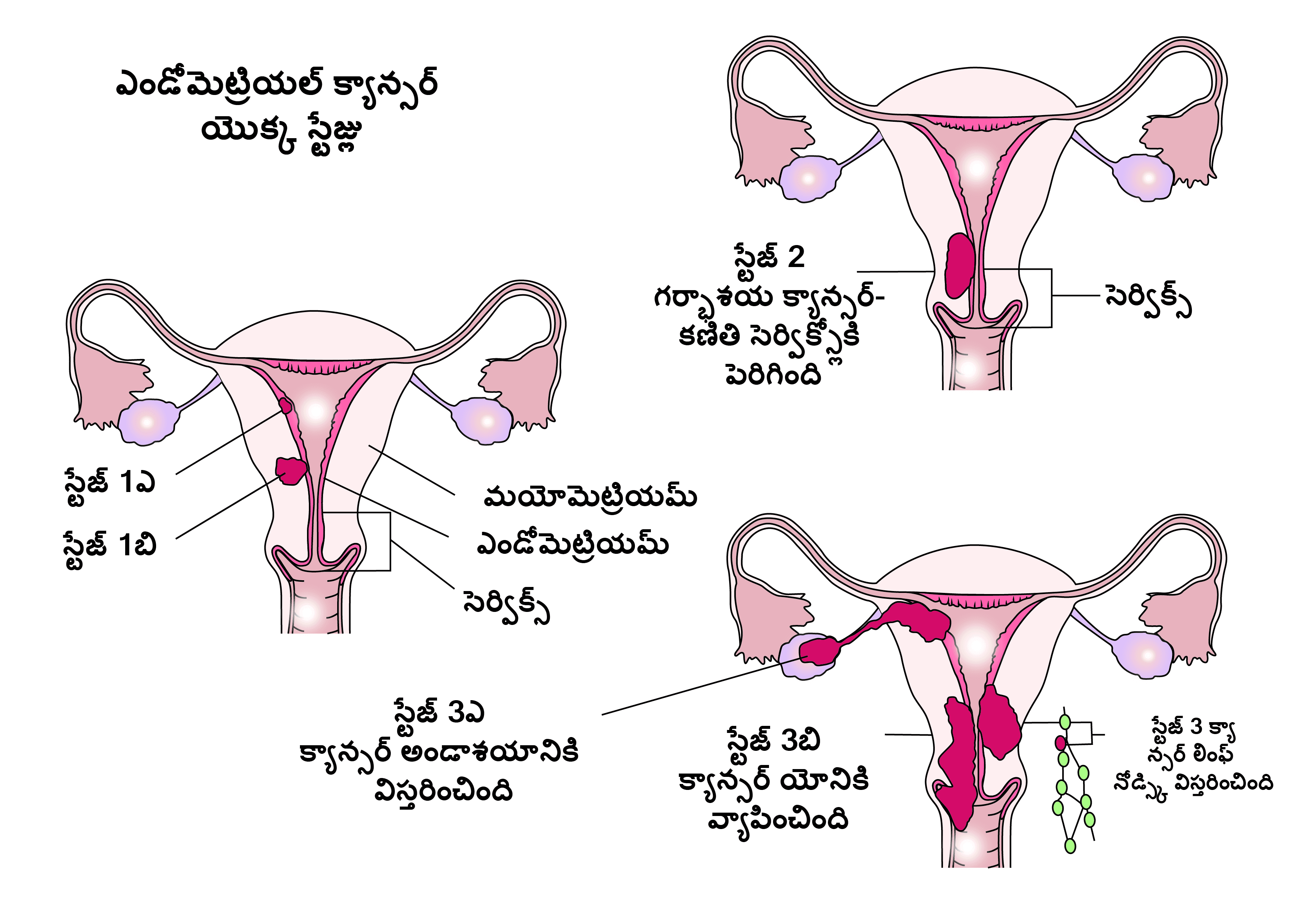
| T1 | 1 | కణితి గర్భాశయంలో మాత్రమే ఉంటుంది |
| T1a | 1a | కణితి ఎండోమెట్రియంలో మాత్రమే ఉంటుంది లేదా కండరం యొక్క రెండవ సగానికి విస్తరిస్తుంది. |
| T1b | 1b | కండరం కండరం పొర యొక్క బాహ్య సగానికి విస్తరిస్తుంది. |
| T2 | 2 | కణితి సెర్విక్స్కి విస్తరిస్తుంది |
| T3a | 3a | కణితి గర్భాశయం లేదా ఫాలోపియన్ ట్యూబులు లేదా అండాశయాల బయటి పొరకు విస్తరిస్తుంది. |
| T3b | 3b | కణితి యోనికి లేదా గర్భాశయం చుట్టూ ఉన్న ప్రాంతానికి విస్తరించివుంటుంది (పారామెట్రియల్) |
| T4 | 4a | మూత్రం బ్లాడర్ లేదా పేగులకు కణితి ఉంటుంది. |
ఎన్ స్టేజ్ మరియు ఎఫ్ఐజిఒ స్టేజ్
| N0 | లింఫ్ నోడ్ల్లో కణితి లేదు | |
| N1 | 3C1 | కణితి పెల్విక్ లింఫ్ నోడ్లకు విస్తరించింది |
| N2 | 3C2 | కణితి పారా-అవోర్టిక్ నోడ్లకు విస్తరించింది |
ఎన్ స్టేజ్ మరియు ఎఫ్ఐజిఒ స్టేజ్
| M0 | దూరంగా వ్యాపించలేదు | |
| M1 | 4b | క్యాన్సరు దూర ప్రాంతానికి వ్యాపించడం ఉంది |
రిస్కు స్ట్రాటిఫికేషన్
ఎండోమెట్రియల్ క్యాన్సర్ని రోగనిర్థారణలో దాని గ్రేడ్, క్యాన్సర్ రకం మరియు స్టేజ్ని బట్టి తక్కువ రిస్కు, ఒకమోస్తరు రిస్కు మరియు అధిక రిస్కుగా కూడా వర్గీకరించవచ్చు. సర్జరీ తరువాత క్యాన్సరు తిరిగికలిగే ప్రమాదాన్ని అర్థంచేసుకునేందుకు ఇది డాక్టరుకు మరియు రోగికి సహాయపడుతుంది మరియు అత్యంత సముచితమైన చికిత్సను రూపొందించడానికి డాక్టరుకు సహాయపడుతుంది.
రిస్కు తక్కువ క్యాన్సరు అనేది గ్రేడ్ 1 క్యాన్సరు, ఎండోమెట్రియమ్కి పరిమితమవుతుంది మరియు అధిక రిస్కు గల కణం రకం ఉండదు.
ఒకమోస్తరు రిస్కు గల క్యాన్సరు అనేది కండరం పొర లేదా సెర్విక్స్కి (దశ 2) వ్యాపించిన క్యాన్సరు మరియు అధిక రిస్కు ఉన్నదిగా వర్గీకరించబడిన రకం క్యాన్సర్. ఒకమోస్తరు రిస్కు గల క్యాన్సరు మళ్ళీ తక్కువ-ఒకమోస్తరు రిస్కు మరియు అధిక-ఒకమోస్తరు రిస్కుగా విభజించబడింది. అధిక-ఒకమోస్తరు రిస్కు గల వాటిలో గ్రేడ్ 2 మరియు 3 ఉన్నాయి, మూడింట ఒక వంతు బాహ్య మూత్రాశయ కండరం ఉంటుంది లేదా లింఫటిక్ లేదా బయాప్సీ లేదా ఆపరేషన్ స్పెసిమెన్లో కనిపించిన వాస్కులర్ ఇన్వేజన్ ఉంటాయి.
అధిక రిస్కు క్యాన్సర్ అనేది స్టేజ్ 3 లేదా 4గా వర్గీకరించబడిన లేదా గంభీరమైన అడెనోకార్సినోమా లేదా క్లియర్ సెల్ అడెనోకార్సినోమాగా కనుగొనబడిన క్యాన్సరు.
క్యాన్సర్ గ్రేడింగ్
ఎండోమెట్రియల్ క్యాన్సర్ని బయాప్సీ తరువాత సూక్ష్మదర్శినిలో కనిపించే క్యాన్సరు తీవ్రతపై ఆధారపడి మూడు గ్రేడ్ల్లోకి విభజించబడుతుంది. ఈ గ్రేడ్లకు 1, 2 మరియు 3గా పేరు పెట్టబడింది, 1 అంటే తక్కువ అగ్రెసివ్, 3 అంటే అత్యధిక అగ్రెసివ్ మరియు2 అంటే వీటి మధ్యలో ఉన్నది. చికిత్స ఎంపికను నిర్థారించడంలో గ్రేడింగ్ తన పాత్ర పోషిస్తుంది.
గర్భాశయ లేదా ఎండోమెట్రియల్ క్యాన్సరుకు చికిత్స ప్రధానంగా రోగనిర్థారణ సమయంలో క్యాన్సరు దశను బట్టి నిర్థారించబడుతుంది. చికిత్స ఎంపికల్లో సర్జరీ, కీమోథెరపి మరియు రేడియోథెరపి ఉంటాయి మరియు ఈ కింద వివరించబడ్డాయి.
సర్జరీ
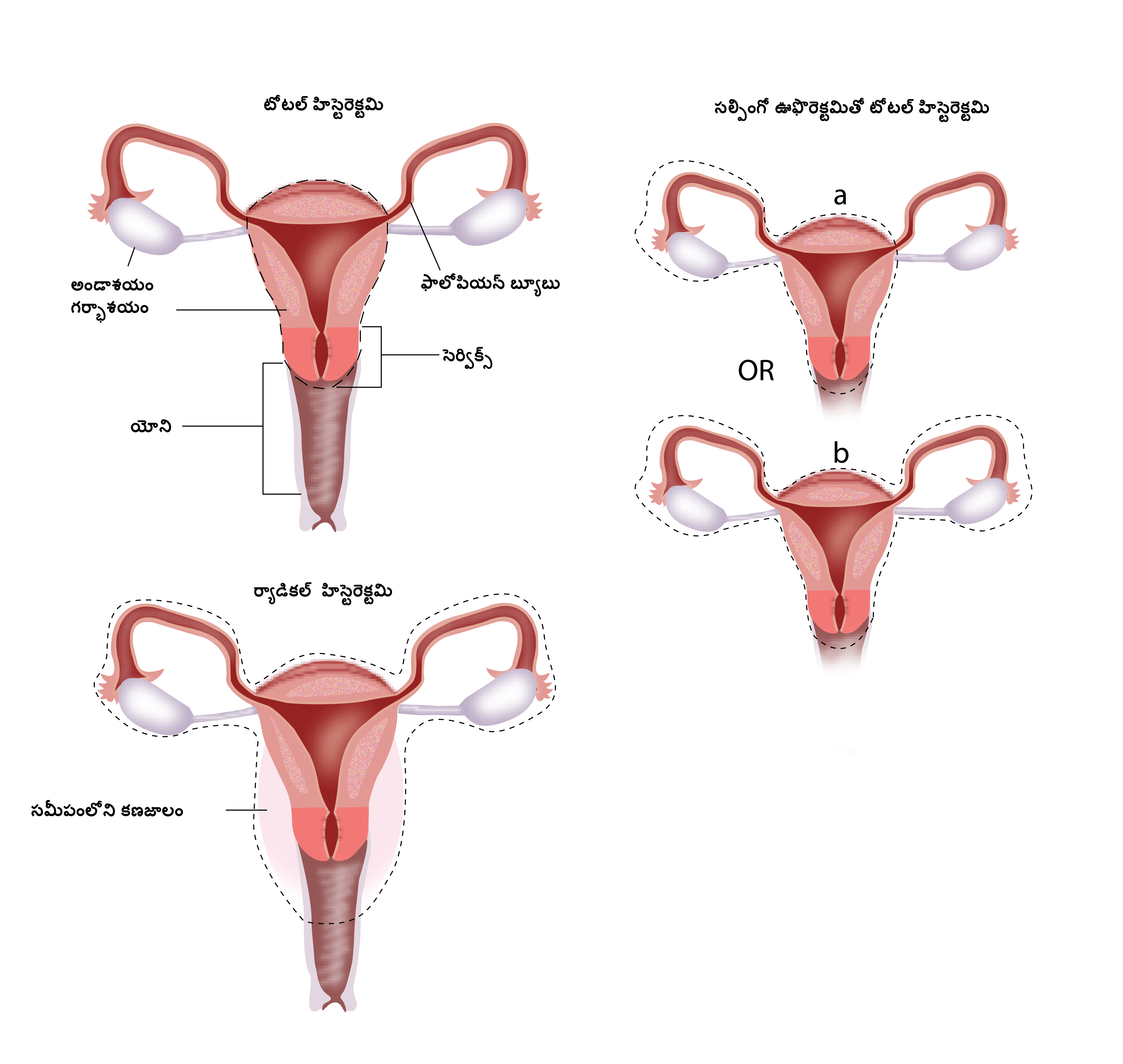
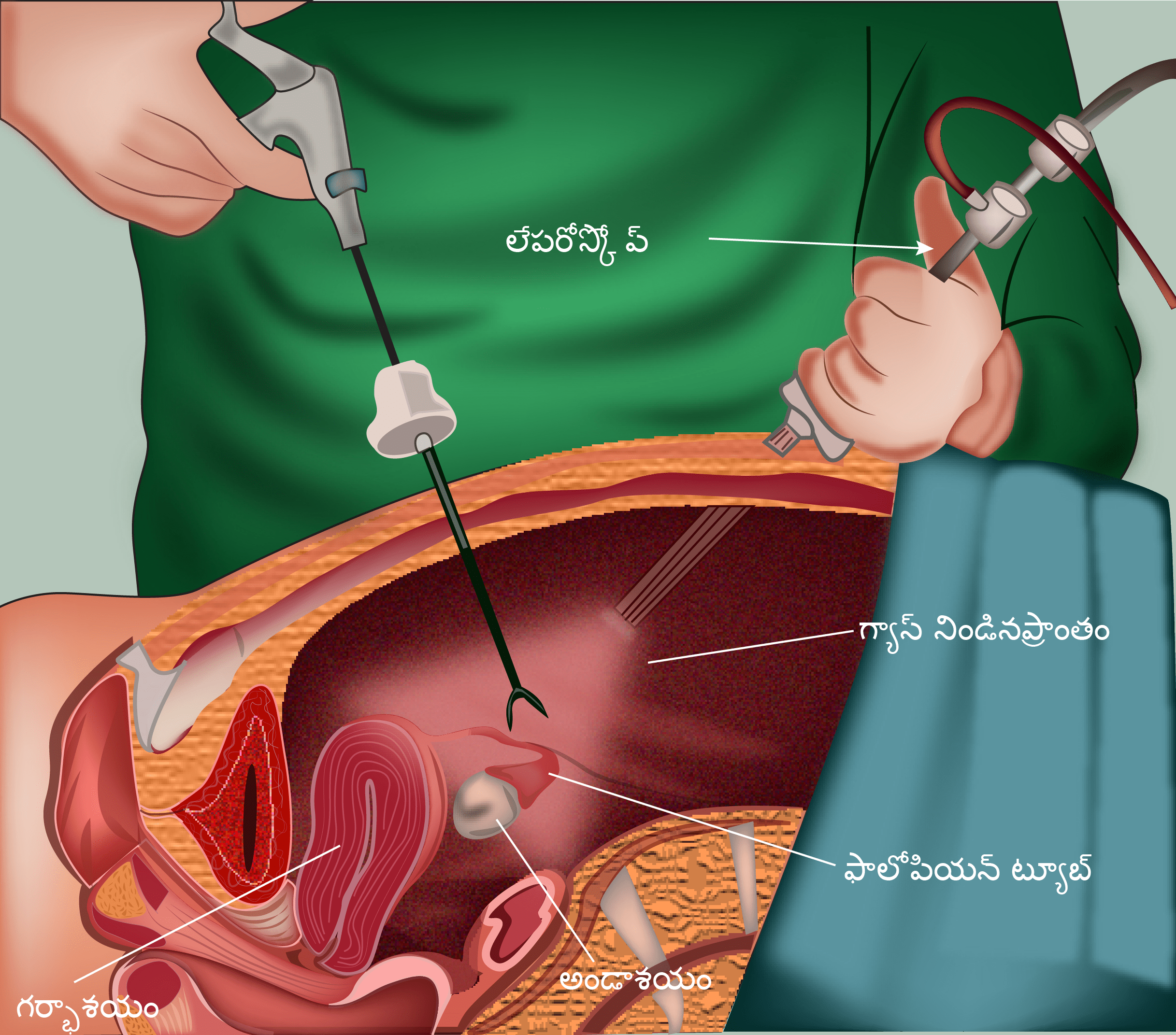
గర్భాశయాన్ని సర్జరీ ద్వారా తొలగించడం సాధారణంగా ఎండోమెట్రియల్ క్యాన్సరులో మొదటి చికిత్స. సర్జరీని బైలేటరల్ సల్పింగో ఊఫోరెక్టమితో హిస్టెరెక్టమిగా పిలవబడుతుంది మరియు గర్భాశయం, సెర్విక్స్, ఫాలోపియన్ ట్యూబులు మరియు అండాశయాలను తొలగించడం ఉంటుంది. ఇది పెల్విక్ మరియు పారా అవోర్టిక్ లింఫ్ నోడ్ల తొలగింపు లేదా శాంప్లింగ్తో పాటు ఈ ప్రక్రియ చేయబడుతుంది. ఈ నోడ్స్ యొక్క లేదా పెద్దవయ్యే లేదా క్యాన్సరు ఉన్నట్లుగా అనుమానం రేకెత్తించే నోడ్స్ చిన్న శాంపిల్ని తీసుకోవడం శాంపిలింగ్లో ఉంటుంది. ఒకవేళ ఎండోమెట్రియం నుంచి సెర్విక్స్కి అప్పటికే క్యాన్సరు విస్తరించివుంటే, గర్భాశయం చుట్టూ గల ఏరియాలను మరియు యోని యొక్క కొంత భాగాన్ని తొలగించడం కూడా సర్జరీలో ఉంటుంది.
కొన్ని రకాల ఎండోమెట్రియం క్యాన్సరులో, ఒమెంటమ్ అనే పొత్తికడుపు భాగం కూడా తొలగించబడుతుంది.
రేడియోథెరపి
ఎండోమెట్రియల్ క్యాన్సరు చికిత్సలో రేడియోథెరపి ముఖ్యమైన భాగం. ఇక్కడ, రేడియోథెరపిని ప్రధానంగా సర్జరీ తరువాత చేస్తారు మరియు దీనిని అడ్జువంట్ రేడియోథెరపి అని అంటారు. సర్జరీ ద్వారా సాధించిన వాటిని నయం చేసే అవకాశాలను గరిష్టం చేయడం అడ్జువంట్ రేడియోథెరపి ఐడియా.
రేడియోథెరపి రెండు విధాలుగా ఇవ్వబడుతుంది. ఒకటి ఎక్స్టర్నల్ బీమా రేడియోథెరపి, దీనిలో చికిత్స గదిలో ఉన్న యంత్రంతో ఇవ్వబడుతుంది, ఇది శరీరం బయటి నుంచి చికిత్స చేస్తుంది. కిరణాలు ప్రామాణిక ఎక్స్రేల కంటే బలంగా ఉండటం మినహా, ఇది ఎక్స్రే తీయించుకోవడం మాదిరిగా ఉంటుంది.
రేడియోథెరపి ఇచ్చే మరొక విధానాన్ని బ్రాకీథెరపి అంటారు. దీనిలో చికిత్స అవసరమైన శరీర భాగంలోకి రేడియోయాక్టిక్ సోర్స్ ఇవ్వబడుతుంది.
ఎండోమెట్రియల్ క్యాన్సరులో, చికిత్సలో బ్రాకీథెరపి ఒక్కటే లేదా ఎక్స్టర్నల్ బీమ్ రేడియోథెరపి మరియు బ్రాకీథెరపి సమ్మేళనం ఉండొచ్చు. ఏ చికిత్స ఇవ్వాలనేది సర్జరీ పూర్తయిన తరువాత కనుగొనే క్యాన్సర్ స్టేజ్పై ఆధారపడి ఉంటుంది.
కనుగొన్న క్యాన్సర్ దశ మరియు ఆపరేషన్ చేసిన క్యాన్సర్ పరీక్షలో కనిపించిన ఇతర ఫీచర్స్ని బట్టి, సర్జరీ తరువాత మహిళలను తక్కువ రిస్కు, ఒకమోస్తరు రిస్కు మరియు అధిక రిస్కు ఎండోమెట్రియల్ క్యాన్సర్గా వర్గీకరించడం జరుగుతుంది. చాలా తక్కువ రిస్కు క్యాన్సరు గల రోగులకు అడ్జువంట్ రేడియోథెరపి అవసరం ఏదీ ఉండదు. ఇతర రోగులకు బ్రాకీథెరపి ఒక్కటే లేదా ఎక్స్టర్నల్ బీమ్ మరియు బ్రాకీథెరపి చికిత్సల సమ్మేళనం అవసరమవ్వవచ్చు.
ఈ చికిత్సను ఎండోమెట్రియల్ క్యాన్సరులో ఇచ్చినప్పుడు, దీనిని 5-6 వారాల్లో, వారానికి 5 రోజుల పాటు ప్రతి రోజూ ఒకసారి చేయబడుతుంది. చికిత్స చేయబడే ప్రాంతం పెల్విస్ (పొత్తికడుపు దిగువ భాగం) ఉంటుంది. చికిత్స 3డి కన్ఫోర్మల్ లేదా ఐఎంఆర్టి లాంటి టెక్నిక్లతో ఇవ్వబడవచ్చు.
రేడియోథెరపి వల్ల కలిగే అవకాశం ఉన్న దుష్ప్రభావాల్లో అలసట, చర్మం ఎర్రబడటం, చికిత్స చేసిన చోట వెంట్రుకలు ఊడిపోవడం, నీళ్ళ విరేచనాలు, ఎక్కువ సార్లు మూత్రవిసర్జన, మూత్రవిసర్జన సమయంలో మండుతున్న అనుభూతి లాంటి లక్షణాలు ఉంటాయి. చికిత్స ముగిసే సమయంలో మరియు ఆ తరువాత ఒక వారం పాటు ఈ దుష్ప్రభావాల్లో అత్యధికం ఎక్కువగా ఉంటాయి మరియు చికిత్స పూర్తయిన తరువాత కొద్ది వారాల్లో పరిష్కారమవుతాయి.
బ్రాకీథెరపి
యోని పై ప్రాంతంలో క్యాన్సరు తిరగబెట్టే ప్రమాదాన్ని తగ్గించేందుకు ఆ ప్రాంతానికి అధిక మోతాదులో రేడియోథెరపి ఇవ్వడం గర్భాశయ క్యాన్సరులో బ్రాకీథెరపి చికిత్స లక్ష్యం. ఈ చికిత్సలో, యోనిలో వెజైనల్ సిలిండర్ పెట్టబడుతుంది. ఈ సిలిండర్ బ్రాకీథెరపి మెషీన్కి జతచేయబడివుంటుంది మరియు ఉద్దేశించిన తావుకు రేడియోథెరపిని పంపడానికి సిలిండర్లోకి రేడియోయాక్టివ్ సోర్స్ పంపబడుతుంది. ప్రతి చికిత్స కోసం కొద్ది నిమిషాల సేపు సిలిండర్ని అక్కడ ఉంచడం జరుగుతుంది. ప్రక్రియ కోసం మత్తుమందు అవసరం ఉండదు మరియువారానికి ఒకసారి లేదా రెండుసార్లు మొత్తం 3-5 చికిత్సలు ఇవ్వబడతాయి. ఈ చికిత్స వల్ల కలిగే అవకాశం ఉన్న దుష్ప్రభావాల్లో నీళ్ళ విరేచనాలు, యోని దీర్ఘ కాలం పాటు ఇరుకుగా మారడం ఉంటాయి. చికిత్స పూర్తయిన తరువాత కొంత కాలం పాటు క్రమంతప్పకుండా యోని డైలేటర్లను ఉపయోగించి దీనిని తగ్గించవచ్చు.
కీమోథెరపి
గర్భాశయ క్యాన్సరులో కీమోథెరపి రెండు సెట్టింగుల్లో ఉపయోగించబడుతుంది. ఒకదానిని అడ్జువంట్ కీమోథెరపి అని అంటారు, వ్యాధి నయమయ్యే అవకాశాన్ని పెంచేందుకు సర్జరీ తరువాత ఈ చికిత్స ఇవ్వబడుతుంది. మరొక సెట్టింగ్ అడ్వాన్స్డ్ లేదా మెటాస్టాటిక్ వ్యాధి, క్యాన్సరును నియంత్రించేందుకు దీనిలో కీమోథెరపిని ఉపయోగిస్తారు.
గర్భాశయ క్యాన్సరు ప్రమాదం ఒకమోస్తరుగా ఉన్న మరియు గర్భాశయ క్యాన్సర్ల ప్రమాదం చాలా ఎక్కువగా ఉన్న రోగుల్లో సర్జరీ తరువాత అడ్జువంట్ కీమోథెరపి ఇవ్వబడుతుంది. సాధారణంగా రెండు ఔషధాల సమ్మేళనాన్ని ఉపయోగిస్తారు. 6 చక్రాల వరకు ప్రతి మూడు వారాలకు (ఒక చక్రం) ఒకసారి వీటిని ఇస్తారు. అడ్జువంట్ కీమోథెరపి కోసం ఉపయోగించే మామూలు ఔషధాల్లో కార్బోప్లాటిన్ మరియు పాక్లీటాక్సెల్ ఉంటాయి.
అరుదుగా తిరగబెట్టే వాటికి చికిత్స
కొంతమంది రోగులకు ప్రారంభ చికిత్సలు పూర్తయిన తరువాత శరీరంలోని ఒక ప్రాంతంలో మాత్రమే క్యాన్సర్ తిరగబెట్టవచ్చు. ఇలా తిరగబెట్టడం వెజైనల్ వాల్ట్ అనే యోని యొక్క అత్యంత పై భాగంలో లేదా పెల్విస్ అనే ప్రాంతంలో ఉండొచ్చు. ఇలా తిరగబెట్టిన వాటికి గతంలో రేడియోథెరపి ఉపయోగించారా లేదా అనేదానిని బట్టి రేడియోథెరపితో లేదా సర్జరీతో చికిత్స చేయవచ్చు. గతంలో రేడియోథెరపిని ఉపయోగించివుంటే, దీనిని మళ్ళీ ఉపయోగించకూడదు, ఇలాంటప్పుడు సర్జరీ ఏకైక మార్గం. అరుదుగా తిరగబెట్టిన వాటికి చికిత్స చేసినప్పుడు వ్యాధిని సుదీర్ఘ కాలం పాటు నియంత్రించే అవకాశం సహేతుకంగా ఉంటుంది.
మెటాస్టాటిక్ వ్యాధికి చికిత్స
మెటాస్టాటిక్ వ్యాధి లేదా స్టేజ్ 4 వ్యాధికి క్యాన్సర్ యొక్క ఇతర స్టేజ్ల కంటే భిన్నంగా చికిత్స చేయబడుతుంది. మెటాస్టాటిక్ వ్యాధి నిర్థారణ చేయబడితే, చికిత్స ఎంపికలు వ్యాధిని నయం చేయడం కంటే దానిని నియంత్రించేందుకే ప్రధానంగా ఉంటాయి.
మెటాస్టాటిక్ ఎండోమెట్రియల్ క్యాన్సరులో, క్యాన్సరును మరియు అది కలిగించే లక్షణాలను నియంత్రించేందుకు కీమోథెరపిని మామూలుగా ఉపయోగిస్తారు. ఇక్కడ కీమోథెరపి లక్ష్యం క్యాన్సరును నియంత్రించడం మరియు జీవితాన్ని పొడిగించడమే.
ఈ సెట్టింగులో ఉపయోగించే మామూలు కీమోథెరపి ఔషధాల్లో కార్బోప్లాటిన్, పాక్లీటాక్సెల్, బెవాసిజుమాబ్ తదితరవి ఉంటాయి.
కొన్ని సెట్టింగుల్లో రేడియోథెరపి కూడా ఒక ఆప్షన్, ఇక్కడ దీనిని క్యాన్సరు కలిగించే లక్షణాలను నియంత్రించడానికి ఉపయోగిస్తారు. ఇలాంటప్పుడు, చికిత్స వ్యవధి సాధారణంగా తక్కువగా ఉంటుంది. క్రితం చికిత్స తరువాత మాత్రమే ఒక తావులో క్యాన్సరు తిరగబెట్టినప్పుడు కూడా రేడియోథెరపి ఉపయోగించబడుతుంది.
కీమోథెరపి ఎంపికలు అయిపోయినప్పుడు లేదా కీమోథెరపిని పొందేంతగా రోగి శారీరకంగా బాగా లేకపోతే మెటాస్టాటిక్ ఎండోమెట్రియల్ క్యాన్సరులో హార్మోనల్ థెరపిని ఉపయోగిస్తారు. హార్మోనల్ థెరపిలో, ప్రొజెస్టెరోన్ మరియు టామోక్సిఫెన్ లాంటి ఔషధాలను ఉపయోగిస్తారు.
వ్యాధిలో అత్యదిక భాగం గర్భాశయంలో ఉన్నప్పుడు మెటాస్టాటిక్ ఎండోమెట్రియల్ క్యాన్సరుకు చికిత్స చేయడానికి కొన్నిసార్లు సర్జరీ అవసరం కావచ్చు. ఆపరేషన్ చేయదగినదిగా ఉందని భావించినప్పుడు వ్యాధి గల గర్భాశయాన్ని తీసేయడానికి సర్జరీ చేయవచ్చు




