ఆనల్ క్యాన్సర్
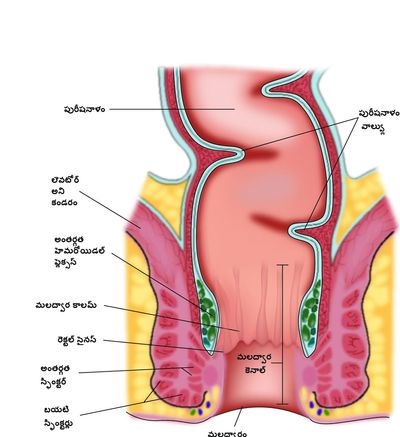
ఆసనం
ఆసనం (ఆనస్) అనేది జీర్ణ మార్గంలో అత్యంత దిగువ భాగం. జీర్ణ మార్గంలో నోరు, అన్నవాహిక, పొట్ట, చిన్న పేగు, పెద్ద పేగు, పురీషనాళం మరియు ఆసనం చివర ఉంటాయి. ఆసనాన్ని ఆనల్ కెనాల్ మరియు ఆనల్ మార్జిన్ గా విభజించవచ్చు. ఆనల్ మార్జిన్ అనేది ఆసనం యొక్క అత్యంత బయటి భాగం మరియు బయటి నుంచి దీనిని చూడవచ్చు. ఆనల్ కెనాల్ యొక్క ఎగువ భాగం పురీషనాళంతో కనెక్ట్ అయివుంటుంది.
శరీరం మలాన్ని విసర్జించేందుకు వీలు కల్పించడం మరియు ఆ పని యంత్రాంగాన్ని నియంత్రించడం ఆసనం యొక్క విధి.
ఆనల్ క్యాన్సర్
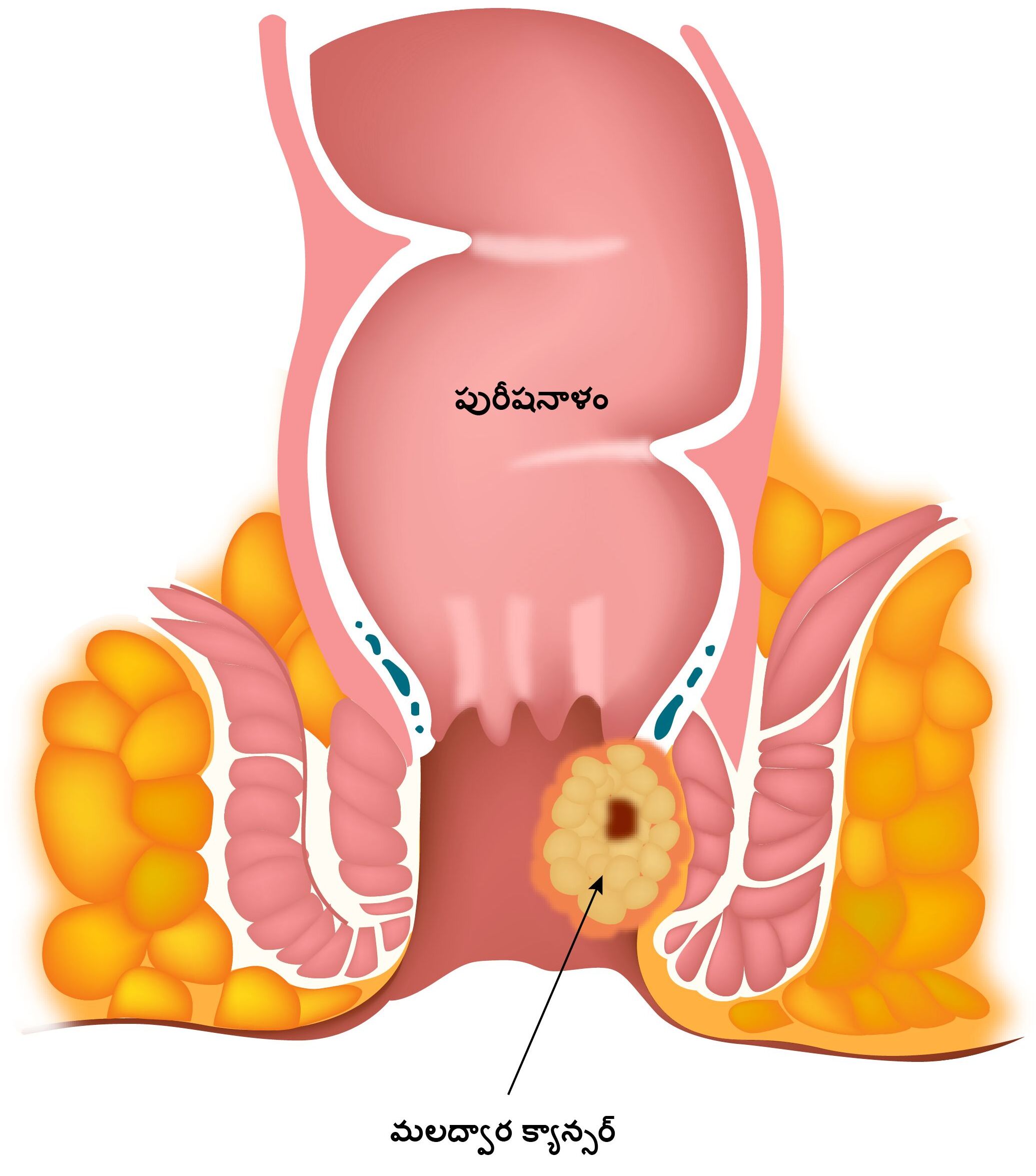
ఆసనం నుంచి ఉత్పన్నమయ్యే క్యాన్సరును ఆనల్ క్యాన్సర్ అని అంటారు. ఆనల్ క్యాన్సర్ అనేది సాధారణంగా స్క్వామస్ సెల్ కార్సినోమా మరియు మొత్తం ఆనల్ క్యాన్సర్లలో దాదాపు 95% ఇవే ఉంటాయి. ఇతర రకాల ఆనల్ క్యాన్సర్లలో అడెనోకార్సినోమా, బాసలాయిడ్ కార్సినోమా మరియు ఆసనం చుట్టూ కలిగే మెలనోమాలు మరియు బాసల్ సెల్ కార్సినోమా లాంటి చర్మ క్యాన్సర్లు కలుతుతాయి. మహిళల్లో కంటే పురుషుల్లో ఆనల్ క్యాన్సర్ సామాన్యంగా ఎక్కువగా కలుగుతుంది.
గ్లోబోకన్ డేటా 2018 ప్రకారం, భారతదేశంలో 2018లో కొత్తగా 4895 ఆనల్ క్యాన్సర్లు నిర్థారణ చేయబడ్డాయి, మొత్తం క్యాన్సర్లలో వీటి వాటా 0.04%గా ఉంది.
ఆనల్ ఇంట్రాఎపిథీలియల్ నియోప్లాసియా (ఎఐఎన్)
ఆనల్ ఇంట్రాఎపిథీలియల్ నియోప్లాసియా లేదా ఎఐఎన్ ని క్యాన్సరు-ముందరి స్థితి అని అంటారు. ఇది కొన్నేళ్ళలో ఆనల్ క్యాన్సరుగా మారవచ్చు. హెచ్ పి వి ఇన్ఫెక్షన్ లేదా హ్యూమన్ పాపిల్లోమా వైరస్ అనేది ఎఐఎన్ మరియు ఆనల్ క్యాన్సరుకు అత్యంత సామాన్యమైన కారణం. అనేక మంది లైంగిక భాగస్వాములను కలిగివుండటం, లైంగిక సంభోగం, హెచ్ఐవి ఇన్ఫెక్షన్, జననాంగాల సిస్టమ్ చుట్టూ వార్టులు ఉండటం మరియు ధూమపానం ఎఐఎన్ కలగడానికి గల ఇతర కారణాలు.
ఎఐఎన్ అస్సలు లక్షణాలు కలిగించకపోవచ్చు కానీ ఆసనం దురద, డిశ్చార్జి, రక్తస్రావం కలిగించవచ్చు.
ఎఐఎన్ ఉన్నట్లుగా అనుమానిస్తే, రోగనిర్ధారణ చేసేందుకు ఆ ప్రాంతం నుంచి బయాప్సీ తీసుకోబడుతుంది. కొన్నిసార్లు, ఆనల్ క్యాన్సరు డయాగ్నసిస్ ని అనుమానించినప్పుడు ఎఐఎన్ కనిపిస్తుంది. ఎఐఎన్ ని రోగనిర్థారణ చేసినప్పుడు, ఎఐఎన్ ఏ మేరకు ఉందనే దానిని బట్టి దీనిని ఎఐఎన్1, ఎఐఎన్2 లేదా ఎఐఎన్3 అని పిలుస్తారు.
ఆసనం చుట్టూ వ్యాధి ఏ మేరకు ఉందనే దానిపై ఎఐఎన్ చికిత్స ఆధారపడి ఉంటుంది. స్థానిక క్రీములు, ఇన్ఫ్రారెడ్ రేడియేషన్, శస్త్రచికిత్సతో తొలగించడం లేదా ఇమ్యూన్ మాడ్యులేషన్ చికిత్స విధానాలు చికిత్స ఎంపికల్లో ఉంటాయి.
ఎఐఎన్ ని నిరోధించే వ్యూహాల్లో హెచ్ పి వి కి వ్యాక్సినేషన్ ఉంటుంది మరియు క్యాన్సరు నిరోధక విభాగంలో దీనిని చర్చించడం జరుగుతుంది.
హెచ్ పి వి ఇన్ఫెక్షన్
హెచ్ పి వి లేదా హ్యూమన్ పాపిల్లోమా వైరస్ తో ఇన్ఫెక్షన్ ఆనల్ క్యాన్సరు కలిగించే అంశం. ఆనల్ క్యాన్సరు గల దాదాపు 90% మంది రోగుల్లో హెచ్ పి వి ఉంటుంది. హెచ్ పి వి ఇన్ఫెక్షన్ ఒక వ్యక్తి నుంచి మరొక వ్యక్తికి లైంగిక సంపర్కం ద్వారా సంక్రమిస్తుంది. సెర్వైకల్, వల్వల్ మరియు యోనిసంబంధ క్యాన్సర్లు లాంటి ఇతర క్యాన్సర్లు కలగడానికి ఇది కారణమవుతుంది. హెచ్ పి వి ఇన్ఫెక్షన్ అనేది సామాన్యమైనది మరియు హెచ్ పి వి ఇన్ఫెక్షన్ గల కొద్ది మంది రోగులకు మాత్రమే క్యాన్సరు కలుగుతుంది.
రోగనిరోధక స్థాయి తగ్గడం
హెచ్ ఐ వి/ఎయిడ్స్ లాంటి ఇన్ఫెక్షన్స్ వల్ల రోగనిరోధక స్థాయి తగ్గిన రోగులకు ఆనల్ క్యాన్సరు కలిగే ప్రమాదం పెరుగుతుంది. మందుల వల్ల రోగనిరోధక వ్యవస్థ తగ్గడం కూడా రిస్కు కలిగిస్తుంది.
సెక్స్
ఆనల్ లైంగిక సంభోగం జరపడం ఆనల్ క్యాన్సర్ కలిగే ప్రమాదాన్ని పెంచుతుంది. హెచ్ పి వి ఇన్ఫెక్షన్ కలిగే ప్రమాదం పెరగడం వల్ల ఇలా జరుగుతుంది. అనేక మంది లైంగిక భాగస్వాములను కలిగివుండటం కూడా ప్రమాదాన్ని పెంచుతుంది.
ధూమపానం
ధూమపానం ఆనల్ క్యాన్సరు కలిగే ప్రమాదాన్ని పెంచుతుంది మరియు రోగనిర్థారణ చేసిన తరువాత ధూమపానం ఆపేయడం వల్ల మెరుగైన ఫలితం ఉంటుంది.
వయస్సు
అనేక క్యాన్సర్ల మాదిరిగానే, వయస్సు పెరిగే కొద్దీ ఆనల్ క్యాన్సరు కలిగే ప్రమాదం పెరుగుతుంది.
ఆనల్ ఇంట్రాఎపిథీలియల్ నియోప్లాసియా (ఎఐఎన్)
ఎఐఎన్ లాంటి క్యాన్సరు-ముందరి స్థితి ఉండటం ఆనల్ క్యాన్సరు ప్రమాదాన్ని పెంచుతుంది. ఎఐఎన్ గురించి మరిన్ని వివరాలను వేరే విభాగంలో తెలుసుకోవచ్చు.
ఈ కింద ఇవ్వబడిన లక్షణాలను ఆనల్ క్యాన్సరు కలిగించవచ్చు.
రక్తస్రావం
టాయిలెట్ కి వెళ్ళినప్పుడు రక్తస్రావం కలగడం ఆనల్ క్యాన్సరు యొక్క లక్షణం కావచ్చు. ఈ రక్తస్రావం నొప్పిగా లేదా నొప్పిలేకుండా ఉండొచ్చు. రక్తస్రావం కలిగితే, డాక్టరును సంప్రదించడం ముఖ్యం. రక్తస్రావాలన్నీ క్యాన్సరు వల్ల కలగకపోవచ్చు మరియు మొలలు లాంటి మామూలు కారణాలతో కలుగుతాయి, అయినప్పటికీ పరీక్ష చేయించుకోవడం ముఖ్యం.
ఆసనం ప్రాంతంలో దురద
ఆసనం ప్రాంతంలో వదలకుండా దురద కలగడం ఆనల్ క్యాన్సరు యొక్క లక్షణం అయివుండొచ్చు. అయితే, ఇది అనేక కారణాల వల్ల కలగవచ్చు, కానీ ఈ లక్షణం ఉంటే పరీక్ష చేయించుకోవడం ముఖ్యం.
నొప్పి
ఆసనం ప్రాంతంలో లేదా దిగువ పొత్తికడుపులో నొప్పి కూడా ఆనల్ క్యాన్సరు యొక్క లక్షణం అయివుండొచ్చు.
ఆసనంలో ఉండ లేదా మాస్ ఉన్నట్లుగా అనిపించడం
ఆసనం లేదా పురీషనాళంలో లేదా ఆ ప్రాంతంలో ఉండ లేదా మాస్ ఉన్నట్లుగా అనిపించడం, ఆనల్ క్యాన్సరు యొక్క లక్షణం అయివుండొచ్చు.
ఆనల్ క్యాన్సరును అనుమానించినప్పుడు, ఈ కింది పరీక్షలు చేయబడతాయి:
క్లినికల్ పరీక్ష మరియు బయాప్సీ
ఆనల్ క్యాన్సరుగా అనుమానించిన ప్రాంతాన్ని డాక్టరు బాగా పరీక్షిస్తారు, ఆసనం చుట్టూ ఎంత వరకు వ్యాపించిందో నిర్థారించగలరు. ఎలాంటి నొప్పి లేకుండా రోగిని డాక్టరు సంపూర్ణంగా పరీక్షించేందుకు వీలుగా కొన్నిసార్లు, మత్తు మందు కింద పరీక్ష చేయబడుతుంది. ఆనల్ క్యాన్సరును ధ్రువీకరించుకునేందుకు లేదా తిరస్కరించేందుకు అనుమానిత ప్రాంతం యొక్క బయాప్సీ తీసుకోబడుతుంది.
గజ్జల్లో లింఫ్ నోడ్స్ పెరిగిన రోగుల్లో, నోడ్సులోకి ఆనల్ క్యాన్సర్ల వ్యాప్తిని చూసేందుకు ఇలా పెరిగిన నోడ్స్ యొక్క ఎఫ్ఎన్ఎ చేయబడుతుంది.
సిటి స్కాన్
ఆసనం నుంచి ఛాతీ, పొత్తికడుపు మరియు పెల్విస్ లోకి క్యాన్సరు వ్యాప్తిని చూసేందుకు ఈ ప్రాంతాలకు సిటి స్కాన్ చేయబడవచ్చు.
ఎంఆర్ఐ స్కాన్
ఆసనంలో క్యాన్సరును మరింత వివరంగా మదింపు చేసేందుకు, ప్రత్యేకించి ఆసనం ప్రాంతంలో స్థానికంగా క్యాన్సరు వ్యాప్తిని చూసేందుకు ప్రధానంగా ఎంఆర్ఐ స్కాన్ తీయబడుతుంది. ఇక్కడ చేయబడే ఎంఆర్ఐ స్కాన్ సాధారణంగా పెల్విస్ యొక్క ఎంఆర్ఐ.
పిఇటి-సిటి స్కాన్
మూల స్థానం నుంచి శరీరంలోని ఇతర ప్రాంతాలకు ఆనల్ క్యాన్సరు వ్యాపించినట్లుగా సాక్ష్యాధారాల కోసం చూసేందుకు పిఇటి-సిటి స్కాన్ అత్యంత సున్నితమైన స్కాన్. ఈ స్కాన్ లభిస్తే, ఈ స్థితిలో ఇది ఇన్వెస్టిగేషన్ చాయిస్ అవుతుంది.
క్యాన్సరు స్టేజింగ్ అనేది క్యాన్సరును అదుపు చేసే ప్రక్రియలో ముఖ్యమైన చర్య. క్యాన్సరు స్టేజింగ్ క్యాన్సరు అత్యంత సముచితమైన చికిత్స. క్యాన్సరు ఏ దశలో ఉందో తెలుసుకోవడం అది నయమయ్యే మరియు రోగి సగటున జీవించే అవకాశాలను అంచనావేయడానికి కూడా వీలు కల్పిస్తుంది.
ఆసనం యొక్క క్యాన్సరు దశను టిఎన్ఎం స్టేజింగ్ మరియు నంబరు స్టేజింగ్ సిస్టమ్ తో తెలుసుకోవచ్చు.
టిఎన్ఎం స్టేజింగ్
ప్రాథమిక కణితి (టి)
| టిఒ | ప్రాథమిక కణితి కనిపించదు |
| టిఐఎస్ | కార్సినోమా ఇన్ సిటూ (బోవెన్స్ వ్యాధి, హై గ్రేడ్ స్క్వామస్ ఇంట్రాఎపిథీలియల్ లెజన్ (హెచ్ ఎస్ ఐ ఎల్), (ఆనల్ ఇంట్రాఎపిథీలియల్ నియోప్లాసియా 2-3 (ఎఐఎన్ 2-3) |
| టి1 | కణితి సైజు 2 సెం.మీ లేదా తక్కువ |
| టి2 | కణితి సైజు 2 సెం,మీ కంటే ఎక్కువ, కానీ 5 సెం.మీ కంటే ఎక్కువ కాదు |
| టి3 | కణితి సైజు 5 సెం.మీ కంటే ఎక్కువ |
| టి4 | కణితి ఏ సైజులో ఉన్నా పక్కన ఉన్న అవయవాలపై దాడి చేస్తుంది, ఉదా: యోని, బ్లాడర్, యురెథ్రా |
రీజినల్ లింఫ్ నోడ్స్ (ఎన్)
| ఎన్0 | ప్రాంతీయ లింఫ్ నోడ్ మెటాస్టాసిస్ కనిపించదు |
| ఎన్1 | మెటాస్టాసిస్ పెరిరెక్టల్ లింఫ్ నోడ్సులో ఉంటుంది |
| ఎన్2 | యూనిలేటరల్ ఇంటర్నల్ ఇలియాక్ మరియు/లేదా ఇంగునల్ లింఫ్ నోడ్సులోని మెటాస్టాసిస్ |
| ఎన్3 | పెరిరెక్టల్ మరియు ఇంగునల్ లింఫ్ నోడ్సు మరియు/లేదా బైలేటరల్ ఇంటర్నల్ ఇలియాక్ మరియు/లేదా ఇంగునల్ లింఫ్ నోడ్సులోని మెటాస్టాసిస్. |
డిస్టంట్ మెటాస్టాసిస్ (ఎం)
| ఎం0 | డిస్టంట్ మెటాస్టాసిస్ లేదు |
| ఎం1 | డిస్టంట్ మెటాస్టాసిస్ కనిపించింది |
నంబరు స్టేజింగ్
దశ 1
స్టేజ్1 ఆనల్ క్యాన్సరులో, కణితి సైజు 2 సెం.మీ లేదా తక్కువగా ఉంటుంది కానీ సమీపంలోని లింఫ్ నోడ్సుకి లేదా ఏవైనా నిర్మాణాలకు వ్యాపించివుండదు.
దశ 2
స్టేజ్2 ఆనల్ క్యాన్సరులో, కణితి సైజు 2 సెం.మీ కంటే ఎక్కువగా ఉంటుంది కానీ సమీపంలోని లింఫ్ నోడ్సుకి లేదా పరిసరాఓ్లని నిర్మాణాలకు వ్యాపించివుండదు.
దశ 3
స్టేజ్3లో, క్యాన్సరు ఏ సైజులో ఉన్నా పెల్విస్ లేదా గజ్జల ప్రాంతంలోని లింఫ్ నోడ్సుకు వ్యాపించివుంటుంది. ఆసనం ప్రాంతంలోని నిర్మాణాలకు కూడా కణితి వ్యాపించివుండొచ్చు.
దశ 4
పెల్విక్ మరియు గజ్జల లింఫ్ నోడ్స్ మరియు పరిసరాల నిర్మాణాలకు మించి శరీరంలోని ఇతర భాగాలకు వ్యాపించిన ఆనల్ క్యాన్సరు ఏదైనా.
ఆనల్ క్యాన్సరుకు (స్క్వామస్ సెల్ కార్సినోమా) చికిత్స ఎంపికల్లో కీమో- రేడియోథెరపి, సర్జరీ, రేడియోథెరపి ఒక్కటే మరియు కీమోథెరపి ఒక్కటే ఉంటాయి.
కీమో- రేడియోథెరపి
మెటాస్టాటిక్ కానీ, అంటే శరీరంలోని దూర ప్రాంతాలకు వ్యాపించని క్యాన్సరు అయిన ఆనల్ క్యాన్సరుకు చికిత్స చేసేందుకు ఇది చాలా సామాన్యమైన మరియు ఉత్తమ ఎంపిక.
ఈ ఎంపికలో, చికిత్సలో ప్రధాన భాగమైన రేడియోథెరపికి కీమోథెరపి కలపబడుతుంది. ఈ సమ్మేళనం రోగనియంత్రణకు మరియు రోగనాశకానికి ఉత్తమ అవకాశం కల్పిస్తుంది.
రేడియోథెరపిని రోజుకు ఒకసారి, వారానికి 5 రోజుల చొప్పున 5-6 వారాల పాటు ఇవ్వడం జరుగుతుంది. ఈ సెట్టింగులో మామూలుగా ఉపయోగించే కీమోథెరపి ఔషధాల్లో మైటోమైసిన్ మరియు ఫ్లరోరాసిల్ ఉంటాయి. చికిత్స యొక్క ప్రారంభ మరియు చివరి వారాల్లో ఔషదాలను ఇస్తారు. ప్రత్యామ్నాయంగా సిస్ప్లాటిన్ మరియు కాపెసిటాబైన్ ని కూడా వాడతారు. ఆసనానికి మరియు గజ్జలతో సహా పెల్విస్ మొత్తానికి రేడియోథెరపి ఇస్తారు.
ఈ చికిత్స యొక్క మామూలు దుష్ప్రభావాల్లో చర్మం ఎర్రబడటం మరియు పుండు, ప్రత్యేకించి ఆసనం మరియు గజ్జల ప్రాంతంలో, అలసట, తక్కువ రక్త కౌంట్లు మరియు ఇన్ఫెక్షన్ ప్రమాదం, అతిసారం మరియు మూత్ర విసర్జన చేసేటప్పుడు మండుతున్న అనుభూతి ఉంటాయి. కీమో-రేడియోథెరపి తరువాత కొంతమంది రోగులకు మూత్రవిసర్జన, పేగులను తెరువుట మరియు లైంగిక ఆరోగ్యానికి సంబంధించిన దీర్ఘకాలిక ప్రబావాలు ఉండొచ్చు.
సర్జరీ
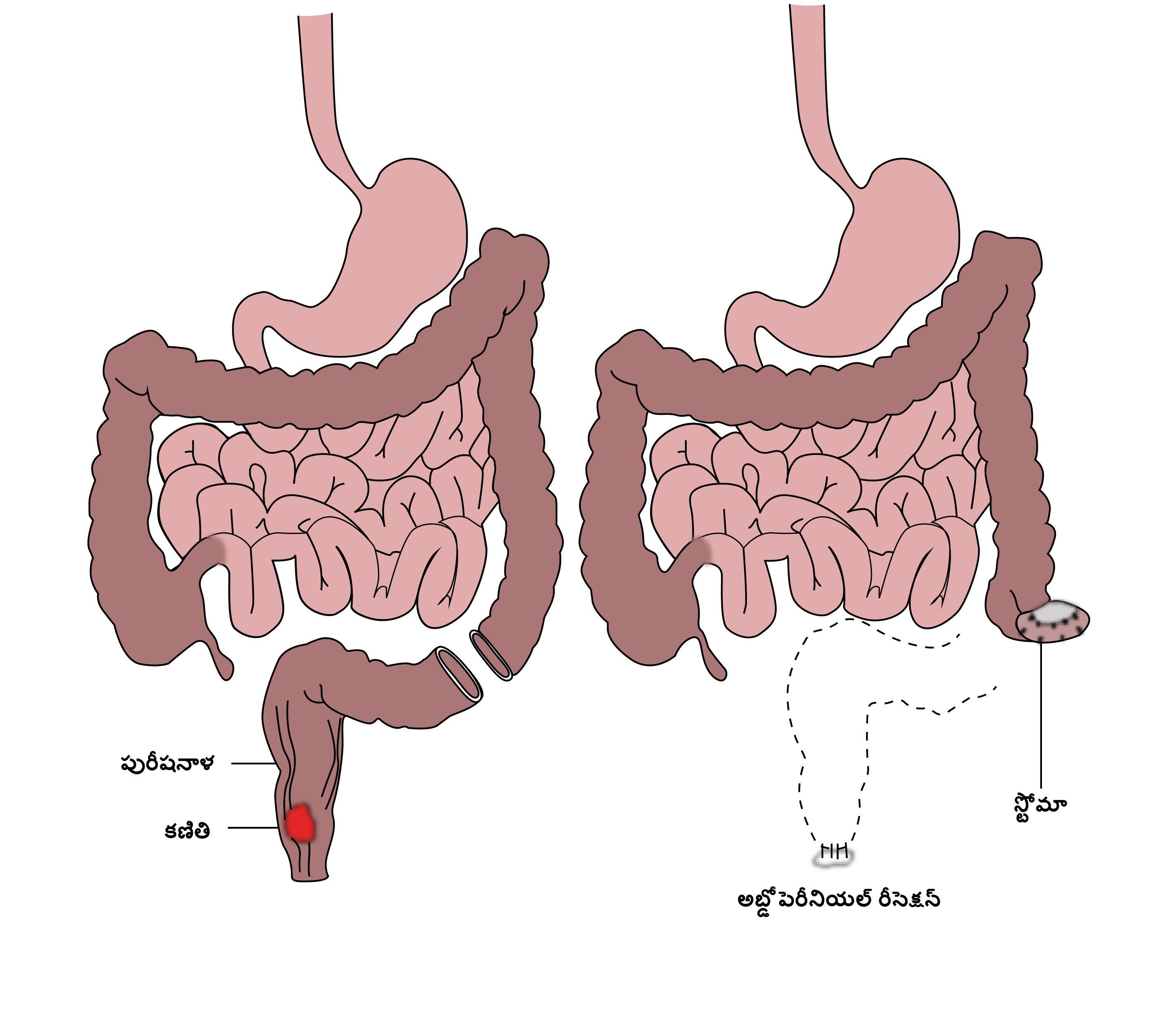
ఆనల్ క్యాన్సరును సర్జరీ ద్వారా తొలగించడం కూడా ఒక చికిత్స విధానం, కానీ కీమోరేడియోథెరపి కంటే తక్కువ సామాన్యంగా ఉపయోగించబడుతుంది. సర్జరీ ద్వారా తొలగించడం అనేది ఎపి రీసెక్షనుగా పిలవబడే ఆపరేషన్, ఆసనం, పురీషనాళం తొలగించడం మరియు పొత్తికడుపులో ఓపెనింగ్ అయిన కోలో్స్టమి) (స్టోమా) ఏర్పడటం దీనిలో ఉంటాయి. ఓపెనింగ్ ద్వారా సంచిలోకి మలం లేదా మూత్రం వెళతాయి. సర్జరీ ద్వారా తొలగించినంతగా క్యాన్సరును నయం చేసే సమాన అవకాశం కీమో-రేడియోథెరపికి ఉంటుంది మరియు ముందరి ఆప్షన్ తరువాత బ్యాగు అవసరం ఉండదు, దీనికి ప్రాధాన్యం ఇవ్వబడుతుంది. రోగిని క్యాన్సరు నుంచి నయం చేయడంలో కీమో-రేడియోథెరపి విఫలమైన రోగులకు సర్జరీ పరిగణించబడుతుంది. ఎపి రీసెక్షన్ ని ఓపెన్ ప్రక్రియగా లేదా లాపరోస్కోపింగ్ ప్రక్రియగా చేయవచ్చు. కీమోరేడియోథెరపి చేయించుకోవలసిన, కానీ నొప్పి లేదా బ్లాకేజి కారణంగా మూత్రవిసర్జన కష్టంగా ఉన్న రోగుల్లో, కీమోరేడియోథెరపిని ప్రారంభించడాఇకి ముందు తాత్కాలికంగా కోలోస్టోమి చేయబడుతుంది.
రేడియోథెరపి
సాధారణ ఆరోగ్యం సరిగా లేని, కీమోథెరపి మరియు రేడియోథెరపిని సహించలేని రోగులకు, చికిత్సగా రేడియోథెరపి మాత్రమే ఇవ్వబడుతుంది. కీమోరేడియోథెరపితో పోల్చుకుంటే రోగం నయంచేసే విషయంలో ఈ రకమైన చికిత్స నాసిరకంగా ఉంటుంది.
కీమోథెరపి
క్యాన్సరు పెల్విస్ నుంచి శరీరంలోని ఇతర ప్రాంతాలకు విస్తరించిన రోగుల్లో, వ్యాధిని నయంచేసే దానికంటే దానిని నియంత్రించేందుకు చికిత్స ఇవ్వబడుతుంది. వ్యాధిని నియంత్రించడానికి మరియు లక్షణాలను మెరుగుపరచడానికి సహాయపడేందుకు ఇక్కడ కీమోథెరపి ఒక్కదానినే ఉపయోగిస్తారు. ఇలాంటి సెట్టింగులో మామూలుగా ఉపయోగించే ఔషధాల్లో సిస్ప్లాటిన్, కార్బోప్లాటిన్, డొసెటాక్సెల్, పాక్లీటాక్సెల్, డోక్సోరుబిసిన్, మైటోమైసిన్, ఫ్లూరోరాసిల్, కాపెసిటాబైన్ మరియు ఇరినోటెకాన్ ఉంటాయి. నివోలుమాబ్ తో ఇమ్యునోథెరపి కూడా పరిగణించబడుతుంది.




