గర్భాశయ క్యాన్సర్
గర్భాశయ గ్రీవము అంటే ఏమిటి
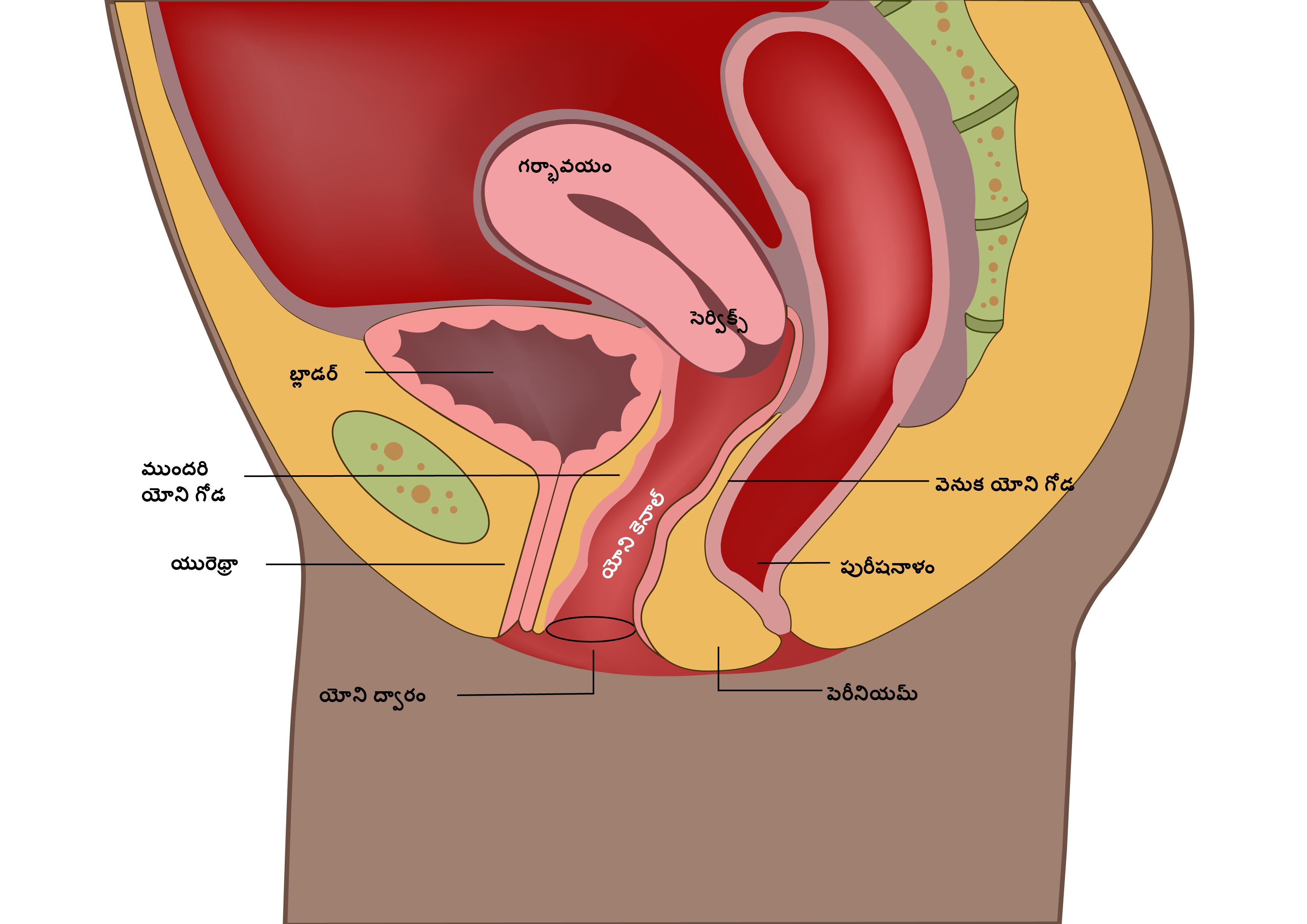
గర్భాశయము యొక్క దిగువ భాగాన్ని గర్భాశయము గ్రీవము అంటారు. గర్భాశయము, యోని, అండాశయము మరియు ఫెలోపియన్ నాళాల తో పాటు, ఇది స్త్రీ పునరుత్పత్తి వ్యవస్థను చేస్తుంది.
గర్భాశయ గ్రీవాన్ని ఎక్టోసర్విక్స్ మరియు ఎండోసర్విక్స్ గా విభజించవచ్చు మరియు ఈ రెండు భాగాలు పరిణామ జోన్తో వేరు చేయబడతాయి. గర్భాశయ క్యాన్సర్ ఎక్కువగా ఏర్పడేది ఈ జోన్లోనే.
గర్భాశయ క్యాన్సర్ అంటే ఏమిటి?
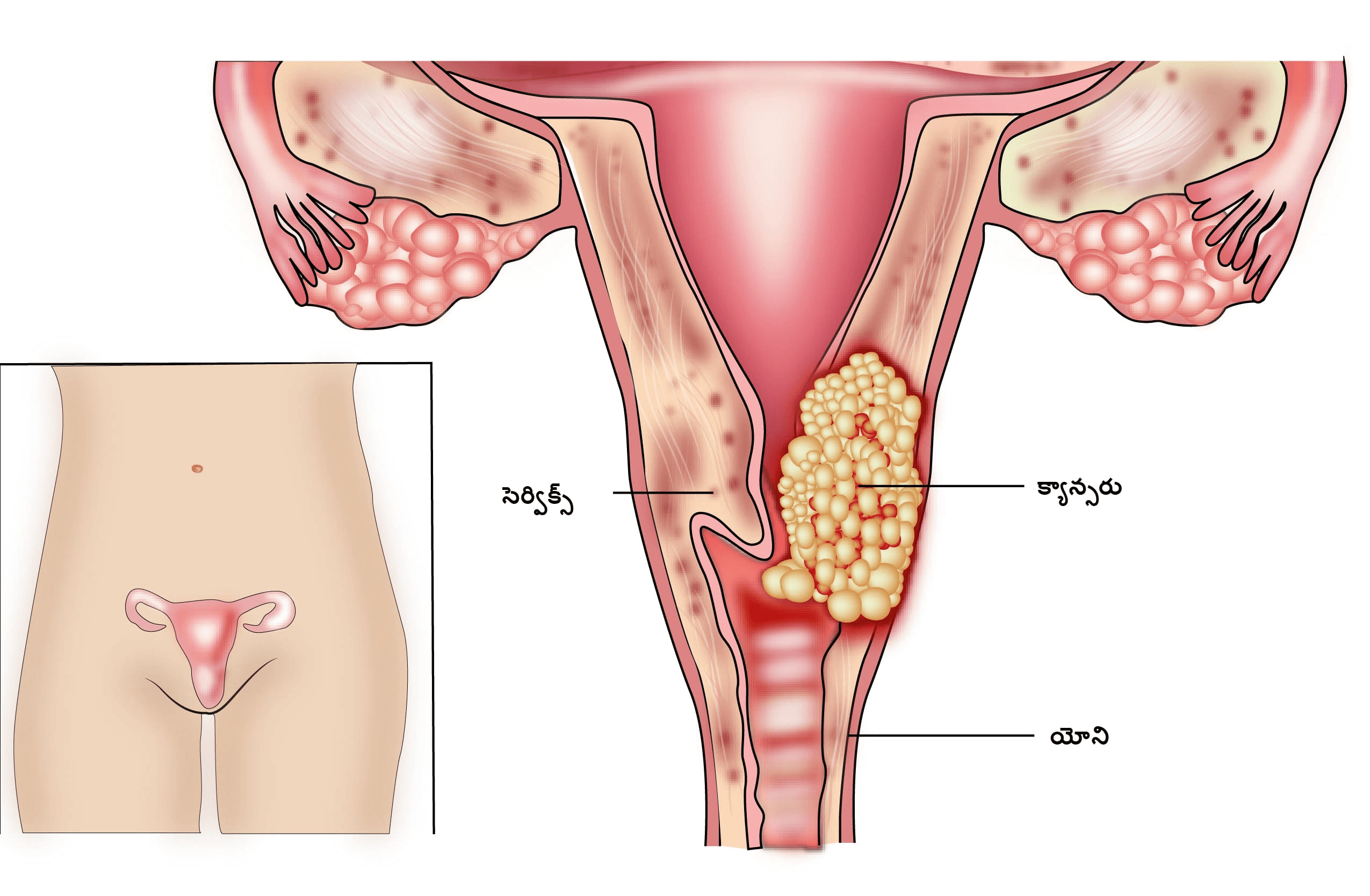
గర్భాశయ గ్రీవంలో మొదలయ్యే క్యాన్సర్ను గర్భాశయ క్యాన్సర్ అని పిలుస్తారు. గ్లోబోకాన్ డేటా ప్రకారం, 2018 లో భారతదేశంలో, 96,922 మంది గర్భాశయ క్యాన్సర్ కేసులు ఉన్నాయని నిర్ధారించారు మరియు ఆ సంవత్సరంలో భారతదేశంలో గర్భాశయ క్యాన్సర్ కారణంగా 60,078 మంది మరణించారు.
గర్భాశయ క్యాన్సర్ రకాలు ఏమిటి
గర్భాశయ క్యాన్సర్ లో ఎన్నో రకాలు ఉన్నాయి. సాధారణ రకాలను స్క్వామస్ సెల్ కార్సినోమా అని పిలుస్తారు, ఇవి ఎండోసర్విక్స్ మరియు ఎడెనోకార్కినోమా కణాల నుంచి మొదలవుతాయి, ఇది ఎండోసర్విక్స్ కణాల లోపలి భాగంలో ఏర్పడుతుంది. ఇతర అసాధారణమైన రకాలు అడెనో-స్క్వామస్ కార్సినోమా, న్యూరోఎండోక్రిన్ కార్సినోమా మరియు క్లియర్ సెల్ కార్సినోమా.
హెచ్పివి ఇన్ఫెక్షన్
హెచ్పివి అనేది హ్యూమన్ పపిల్లోమా వైరస్, ఇది లైంగికంగా వ్యాపిస్తుంది మరియు గర్భాశయ క్యాన్సర్కు ఇది ప్రధాన కారణం.
హెచ్పివి లో 100 కంటే ఎక్కువ రకాలు ఉన్నాయి. కానీ గర్భాశయ క్యాన్సర్తో సంబంధం ఉన్నవి హెచ్పివి 16 మరియు 18 మాత్రమే. ఈ హెచ్పివి వైరస్ సంభోగం ద్వారా వ్యాపిస్తుంది. ఇతర మార్గాలు కూడా ఉండవచ్చు కానీ ఖచ్చితంగా గుర్తించబడలేదు.
హెచ్పివి, సిఐఎన్ లేదా సర్వికల్ ఇంట్రఎపిథీలియల్ నియోప్లాసియ యొక్క అభివృద్ధికి దారితీస్తుంది, ఇది క్యాన్సర్-పూర్వ స్థితి మరియు దీనిని సరైన సమయంలో చికిత్స చెయ్యకపోతే క్యాన్సర్ గా మారే ప్రమాదం ఉంది. గర్భాశయ క్యాన్సర్ కోసం చేసే స్క్రీనింగ్ ఈ పరిస్థితిని గుర్తించడానికి మరియు క్యాన్సర్ గా అభివృద్ధి చెందే ప్రమాదాన్ని తగ్గించటానికి ఉపయోగపడుతుంది.
ధూమపానం
ధూమపానం సిఐఎన్ మరియు గర్భాశయ క్యాన్సర్ వచ్చే ప్రమాదాన్ని పెంచుతుంది.
బహుళ లైంగిక భాగస్వాములు
అనేకమంది లైంగిక భాగస్వాములను కలిగి ఉండటం మరియు యుక్త వయస్సు నుండి సంభోగం లో పాల్గొనడం, లైంగికంగా వ్యాపించే వ్యాధుల సంక్రమణ చరిత్ర సిఐఎన్ మరియు గర్భాశయ క్యాన్సర్ వచ్చే ప్రమాదాన్ని పెంచుతుంది.
బలహీనమైన రోగనిరోధక వ్యవస్థ
హెచ్ఐవి/ ఎయిడ్స్ వంటి వ్యాధులు వలన రోగనిరోధక వ్యవస్థ తక్కువగా ఉన్నవారికి లేదా మందుల కారణంగా బలహీనమైన రోగనిరోధక వ్యవస్థ కలిగినవారికి, గర్భాశయ క్యాన్సర్ అభివృద్ధి చెందే అవకాశాలు ఎక్కువగా ఉంటాయి.
క్రింద ఇవ్వబడిన రోగ లక్షణాలకు గర్భాశయ క్యాన్సర్ కారణం కావచ్చు, గర్భాశయ క్యాన్సర్ ప్రారంభ దశల్లో ఉన్నప్పుడు ఏ లక్షణాలు చూపదని తెలుసుకోవడం ముఖ్యం.
రక్తస్రావం
యోని ద్వారా రక్తస్రావం గర్భాశయ క్యాన్సర్ ప్రదర్శించే సాధారణ లక్షణం. రక్తస్రావం బహిష్టు సమయాలకి మధ్యలో సంభోగం(పోస్ట్ కోయిటల్) లేదా మెనోపాజ్ తర్వాత (పోస్ట్ మెనోపాజల్) జరగవచ్చు. రక్తస్రావం సరిగ్గా లేకుండా లేదా భారీగా ఉంటుంది.
యోని విసర్జన
దుర్వాసనతో కూడుకున్న లేదా రక్తంతో కలిపిన ద్రవం యోని నుండి విసర్జన కావటం గర్భాశయ క్యాన్సర్ లక్షణం కావచ్చు. యోని నుండి విసర్జన అనేది మహిళలలో చాలా సాధారణమైన లక్షణం, కానీ నిరంతరంగా లక్షణాలు ఉంటే వెంటనే డాక్టర్కు నివేదించబడాలి.
నొప్పి
పొత్తి కడుపు నొప్పి (పెల్విస్) లేదా సంభోగ సమయం లో నొప్పి లేదా అసౌకర్యం వంటివి కూడా గర్భాశయ క్యాన్సర్కు సంబంధించిన లక్షణాలు కావచ్చు.
ఇతరులు
మిగతా లక్షణాలైన బరువు తగ్గడం, ఆకలి తగ్గటం, మలంలో లేదా మూత్రంలో రక్తం పడటం, లేదా సాధారణంగా అనారోగ్యంతో బాధపడటం వంటివి కూడా అడ్వాన్స్డ్ దశలో ఉన్న గర్భాశయ క్యాన్సర్ లక్షణాలు అయ్యుండచ్చు.
పాప్ స్మియర్
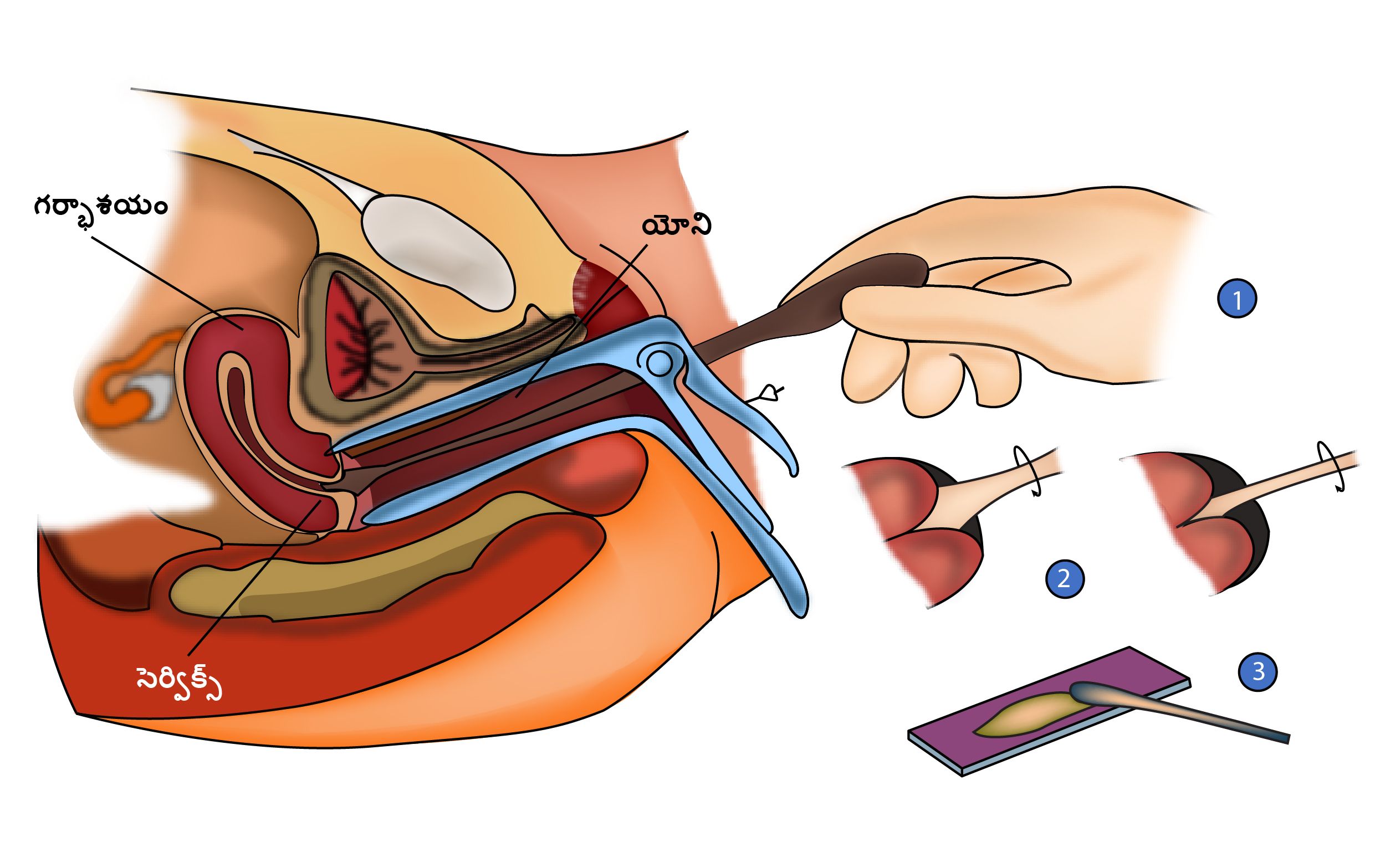
పాప్ స్మియర్ అనేది డాక్టరు చేసే ఒక పరీక్ష, క్యాన్సర్ కు లేదా గర్భాశయంలో క్యాన్సర్కు దారితీసే మార్పుల కోసం చూడటానికి. గర్భాశయ నుండి కొన్ని కణాలు తీసుకోవటానికి డాక్టర్ ఒక చిన్న సాధనాన్ని ఉపయోగిస్తారు. ఈ కణాలను అప్పుడు సూక్ష్మదర్శినిలో మార్పులు కోసం పరీక్షిస్తారు. పరీక్ష కొద్దిగా అసౌకర్యం కలిగించవచ్చు కానీ బాధాకరమైనది కాదు.
30 ఏళ్ల దాటిన వారిలో, పాప్ స్మియర్ తరువాత పరీక్ష, హెచ్.పి.వి పరీక్షతో పాటు జరుగుతుంది. హెచ్.పి.వి అంటే హ్యూమన్ పాపిలోమా వైరస్ మరియు అది గనుక ఉంటే గర్భాశయ క్యాన్సర్ ప్రమాదాన్ని పెంచుతుంది. మహిళల జీవితంలో ఎదో ఒక సమయంలో సాధారణంగా ఈ వైరస్ వస్తుంది. పాప్ స్మెర్ కోసం తీసుకున్న కణాలు హెచ్.పి.వి కోసం కూడా పరీక్షించబడతాయి.
గర్భాశయంలో అసాధారణతలు గుర్తించినప్పుడు క్రింద పరీక్షలు లేదా విధానాలు జరుగుతాయి.
కోల్పోస్కోపీ
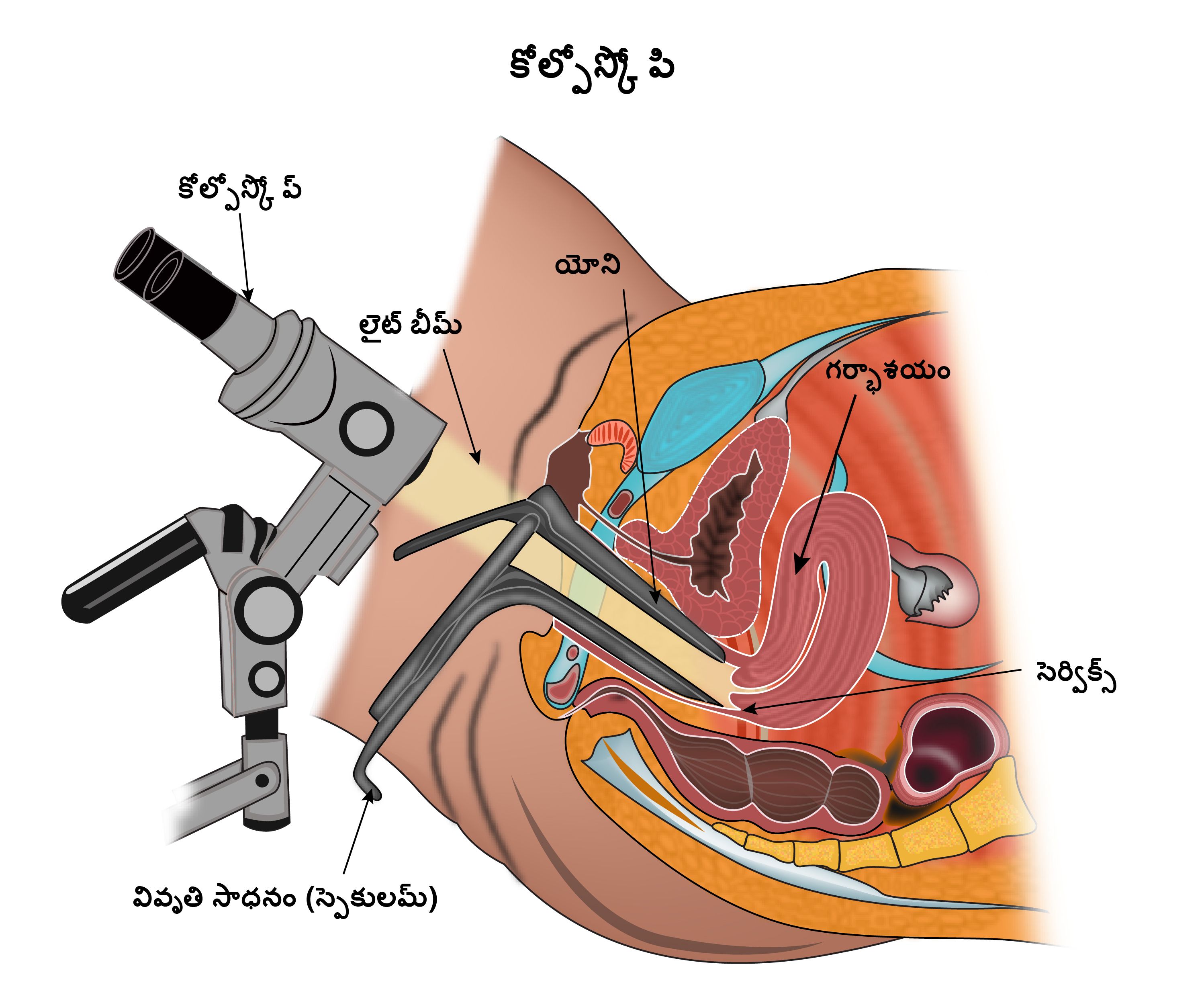
ఒక కలోపోస్కోపీ అనేది వైద్యుని చేత చెయ్యబడే పరీక్ష, గర్భాశయంలో అసాధారణతలు ఉన్నాయేమో పరికించి చూడటానికి ఒక భూతద్దం వాడబడుతుంది. ఇది ఔట్ పేషెంట్ ప్రక్రియ మరియు సులభంగా జరుగుతుంది.
లూప్ లేదా నీడిల్ ఎక్సిషన్
ఎక్టోసర్విక్స్ మరియు ఎండోసర్విక్స్ యొక్క జంక్షన్ వద్ద ఉన్న పరిణామ జోన్లో, ఒక అసాధారణ ప్రాంతం తొలగించడానికి ఒక లూప్ ఎక్సిషన్ చేయబడుతుంది. ఈ విధానం జనరల్ అనస్థేషియా కింద జరుగుతుంది
కోన్ బయాప్సీ
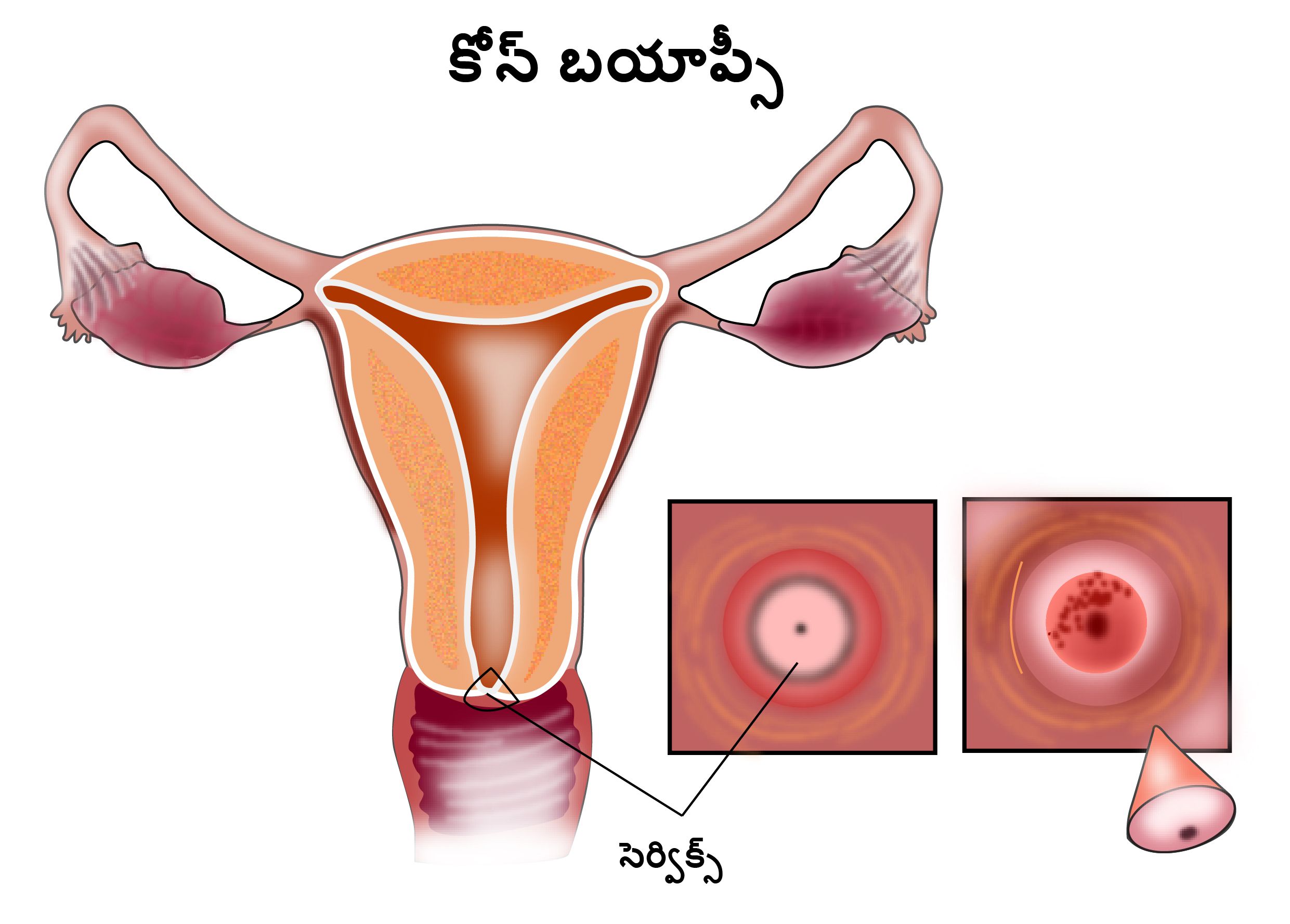
కోన్ బయాప్సీ అనేది ఇతర పరీక్షల్లో అసాధారణత కనిపించినప్పుడు గర్భాశయ గ్రీవంలో ఒక భాగాన్ని తొలగించేందుకు చేసే ఒక ప్రక్రియ. ఈ ప్రక్రియ జనరల్ అనస్థీషియా కింద జరుగుతుంది.
గర్భాశయ క్యాన్సర్ నిర్ధారణ తర్వాత పరిశోధనలు
రక్త పరీక్షలు
రక్తహీనత మరియు మూత్రపిండాల మరియు కాలేయ పనితీరు కోసం సాధారణ రక్త పరీక్షలు జరపబడతాయి.
సీటీ స్కాన్
బయాప్సీ ద్వారా గర్భాశయ క్యాన్సర్ వ్యాధి నిర్ధారణ అయిన తర్వాత, క్యాన్సర్ స్టేజి కోసం ఛాతీ, ఉదరం మరియు పొత్తికడుపు భాగంలో ఒక కాంట్రాస్ట్ ఎన్హాన్స్డ్ సీటీ స్కాన్ చేయబడుతుంది. ఈ స్కాన్ క్యాన్సర్ తన మూలం నుండి శరీరం యొక్క ఇతర ప్రాంతాలకు వ్యాప్తి చెందిందేమో చూడటం కోసం ఉపయోగించబడుతుంది.
పెట్ – సీటీ స్కాన్
పెట్ – సీటీ స్కాన్ అనేది సీటీ స్కాన్తో జత చెయ్యబడిన పెట్ స్కాన్. స్కాన్ కు ముందు సిరలోకి ఒక ప్రత్యేక రేడియోధార్మిక రంగును ప్రవేశపెట్టడం అనే అంశాన్ని ఇది కలిగి ఉంటుంది. కొన్ని ప్రత్యేక పరిస్థితులలో సాధారణ సీటీ స్కాన్ కన్నా క్యాన్సర్ను గుర్తించటంలో ఈ ప్రత్యేక రంగు ఉపయోగపడుతుంది. గర్భాశయ గ్రీవం చుట్టుపక్కల లేదా శరీరంలో వేరే భాగాలకు క్యాన్సర్ వ్యాప్తి చెందిందేమో చూడటానికి, రొటీన్ స్టేజింగ్ కు పెట్ –సీటీ ని సిఫారసు చెయ్యడం జరుగుతుంది.
ఎంఆర్ఐ స్కాన్ పెల్విస్
ఒక ఎంఆర్ఐ స్కాన్ గర్భాశయ క్యాన్సర్ స్టేజి చెయ్యటానికి సాధారణం గా వినియోగించబడుతుంది. పొత్తికడుపులో క్యాన్సర్ వ్యాప్తి చెందిన ప్రాంతాలను స్పష్టంగా గుర్తించడం వలన ఇది పెల్విస్ను ప్రత్యేకంగా అంచనా వేయడానికి ఉపయోగిస్తారు.
అనాస్టెషెసియా కింద పరిశోధన(EUA)
గైనకాలజిస్ట్ లేదా ఆంకాలజిస్ట్ గర్భాశయం చుట్టూ స్థానికంగా వ్యాధిని గుర్తించడానికి మరియు స్టేజింగ్ చేయడానికి సాధారణ అనస్థీషియా క్రింద చేసే అంతర్గత పరీక్ష ఇది.
గర్భాశయ క్యాన్సర్ స్టేజింగ్ అనేది FIGO స్టేజింగ్ వ్యవస్థపై ఆధారపడి ఉంటుంది. ఈ వ్యవస్థ రోగిని పరీక్ష, ఏవైనా సంబంధిత పరీక్షలు పూర్తి చేసినట్లయితే అవి పరిగణలోకి తీసుకుంటుంది. కానీ, ఏ స్కాన్ లను పరిగణలోకి తీసుకోడు.
స్టేజ్ 1
స్టేజ్ 1 గర్భాశయ క్యాన్సర్లో, క్యాన్సర్ గర్భాశయానికి పరిమితమై ఉంటుంది. ఈ స్టేజి మళ్లీ పరిమాణం మరియు దాని వ్యాప్తిపై ఆధారపడి 1A మరియు 1B గా విభజించబడింది.
స్టేజ్ 2
స్టేజ్ 2 లో, గర్భాశయం బయట గర్భాశయ క్యాన్సర్ ఉంటుంది కానీ కటి పక్క గోడలలో లేదా యోని యొక్క దిగువ మూడవ వంతులో కాదు. స్టేజ్ 2 ను దాని వ్యాప్తిపై ఆధారపడి 2A మరియు 2B లుగా విభజించారు.
స్టేజ్ 3
స్టేజ్ 3 గర్భాశయ క్యాన్సర్లో, కణితి కటి పక్క గోడల వరకు లేదా యోని యొక్క దిగువ మూడవ వంతు వరకు విస్తరిస్తుంది లేదా హైడ్రో నెఫ్రోసిస్కు దారితీసే యురేటర్ కారణమవుతుంది. స్టేజ్ 3 ను 3A మరియు 3B విభజించవచ్చు.
స్టేజ్ 4
స్టేజ్ 4 గర్భాశయ క్యాన్సర్లో, కటి లేదా శరీరంలోని ఇతర ప్రాంతాల్లో ఇతర అవయవాలకు క్యాన్సర్ వ్యాప్తి చెంది ఉంటుంది. దశ 4 ను 4A మరియు 4B గా విభజించవచ్చు.
గర్భాశయ క్యాన్సర్ చికిత్స రోగ నిర్ధారణ సమయంలో క్యాన్సర్ ఏ స్టేజ్ లో ఉంది అన్నదానిపై ఆధారపడి ఉంటుంది.
స్టేజింగ్ ప్రధానంగా ఎఫ్.ఐ.జి.ఒ స్టేజింగ్ వ్యవస్థ ద్వారా జరుగుతుంది. ఎఫ్.ఐ.జి.ఒ స్టేజింగ్ వ్యవస్థ స్కాన్లో కనిపించే ఫలితాలను పరిగణనలోకి తీసుకోదు, కానీ ఈ ఫలితాలు చికిత్స ప్రణాలికలో పరిగణించబడతాయి.
చికిత్సలో వివిధ ఎంపికలు ఉన్నాయి, అవి శస్త్రచికిత్స, రేడియోథెరపీ, కీమోథెరపీ మరియు సపోర్టివ్ కేర్. చికిత్స ఎంపికలు వేర్వేరు గ్రూప్లలో కలిసిపోతాయి. అవి.
ప్రారంభ దశ గర్భాశయ క్యాన్సర్ చికిత్స
ప్రారంభ దశ లో ఉన్న గర్భాశయ క్యాన్సర్ లు 1ఏ, 1బి1 మరియు కొన్ని 2ఏ క్యాన్సర్లు దశలుగా ఉంటాయి. ఈ స్టేజిలకు చికిత్స ఎంపికలు ఈ కింద విధంగా ఉంటాయి.
- శస్త్రచికిత్స
- రేడియోథెరపీ
- కీమో-రేడియోథెరపీ
శస్త్రచికిత్స
గర్భాశయ క్యాన్సర్ కోసం చేసే శస్త్రచికిత్స వ్యాధి యొక్క స్టేజ్ మరియు రోగుల లక్షణాలపై ఆధారపడి వివిధ రకాల శస్త్రచికిత్సలను కలిగి ఉంటుంది. శస్త్రచికిత్స సాధారణంగా 1ఏ మరియు 1బి1 స్టేజ్ లలో ఉన్నవారికి చికిత్స ఎంపికగా పరిగణించబడుతుంది. కొన్ని స్టేజ్ 1బి2 మరియు 2ఏ రోగులకు కూడా శస్త్రచికిత్స ద్వారా చికిత్స చేయవచ్చు కానీ శస్త్రచికిత్స తర్వాత రేడియోథెరపీ కూడా అవసరం కావచ్చు. ఇది శస్త్రచికిత్స తర్వాత పరిశీలించిన విషయాల ఆధారంగా నిర్ణయించబడుతుంది. వీటి తదుపరి స్టేజిల్లు కీమో-రేడియోథెరపీ చికిత్స అవసరం. శస్త్రచికిత్స యొక్క వివిధ ఎంపికలు క్రింద ఇవ్వబడ్డాయి.
రాడికల్ హిస్టెరక్టమీ
ఈ రకమైన శస్త్రచికిత్స లో గర్భాశయము మరియు గర్భాశయ గ్రీవము, యోని లో కొంత భాగము, పరిసర కణజాలము (పారామెట్రియా) మరియు పొత్తికడుపులో ఉన్న శోషరస కణుపులు తొలిగించబడతాయి. వ్యాధి ప్రారంభ దశ తో బాధపడుతున్న రోగులకు, అంటే 1ఏ1 దశలో ఉన్నవారికి, సాధారణమైన గర్భాశయ తొలిగింపు సరిపోవచ్చు, అంటే గర్భాశయ గ్రీవము, యోని లో కొంత భాగము తొలిగించాల్సి ఉంటుంది, పారామెట్రియా మరియు శోషరస కణువులు తొలిగించాల్సిన అవసరం ఉండదు. ప్రారంభ దశలో ఉన్న గర్భాసయ క్యాన్సర్ కు కోనిజేషన్ అనే ఇంకొక ప్రక్రియ కూడా సరిపోతుంది.
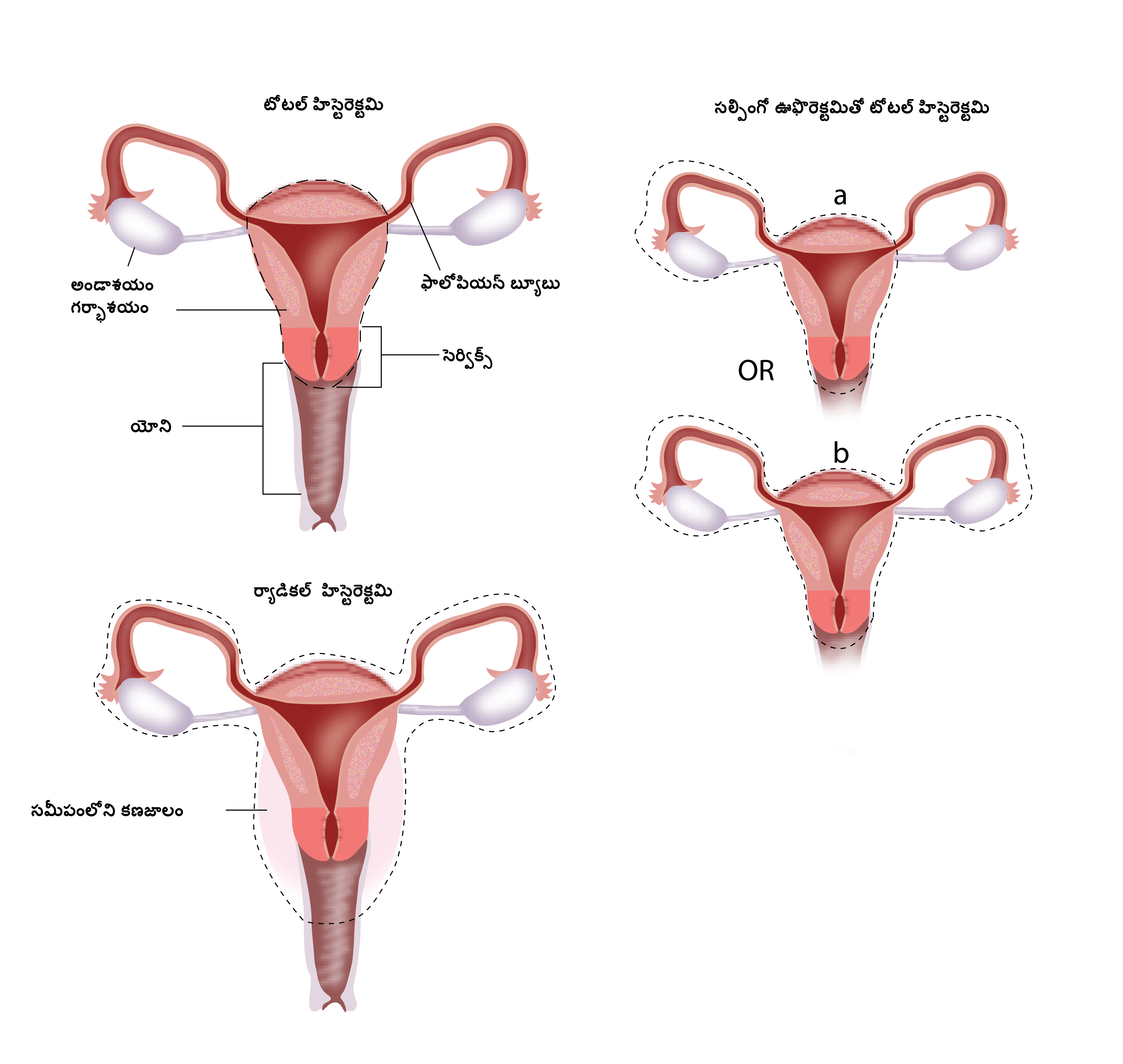
ఫెర్టిలిటీ స్పేరింగ్ శస్త్రచికిత్స
సంతానోత్పత్తి కావాలనుకునే, ప్రారంభ దశలో ఉన్న గర్భాశయ క్యాన్సర్ కలిగి ఉన్న యుక్త వయసు రోగులలో చిన్న వయసులో ఉన్న రోహులు(భవిష్యత్తులో బిడ్డను కనాలనుకుంటే,)కోనిజేషన్ ప్రక్రియ చెయ్యించుకోవచ్చు. ఇందులో అసాధారణంగా ఉన్న గర్భాశయ గ్రీవం లో కొంత భాగాన్ని మాత్రమే తొలిగించి, మిగతావి ఎధాతధంగా వదిలివెయ్యడం జరుగుతుంది. ఈ అమరికలో ఇంకొక ఎంపిక ట్రాచెలెక్టమీ అనబడే శస్త్రచికిత్స, ఇక్కడ గర్భాశయ గ్రీవము తొలగించబడుతుంది మరియు గర్భాశయం అలాగే వదిలివెయ్యబడుతుంది.
రేడియోథెరపీ
రేడియోథెరపీ క్యాన్సర్ చికిత్సకు అధిక శక్తి ఎక్స్-రే కిరణాల యొక్క ఉపయోగం. గర్భాశయ క్యాన్సర్లో ప్రధానంగా రెండు రకాల రేడియోథెరపీలు ఉన్నాయి. మొదటి రకం ఎక్స్టర్నల్ బీమ్ చికిత్స, ఇందులో రేడియోథెరపీ ఒక గదిలో ఉన్న పెద్ద యంత్రం ద్వారా ఇవ్వబడుతుంది మరియు రెండవ రకం బ్రాచీథెరపీలో రేడియోధార్మిక మూలం చికిత్సకు అవసరమైన శరీర భాగంలోకి చొప్పించబడుతుంది.
ఇతర వైద్య సమస్యలు లేదా రోగి శస్త్రచికిత్స కు తగని కారణంగా శస్త్రచికిత్స సాధ్యం కానప్పుడు ప్రారంభ దశలో ఉన్న గర్భాశయ క్యాన్సర్ కు రేడియోథెరపీ ఉపయోగించబడుతుంది.
అడ్జువెంట్రేడియోథెరపీ
ఇక్కడ రేడియోథెరపీ అనేది ఖచ్చితమైన శస్త్ర చికిత్స తర్వాత చికిత్సగా ఇవ్వబడుతుంది. గర్భాశయ క్యాన్సర్ శస్త్రచికిత్స జరిగిన ప్రతీ రోగికీ ఇది అవసర పడదు. క్యాన్సర్ లో కొన్ని లక్షణాలు గల రోగ్లకు శస్త్రచికిత్స తర్వాత ఈ చికిత్స ద్వారా లాభం పొందుతారు. కీమోథెరపీతో పాటు రేడియోథెరపీ ఇచ్చినప్పుడు, అది కీమోరేడియోథెరపీగా పిలువబడుతుంది మరియు దానిని ఈ అమరికలో కూడా ఉపయోగిస్తారు.
డెఫినిటివ్ కీమోరేడియోథెరపీ
వివిధ కారణాల వలన శస్త్రచికిత్స చెయ్యనలవికాని ప్రారంభ దశలో ఉన్న గర్భాశయ క్యాన్సర్తో బాధపడుతున్న రోగులకు ఉన్న ప్రధాన ఎంపికలలో ఈ చికిత్స ఒకటి. స్టేజ్ 1భ్బి2 మరియు స్టేజ్ 2ఏ తో బాధపడుతున్న చాలా మంది రోగులకు ఇది ప్రధాన చికిత్స ఎంపిక. రేడియోథెరపీ రోజుకు ఒక్కసారి, వారానికి ఐదురోజుల చొప్పున 5-6 వారాలు ఇవ్వబడుతుంది. బలంగా ఉన్న రోగులలో, కీమోథెరపీ ఇవ్వబడే సమయంలోనే రేడియోథెరపీ ఇవ్వబడుతుంది. ఇది 5-6 వారాల పాటు వారానికి ఒకసారి ఇవ్వబడుతుంది. రేడియోథెరపీ గర్భాశయ గ్రీవము, గర్భాశయము, యోనిలో కొంత భాగము, చుట్టుపక్కల ఉన్న నిర్మాణాలు మరియు పొత్తికడుపులో శోషరస కణుపులు కలిగి ఉన్న పొత్తికడుపుని కడుపు యొక్క దిగువ భాగానికి ఇవ్వబడుతుంది.
బాహ్య కిరణ రేడియోథెరపీ పూర్తి అయిన తర్వాత, బ్రాచీథెరపీ మొత్తం చికిత్సను పూర్తి చేయడానికి ఇవ్వబడుతుంది. పైన చెప్పినట్లుగా బ్రాచీథెరపీ, శరీరం యొక్క భాగంలోకి చేర్చిన రేడియోధార్మిక మూలం సహాయంతో ఇవ్వబడే రేడియోథెరపీ. గర్భాశయ క్యాన్సర్లో, బ్రాచీథెరపీ మూలాన్ని యోని మరియు గర్భాశయంలోకి ప్రవేశపెట్టటం ద్వారా రేడియోథెరపీ ఇవ్వబడుతుంది. బ్రాచీథెరపీ యొక్క ప్రయోజనం ఏమిటంటే, ఇది అవసరమయ్యే చిన్న ప్రాంతంలో రేడియోథెరపీ యొక్క అధిక మోతాదు ను ఇస్తుంది.
బ్రాచీథెరపీ చికిత్సల సంఖ్య, మరియు చికిత్స యొక్క వ్యవధి చికిత్స కోసం ఉపయోగించే రేడియోధార్మిక మూలం మరియు యంత్రం యొక్క రకాన్ని బట్టి ఉంటుంది. మొత్తం 2-6 చికిత్సలు అవసరమవుతాయి.
కీమోరేడియోథెరపీ చికిత్స అనేది దుష్ప్రభావాలు కలిగి ఉంటుంది. బాహ్య కిరణ రేడియోధార్మికతతో సంబంధం ఉన్న దుష్ప్రభావాలు అలసట, విరేచనాలు, కడుపులో నొప్పి, మూత్రం ద్వారంలో మంట, యోని ద్వారం మరియు చుట్టు వాపు. బ్రాచీథెరపీ తో విరేచనాలు, పురీషనాళం వాపు, యోని సంకోచం మరియు దృఢత్వం వంటి దీర్ఘకాలిక దుష్ప్రభావాలు ఉన్నాయి. కీమోథెరపీ యొక్క దుష్ప్రభావాలు అలసట, ఇంఫెక్షన్ సోకే ప్రమాదం, జుట్టు పల్చబడటం, వికారం మరియు వాంతులు. ఈ దుష్ప్రభావాలు రోగికి రోగికి వేరుగా ఉంటాయి, కొందరు ఇతరులు కంటే ఎక్కువ ప్రభావాలను కలిగి ఉంటారు.
స్థానికంగా అభివృద్ధి చెందిన గర్భాశయ క్యాన్సర్
స్థానికంగా అభివృద్ధి చెందిన క్యాన్సర్లో గర్భాశయ క్యాన్సర్ 1బి2 మరియు దాని పైన ఉంటుంది. ఈ క్యాన్సర్లను పైన వివరించిన విధంగా ఖచ్చితమైన కీమోరేడియోథెరపీతో చికిత్స చేస్తారు. బలంగా లేని రోగులకు లేదా కీమోరేడియోథెరపీ సాధ్యం కాని వారికి రేడియోథెరపీ మాత్రం ఇస్తారు. ఈ రోగులకు శస్త్రచికిత్స ప్రధాన ఎంపిక కాదు.
పైన వివరించినట్లు కీమోరేడియోథెరపీలో 5-6 వారాల బాహ్య కిరణ రేడియోథెరపీ ఉంటుంది, తరువాత బ్రాచీథెరపీ ఇవ్వబడుతుంది.
గర్భాశయ క్యాన్సర్ చికిత్సలో ఉపయోగించే రేడియోథెరపీ పద్ధతుల రకాలు
రేడియోథెరపీతో చికిత్స చెయ్యబడే అనేక క్యాన్సర్ల మాదిరిగా, గర్భాశయ క్యాన్సర్ చికిత్సకు ఉపయోగించే రేడియోథెరపీ లో అనేక పద్ధతులు ఉన్నాయి, అవి క్లుప్తంగా క్రింద వివరించబడ్డాయి.
3డి కాన్ఫార్మల్ రేడియోథెరపీ-
ఇది గర్భాశయ క్యాన్సర్ చికిత్సకు ఉపయోగించాల్సిన కనీస ప్రామాణిక రేడియోథెరపీ. ఈ సాంకేతికత మొదటగా రోగికి సీటీ స్కాన్ చెయ్యబడుతుంది మరియు ఆ సీటీ స్కాన్తో అన్ని రేడియోథెరపీ ప్రణాళిక ప్రక్రియలనును ఉంటుంది.
ఇంటెన్సిటీ మాడ్యులేట్ రేడియోథెరపీ (ఐ.ఎం.ఆర్.టి) –
ఈ సాంకేతికత కూడా ఇప్పుడు సాధారణంగా గర్భాశయ క్యాన్సర్ చికిత్సకు ఉపయోగించబడుతుంది మరియు 3డి కాన్ఫార్మల్ రేడియోథెరపీతో పోలిస్తే ఇది చికిత్స యొక్క దుష్ప్రభావాలను తగ్గించడంలో సహాయపడుతుంది.
సీటీ లేదా ఎం.ఆర్.ఐ గైడెడ్ అడాప్టివ్ బ్రాచీథెరపీ –
ఈ సాంకేతికత సీటీ లేదా ఎం.ఆర్.ఐ (సీటీ కంటే మెరుగైనది) సహాయంతో వ్యాధిని గుర్తించి, మరియు వాటి ఆధారంగా బ్రాచ్థెరపీ యొక్క ప్రణాళిక సిద్ధం చేస్తుంది. రేడియోథెరపీ తో క్యాన్సర్ను లక్ష్యంగా చేసుకోవడానికి ఇది సహాయపడుతుంది ఇంకా మంచి ఫలితాలకు దారితీస్తుంది.
బ్రాకిథెరపి అనేది సెర్వైకల్ క్యాన్సరుకు చికిత్స చేసేందుకు రేడియోథెరపి చేయించుకున్న రోగుల్లో చికిత్స రూపంగా దీనిలో మామూలుగా ఉపయోగించబడుతుంది. బాహ్య బీమ్ రేడియోథెరపిని 5-6 వారాలు పూర్తిచేసిన తరువాత బ్రాకిథెరపి సాధారణంగా ఇవ్వబడుతుంది.
సాధారణంగా, సెర్వైకల్ క్యాన్సరులో బ్రాకిథెరపిని బాహ్య బీమ్ థెరపిని పూర్తిచేసిన ఒకటి నుంచి రెండు వారాలకు చేయబడుతుంది. ఉపయోగించిన రేడియోయాక్టివ్ రకంపై ఆధారపడి, మొత్తంగా 1-6 చికిత్సలు ఉండొచ్చు. సాధారణ బ్రాకిథెరపి చికిత్స ఈ కింది విధంగా ఉంటుంది.
మొదటగా, రోగిని ఆపరేషన్ థియేటర్కి లేదా బ్రాకిథెరపి స్యూట్కి తీసుకెళతారు, ఇక్కడ సెడేషన్ లేదా మత్తుమందు కింద, గర్భాశయంలోకి అప్లికేటర్ని పెడతారు. అప్లికేటర్లో 1-3 ట్యూబులు ఉంటాయి, వీటిని యోనిలో మరియు యోని గుండా గర్భాశయంలో పెడతారు. వీటిని అక్కడ ఉంచుతారు మరియు అనంతరం ఎక్స్రే లేదా స్కాన్ కోసం తీసుకెళతారు. ఈ దశలో కొన్ని కేంద్రాలు ఎక్స్-రేలు ఉపయోగించవచ్చు. ఇతరవి సిటి స్కాన్ని ఉపయోగించవచ్చు మరియు కొన్ని ఎంఆర్ఐ స్కాన్ ఉపయోగించవచ్చు. ఈ ఎక్స్రేలు లేదా స్కాన్లు బ్రాకిథెరపి చికిత్సను ప్రణాళిక చేసేందుకు ఉపయోగిస్తారు. చికిత్సను ప్రణాళిక చేస్తున్నప్పుడు రోగి స్యూట్లో లేదా వార్డులో బెడ్పై ఉంటారు. చికిత్స యొక్క ప్రణాళిక భాగాన్ని రేడియేషన్ ఆంకాలజిస్టు మరియు వైద్య ఫిసిసిస్ట్ చేస్తారు.
చికిత్స యొక్క ప్రణాళిక సిద్ధమైతే, రోగిని చికిత్స గదికి తీసుకెళతారు. అక్కడ ఆమె బల్లపై పడుకుంటారు. బ్రాకిథెరపి మెషీన్ గదిలో ఉంటుంది, దీనిలో రేడియోయాక్టివ్ మూలం ఉంటుంది. రోగిలో పెట్టిన అప్లికేటర్కి మెషీన్ కనెక్ట్ చేయబడుతుంది. ఇవ్వబడుతున్న మోతాదు మరియు ఉపయోగించిన మెషీన్ రకంపై ఆధారపడి కొంత కాలం పాటు చికిత్స ఇవ్వబడుతుంది. చికిత్స పూర్తయితే, రోగి ఇంటికి వెళ్ళిపోవచ్చు మరియు తదుపరి చికిత్సకు మరొక రోజుకు తిరిగిరావచ్చు.
తక్కువ మోతాదు రేటు మెషీన్తో చికిత్స చేయించుకున్న రోగుల్లో, చికిత్స అనేక గంటలు ఉంటుంది మరియు చికిత్సపై ఉండగా రోగిని సాధారణంగా వార్డులో ఉంచడం జరుగుతుంది. ఇలాంటి పరిస్థితిలో, ఒకే ఒక చికిత్స ఉంటుంది. అధిక మోతాదు రేటు చికిత్స చేయించుకుంటున్న వారిలో, కొద్ది సమయం పాటు చికిత్స మరిన్ని సార్లు ఇవ్వబడుతుంది.
సెర్వైకల్ క్యాన్సరుకు బ్రాకిథెరపి యొక్క దుష్ప్రభావాల్లో మూత్రవిసర్జన తరచుదనం పెరగడం, అలసట, నీళ్ళ విరేచనాలు ఉంటాయి. దీర్ఘకాలిక దుష్ప్రభావాల్లో యోని ఇరుకుగా మారడం, మూత్రం లేదా మల విసర్జన సమయంలో రక్తస్రావం ఉంటుంది. యోని ఇరుకుగా మారే ప్రమాదాన్ని తగ్గించేందుకు యోని డైలేటర్లను రెగ్యులర్గా ఉపయోగించడం జరుగుతుంది.
మెటాస్టాటిక్ వ్యాధి
గర్భాశయ క్యాన్సర్ ఉన్న రోగులలో క్యాన్సర్ శరీరం యొక్క వివిధ భాగాలకు వ్యాప్తి చెందిన్నప్పుడు మరియు నివారణ చికిత్స ఎంపికలకు అనుకూలంగా లేనప్పుడు అది మెటాస్టాటిక్ వ్యాధి (స్టేజ్ 4 బి) అనబడుతుంది.
మెటాస్టాటిక్ వ్యాధికి చికిత్స ఎంపికలు కీమోథెరపీ మరియు రేడియోథెరపీ మరియు కొన్నిసార్లు, శస్త్రచికిత్స.
కీమోథెరపీ
మెటాస్టాటికల్ గర్భాశయ క్యాన్సర్ చికిత్సకు కీమోథెరపీ ప్రధాన ఎంపిక. ఈ నేపధ్యంలో కీమోథెరపీ కోసం సాధారణంగా ఉపయోగించే మందులు సిస్ప్లాటిన్, కార్బోప్లాటిన్, పాసిలిటాక్సెల్, వినొరెల్బిన్, జెమ్సిటబైన్ మరియు బెవాసిజుమాబ్, అది ఒక జీవసంబంధమైన ఏజెంట్. ఈ మందులు ఒంటరిగా లేదా కలయికలో ఉపయోగిస్తారు.
ఇమ్యునోథెరపీ
పెమ్బోరోలిజుమాబ్ వంటి కొత్త మందులు మొదటి లైన్ కీమోథెరపీ తర్వాత గర్భాశయ చికిత్సలో ఉపయోగిస్తారు. రోగి ఈ ఔషధం నుండి ప్రయోజనం పొందుతారో లేదో చూడటానికి తీసుకున్న బయాప్సీ నమూనాపై ఒక పిడి-ఎల్1 పరీక్ష జరుగుతుంది. శరీర రోగనిరోధక వ్యవస్థను వాదుకుని ఇమ్యునోథెరపీ మందులు క్యాన్సర్ నియంత్రిస్తాయి.
రేడియోథెరపీ
మెటాస్టాటిక్ గర్భాశయ క్యాన్సర్ ఉన్న రోగులలో రేడియోథెరపీ పైన పేర్కొన్న విభాగాలలో వివరించినట్లుగా గర్భాశయ క్యాన్సర్ యొక్క లక్షణాలను నయం చెయ్యటాం కన్నా నియంత్రించడానికి ఉపయోగిస్తారు. రేడియోథెరపీ లేదా కీమోరేడియోథెరపీతో నయం కావటం అనేది సాధారణంగా మెటాస్టాటిక్ వ్యాధిలో జరగదు, ఎందుకంటే అటువంటి చికిత్సలను పనిచెయ్యటానికి వ్యాధి చాలా ప్రబలి ఉంటుంది. అందువల్ల, ఇక్కడ రేడియోథెరపీ అవసరమైతే 1 నుంది 15 రోజుల వరకు తక్కువ వ్యవధిలో ఉంటుంది. అప్పుడప్పుడూ అధిక మోతాదు రేడియోథెరపీ క్యాన్సర్ను నియంత్రించడానికి ఉపయోగించవచ్చు, ఇది శరీరంలోని ఒక ప్రదేశానికి మాత్రమే పరిమితం అయ్యి ఉంటే.
శస్త్రచికిత్స
మెటాస్టాటిక్ లేదా పునరావృతమయ్యే వ్యాధిలో క్యాన్సర్ ను శస్త్రచికిత్స ద్వారా తొలిగించటం కొన్నిసార్లు వీలవుతుంది, అది శరీరంలో ఒక ప్రాంతంలో మాత్రమే ఉన్నట్లయితే, శస్త్రచికిత్స ద్వారా తొలిగించబడుతుంది. ఒకే ప్రాంతంలో ఉన్నట్లు నిర్ధారించడానికి ఒక పెట్-సీటీ స్కాన్ తియ్యబడుతుంది
సపోర్టివ్ కేర్
ఏ చికిత్స సరిపడని రోగులలో, క్యాన్సర్ ఉత్పత్తి చేసిన లక్షణాల నియంత్రణకు సహాయపడటానికి సపోర్టివ్ కేర్ అందించబడుతుంది.
గర్భాశయ క్యాన్సర్ భారతదేశంలో మహిళలకు వచ్చే సాధారణ క్యాన్సర్లలో ఒకటి. అదృష్టవశాత్తూ, గర్భాశయ క్యాన్సర్ వచ్చే ప్రమాదాన్ని గణనీయంగా తగ్గిస్తున్న వ్యూహాలు ఇప్పుడు అందుబాటులో ఉన్నాయి.
హెచ్.పి.వి అని పిలిచే ఒక వైరస్తో యొక్క ఇన్ఫెక్షన్ వలన గర్భాశయ క్యాన్సర్ సంభవిస్తుంది. ఈ వైరస్ లైంగికంగా వ్యాపిస్తుంది మరియు ఇది చాలా సాధారణం. చాలా మంది రోగులలో, వైరస్ ప్రమాదకరం కాదు మరియు ఏ లక్షణాలకు దారితియ్యదు. కానీ కొందరిలో, సిఐఎన్ లేదా సర్వికల్ ఇంట్రఎపిథీలియల్ నియోప్లాసియో గా పిలిచే క్యాన్సర్ పూర్వ స్థితికి దారి తీయవచ్చు, అది ఆ పై క్యాన్సర్ గా మారవచ్చు.
హెచ్.పి.వి సంక్రమణను నివారించడానికి టీకా ఇవ్వడం ద్వారా మరియు క్యాన్సర్ గా మారకముందే సిఐఎన్ ను గుర్తించటానికి స్క్రీనింగ్ టెస్ట్స్ చెయ్యటం ద్వారా గర్భాశయ క్యాన్సర్ నిరోధించవచ్చు
హెచ్.పి.వి టీకాలు
ప్రధానంగా గర్భాశయ క్యాన్సర్కు దారితీసే హెచ్.పి.వి సంక్రమణను నివారించడానికి టీకాలు అందుబాటులో ఉన్నాయి. హెచ్.పి.వి లైంగిక చర్య ద్వారా చర్మం ద్వారా ఒక వ్యక్తి నుండి మరొక వ్యక్తికి సంక్రమించే ఒక వైరస్.
ఈ టీకా 9 నుండి 26 ఏళ్ల వయస్సులో ఉన్న ఆడపిల్లలకు ఇవ్వబడుతుంది. అమ్మాయి లేదా మహిళ లైంగికంగా చురుకుగా మారక ముందుగానే ఈ టీకా ఇస్తే గరిష్ట ప్రయోజనం ఉంటుంది. లైంగిక కార్యకలాపాలు ప్రారంభించిన తర్వాత కూడా టీకాలు వేయవచ్చు, కాని ఆ సమయంలో మహిళలకు అప్పటికే వైరస్ సంపర్కం జరగటం వలన ప్రయోజనం పరిమితం కావచ్చు. పూర్తి రోగనిరోధక శక్తిని పొందేందుకు టీకా యొక్క మూడు మోతాదులు అవసరం. మూడు దఫాలుగా ఇవ్వబడటానికి మూడు సూత్రీకరణలు అందుబాటులో ఉన్నాయి.
గార్డాసిల్
- ఈ టీకా హెచ్.పి.వి 6,11,16 మరియు 18 నుండి రక్షిస్తుంది
- 9 నుండి 15 మధ్య వయస్సున్న బాలికలకు 0 మరియు 6 నెలల వ్యవధిలో రెండు మోతాదులలో ఇవ్వబడుతుంది.
- 15 ఏళ్ళు పైబడిన అమ్మాయిలకు మూడు మోతాదులు
- 3 మోతాదులయితే, అప్పుడు 0, 2 మరియు 6 నెలల వ్యవధిలో ఇవ్వబడుతుంది.
- హెచ్.పి.వి సంక్రమణ కు ఇస్తే ముందు 97% -100% ప్రయోజనం ఉంటుంది
- హెచ్.పి.వి సంక్రమణ జరిగాక, 44% లో ప్రయోజనం ఉంటుంది
గార్డాసిల్9
ఈ టీకా 9 రకాల హెచ్.పి.వి వైరస్ల నుండి రక్షిస్తుంది – 45 ఏళ్ళ కన్నా తక్కువ వయస్సు ఉన్నవారికి, 3 మోతాదులలో అంటే 0, 2 మరియు 6 నెలల వ్యవధిలో ఇవ్వబడుతుంది.
సర్వారిక్స్
- హెచ్.పి.వి 16 మరియు 18 నుండి రక్షిస్తుంది.
- 45 లేదా అంతకంటే తక్కువ వయస్సు ఉన్న అమ్మాయిలకు మూడు మోతాదులు
- 3 మోతాదుల, అవి 0, 1 మరియు 6 నెలల వ్యవధిలో ఇవ్వబడతాయి.
- హెచ్.పి.వి ఎక్స్పోజరు ముందు 93% ప్రయోజనం కనిపించింది
- హెచ్.పి.వి ఎక్స్పోషర్ తర్వాత 53% ప్రయోజనం కనిపించింది
గర్భాశయ క్యాన్సర్ భారతదేశంలో సర్వసాధారణంగా ఉంటుంది మరియు గర్భాశయ గ్రీవ క్యాన్సర్ను, క్యాన్సర్ను ముందుగా గుర్తించడంలో పరీక్షలు సహాయపడతాయి. సర్వికల్ ఎపిథీలియల్ నియోప్లాసియా (సి.ఐ.ఎన్ 1-3) అనేది క్యాన్సర్ కు ముందు ఉండే స్థితి ఇది గర్భాశయ క్యాన్సర్ గా అభివృద్ధి చెందే అవకాశం ఉంది. ఈ పరిస్థితులను ముందుగానే గుర్తించడం ద్వారా ప్రారంభంలోనే నివారణ అవకాశం పెరుగుతుంది.
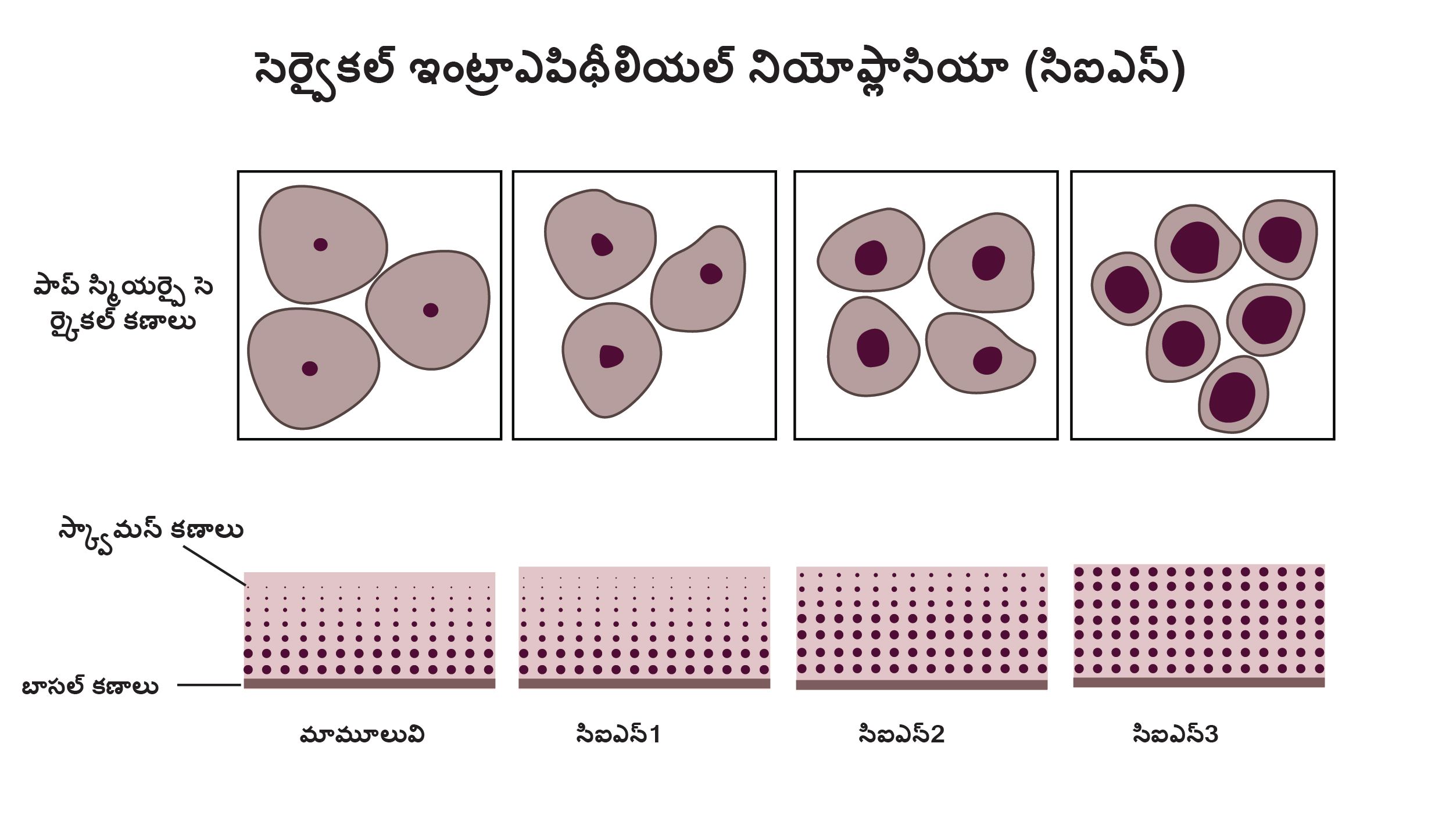
గర్భాశయ క్యాన్సర్ స్క్రీనింగ్ నుండి ఎవరు ప్రయోజనం పొందుతారు?
20 ఏళ్ల వయస్సు దాటిన అందరు మహిళలకు గర్భాశయ క్యాన్సర్ స్క్రీనింగ్ను ఇవ్వాలి. ఇది 65 ఏళ్ల వయస్సు వరకు ప్రతి మూడు సంవత్సరాలు కొనసాగుతుంది.
గర్భాశయ క్యాన్సర్ స్క్రీనింగ్ ఎలా జరుగుతుంది?
పాప్ స్మియర్ పరీక్ష సహాయంతో గర్భాశయ క్యాన్సర్ స్క్రీనింగ్ జరుగుతుంది. ఇది క్యాన్సర్ లేదా క్యాన్సర్కు దారితీసే మార్పులను చూడడానికి డాక్టర్ చేసే ఒక పరీక్ష.
గర్భాశయ నుండి కొన్ని కణాలు తీసుకోవటానికి డాక్టర్ ఒక చిన్న సాధనాన్ని ఉపయోగిస్తారు. ఈ కణాలు అప్పుడు సూక్ష్మదర్శినిలో మార్పులు కోసం పరీక్షించబడతాయి. పరీక్ష కొద్దిగా అసౌకర్యం కలిగించవచ్చు కానీ బాధాకరమైనది కాదు.
30 సంవత్సరాల దాటిన తరువాత, హెచ్.పి.వి పరీక్షతో పాటు పాప్ స్మియర్ పరీక్ష కూడా జరుగుతుంది. హెచ్.పి.వి అంటే హ్యుమన్ పాపిలోమా వైరస్ మరియు అది కనుక ఉంటే గర్భాశయ క్యాన్సర్ ప్రమాదాన్ని పెంచుతుంది. ఇది చాలామంది మహిళలకు వారి జీవితంలో ఏదో ఒక సమయంలో సంక్రమించే సాధారణ వైరస్. పాప్ స్మియర్ కోసం తీసుకున్న కణాలు కూడా హెచ్.పి.వి కోసం పరీక్షించబడవచ్చు.
పరీక్ష ఫలితాలు ఒకటి లేదా రెండు రోజులలో అందుబాటులో ఉంటాయి. ఒక అసాధారణ పరీక్ష ఫలితం వస్తే క్యాన్సర్ ఉన్నట్టు కాదు మరియు ఒక అసాధారణ స్మియర్ పరీక్ష ఫలితం వస్తే ఆ మహిళకు క్యాన్సర్ ఉందని అర్థం కాదు.
పరీక్ష ఫలితం అసాధారణంగా ఉంటే, వైద్యుడు హెచ్.పి.వి పరీక్షను పూర్తి చేయకపోతే చెయ్యించుకొమ్మని అడగవచ్చు లేదా గర్భాశయ గ్రీవాన్ని దగ్గరగా చూడడానికి కోల్పోస్కోపీ చెయ్యవచ్చు.కొన్నిసార్లు, పాప్ స్మెర్ 12 నెలల తరువాత తిరిగి చెయ్యబడాలి అంతే.

ఒక కోల్పోస్కోపీ అనేది డాక్టరు గర్భాశయ గ్రీవాన్ని దగ్గరగా పరిశీలించటాఅనికి మరియు అవసరమైతే బయాప్సీ తీసుకోవటానికి చేసే ఒక పరీక్ష.

పాప్ స్మియర్ సాధారణంగా ఉంటే, ప్రతి మూడు సంవత్సరాలకు ఒకసారి పునరావృతం చేయాలి. 30 ఏళ్ల తరువాత, ఒక హెచ్.పి.వి పరీక్ష పాప్ పరీక్షకు జోడించబడితే, ప్రతి 5 సంవత్సరాలకు ఒకసారి స్క్రీనింగ్ చేయవచ్చు.




